Менингококцемия — генерализованная форма менингококковой инфекции, характеризующаяся бактериемией с массивной гибелью менингококков и проявляющаяся симптоматикой острой септицемии с развитием инфекционно-токсического шока и тромбогеморрагическим синдромом. Может протекать в виде смешанной генерализованной формы менингококцемии и менингита. Частота • В России — 2,6–3:100 000 • Наибольшую заболеваемость отмечают среди детей от 3 мес до 1 года.
Этиология. Возбудитель — Neisseria meningitidis.
Факторы риска • Поздняя недостаточность компонентов комплемента (С5, С6, С7, С8 и С9) • Бытовые контакты с больным.
Патоморфология • ДВС • Экссудация в мягкую мозговую оболочку • Нейтрофильная инфильтрация мягкой мозговой оболочки • Кровоизлияние в надпочечники.
Клиническая картина
• Начало острое, часто внезапное среди полного здоровья (больные могут указать не только день, но и час начала болезни).
Первый симптом — внезапное повышение температуры тела до 39–40 °С, часто с ознобом и рвотой, сильными головными болями, эквивалентом которых у детей раннего возраста является пронзительный крик.
С первых часов заболевания характерна необъяснимая тяжесть состояния больного (безразличие к окружающему, загруженность, бледность, адинамия или резкое беспокойство и возбуждение, гиперестезия). В тяжёлых случаях возникают угнетение сознания и судороги (прогностически неблагоприятные признаки).
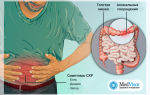
• Геморрагическая звёздчатая сыпь на коже — ранний симптом заболевания. Сыпь появляется в первые часы и сутки и очень быстро распространяется. Вначале сыпь единичная, пятнисто-папулёзного характера, затем — геморрагическая с некрозами в центре. Излюбленная локализация высыпаний — наружные поверхности бёдер, голени, ягодицы, стопы, низ живота.
Срок появления и темп развития сыпи коррелируют с тяжестью болезни: чем раньше появляется и быстрее нарастает геморрагическая сыпь по величине и количеству, тем тяжелее протекает заболевание. Прогностически неблагоприятный признак — появление сыпи на верхней половине туловища и лице.
Возможны кровоизлияния в склеры, конъюнктиву, слизистую оболочку ротовой полости.
• Возможны поражения суставов (артрит, синовит), сердца, лёгких, почек, печени, глаз.
• По тяжести менингококцемия подразделяется на среднетяжёлые, тяжёлые и гипертоксические формы. Гипертоксическую (молниеносную) форму чаще наблюдают у детей с нормальным питанием и физически крепких молодых людей. Эта форма почти во всех случаях заканчивается летальным исходом.
Характерны острое начало, выраженный подъём температуры тела, озноб, быстро нарастающие симптомы интоксикации. Геморрагическая сыпь уже с первых часов заболевания обильная, быстро распространяющаяся. Элементы сыпи достигают в размере 10–15 см, с крупными участками некроза. Развивается сухая гангрена кончиков носа, пальцев, ушных раковин.
Появляются крупные геморрагии багрово-синей окраски, напоминающие трупные пятна. Основное осложнение гипертоксической формы менингококцемии — инфекционно-токсический шок (ИТШ). Симптоматика шока может развиться в течение 1–3 ч. При отсутствии адекватной неотложной терапии, смерть наступает через 20–48 ч от начала болезни или 5–20 ч от момента появления сыпи.
Выделяют 4 степени ИТШ •• I степень. Состояние больного тяжёлое, характерны бледность кожи, нарастающая геморрагическая сыпь. Конечности холодные, АД нормальное или повышенное (преимущественно диастолическое), тахикардия, тахипноэ, возбуждение. Диурез снижен. Метаболический ацидоз, гиперкоагуляция •• II степень.
Состояние очень тяжёлое, кожные покровы бледные с сероватым оттенком, акроцианоз, кожа холодная, влажная, температура тела субнормальная. Тахикардия (до 150% от возрастной нормы), пульс слабый, тоны сердца глухие, АД понижено (преимущественно диастолическое, менее 80% от возрастной нормы). Заторможенность, вялость, затемнение сознания, возможны судороги.
Олигурия. Метаболический ацидоз, тромбогеморрагический синдром II стадии •• III степень. Состояние крайне тяжёлое, сознание в большинстве отсутствует. Кожа синюшно-сероватого цвета, тотальный цианоз с множеством геморрагий, некрозом, венозный стаз. Выраженная тахикардия (свыше 150% от возрастной нормы), пульс нитевидный или отсутствует. Выраженная одышка.
AД очень низкое. Температура тела субнормальная, зрачки сужены, реакция на свет снижена. Возможны судороги. Анурия. Декомпенсированый метаболический ацидоз, тромбогеморрагический синдром III стадии •• IV степень. Агональное состояние. Сознание отсутствует, атония мышц, арефлексия. Зрачки широкие, не реагирующие на свет. Тонические судороги.
Прогрессирующий отек лёгких, головного мозга. Полная несвёртываемость крови с диффузными кровотечениями (носовое, желудочное, кишечное, маточное). AД и пульс не определяются. Анурия.
- Методы исследования • Анализ крови •• Лейкоцитоз со сдвигом лейкоцитарной формулы влево, токсическая зернистость нейтрофилов •• Тромбоцитопения •• Лактоацидоз •• Увеличение ПВ •• Удлинение ЧТВ •• Снижено содержание фибриногена •• В культуре крови определяют рост Neisseria meningitidis • Исследование ликвора (поясничная пункция) •• Помутнение •• Увеличение количества лейкоцитов с преобладанием полиморфноядерных •• В мазке ликвора выявляют возбудитель •• Соотношение концентрации глюкозы в ликворе к её концентрации в крови 450 мг/л •• Положительный тест на выявление Аг возбудителя.
- Дифференциальная диагностика • Сепсис другой этиологии • Острый бактериальный эндокардит • Пятнистая лихорадка Скалистых гор • Гемолитико-уремический синдром • Гонококковый кожно-суставной синдром • Грипп.
- ЛЕЧЕНИЕ
Этиотропная терапия
• Препараты выбора •• При сочетании с менингитом назначают только бактериостатические препараты во избежание развития инфекционно-токсического шока — хлорамфеникол 1 г в/в каждые 6 ч (детям 75–100 мг/кг каждые 6 ч) или цефтриаксон 2 г в/в каждые 12 ч (детям 80–100 мг/кг каждые 12–24 ч) •• При других видах бактериемии — цефтриаксон 1 г (детям 40 мг/кг) в/в 1 р/сут 1•• При тяжёлых нарушениях — дексаметазон по 0,15 мг/кг каждые 6 ч; первая инъекция — за 15 мин до введения первой дозы антибиотика, всего 16 инъекций • Противопоказания •• Аллергия к препаратам •• Цефтриаксон противопоказан при анафилактических реакциях на пенициллин в анамнезе.
Противошоковая терапия
• При некомпенсированных вариантах шока (III–IV степень) •• ИВЛ в режиме гипервентиляции •• Внутривенное струйное (до появления пульса), затем капельное введение жидкости (высокомолекулярные плазмозаменители) •• ГК в/в в дозе 10–15 мг/кг/сут (в пересчете на преднизолон) при ИТШ I ст., 20–30 мг/кг/сут — при ИТШ II степени, 30–50 мг/кг/сут при ИТШ III степени •• Адреномиметики (допамин) 5–15 мкг/кг/мин до стабилизации АД •• Купирование декомпенсированного метаболического ацидоза: натрия гидрокарбонат, аскорбиновая кислота.
• При компенсированных вариантах шока (I–II степени), а также после купирования тяжёлой артериальной гипотензии при шоке III степени — препараты для улучшения периферического кровотока и купирования тромбогеморрагического синдрома, после стабилизации АД — периферические вазодилататоры.
Осложнения • Полиорганная недостаточность • Кровоизлияние в надпочечники (острая надпочечниковая недостаточность, синдром Уотерхауса–Фридерихсена).
Прогноз. Летальность при своевременно оказанной помощи — 10%.
Профилактика. Профилактические мероприятия проводят в соответствии с общим комплексом предупреждения менингококковой инфекции (см. Вакцинация).
При возникновении нескольких случаев менингококковой инфекции в детских коллективах и медицинских учреждениях обследуют контактных лиц с проведением однократного бактериологического исследования слизи из носоглотки на наличие возбудителя. За этими лицами устанавливают медицинское наблюдение сроком на 10 дней.
Выявленные бактерионосители подлежат санации амбулаторно (сульфаниламиды перорально в течение 5 дней).
Сокращения: • ИТШ — инфекционно-токсический шок
МКБ-10 • A39 Менингококковая инфекция
Менингококковая инфекция у детей
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-6, 9-16]:
Все больные с подозрением на генерализованные формы менингококковой инфекции подлежат срочной госпитализации. Дети со среднетяжелыми и тяжелыми формами МИ, госпитализируются в боксы инфекционных отделений.
В то же время пациентов с крайне тяжелыми формами заболевания, осложненными ИТШ или ОГМ I—III степени, следует направлять в реанимационное отделение или помещать в палату интенсивной терапии (при отсутствии первого). Лечение МИ в стационаре должно быть этиотропным, патогенетическим и симптоматическим. Первый вид терапии предусматривает назначение антибиотиков.
Патогенетическое лечение направлено на:
а) восстановление гемодинамики и микроциркуляции при ИТШ;
б) дегидратацию при ОГМ;
в) дезинтоксикацию, восстановление гидроионного обмена, КЩС;
г) нейровегетативную блокаду (транквилизаторы, нейролептики, антигистаминные препараты, противосудорожные, сосудорасширяющие, жаропонижающие средства);
д) борьбу с ДВС-синдромом;
е) оксигенотерапию.
Решая вопрос о выборе антибиотика при менингите, необходимо учитывать, прежде всего, способность препарата проникать через гематоэнцефалический барьер, а также его бактерицидный или бактериостатический эффект. Поскольку многие штаммы менингококков до настоящего времени сохранили чувствительность к пенициллину, лечение генерализованных форм МИ следует начинать с этого препарата.
При наличии аллергии на пенициллин предпочтение отдается цефтриаксону.
Карта наблюдения пациента, маршрутизация пациента [15-16]:
- Немедикаментозное лечение [9-13]:
- Режим:
Диета:
- стол №16 для детей до 3 лет, стол №13- старше 3 лет, дробное теплое питье, молочно-растительная диета.
Медикаментозное лечение [1-6,7-18]:
-
Медикаментозное лечение, оказываемое на этапе ПМСП или скорой неотложной помощи: - Лечение больных с генерализованной формой менингококковой инфекции на догоспитальном этапе
- терапию следует начать немедленно на дому с последующей госпитализацией больного в инфекционный стационар
- для купирования гипертермического синдрома выше 38,5оС назначается:
- парацетамол 10 — 15 мг/кг с интервалом не менее 4 часов, не более трех дней через рот или per rectum
или
- ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки через рот;
- цефтриаксон 100 мг/кг (максимум 1000 мг) в/м или в/в;
- преднизолон 5 мг/кг или дексаметазон 0,15 мг/кг;
Лечение менингококкового менингита:
Больным с менингококковым менингитом или подозрением на него однократно вводятся:
— преднизолон 3 мг/кг в/м или в/в или дексаметазон 0,15мг/кг (макс доза 10 мг) за 30 мин до начала первой дозы или во время введения антибиотика);
- цефтриаксон 100 мг/кг (максимум 1000 мг) в/м или в/в;
— фуросемид 1 мг/кг в/м или в/в;
- обеспечить подачу увлажненного кислорода.
Симптоматические: НПВС, дифенгидрамин, противосудорожные при судорогах и др.
- Экстренная госпитализация в стационар
Лечение менингококцемии без признаков шока:
- цефтриаксон 100 мг/кг (максимум 1000 мг) в/м или в/в;
- преднизолон 5 мг/кг, не более 120 мг в/м или в/в или дексаметазон 0,15мг/кг (макс доза 10 мг) за 30 мин до начало первой дозы или во время введения антибиотика);
- обеспечить подачу увлажненного кислорода;
- внутривенная инфузия 0,9% раствора NaCl- 20 мл/кг
- симптоматические: НПВС, дифенгидрамин, противосудорожные при судорогах и др.
-
При смешанной форме менингококковой инфекции – менингококцемия с менингитом:
— Мероприятия проводятся как при менингококцемии без признаков шока
При всех формах обеспечить подачу увлажненного кислорода и экстренную госпитализацию в стационар - При предположительном случае менингококцемии с признаками шока
- При лечении инфекционно-токсического шока как на до госпитальном, так и на госпитальном этапах необходимо:
- Постоянная оксигенация путем подачи увлажненного кислорода через маску или назальный катетер; при необходимости – интубация трахеи и перевод на ИВЛ;
- Катетеризация центральных/периферических вен.
- Постоянное динамическое наблюдение и регистрация температуры тела, АД, пульса, дыхания, сознания.
- введение катетера в мочевой пузырь на срок до выведения больного из шока для определения почасового диуреза с целью коррекции проводимой терапии.
-
Лечение больных с генерализованной формой менингококковой инфекции на госпитальном этапе - Лечение менингита и менингита в сочетании с менингококцемией (без ИТШ):
- антибактериальная терапия (курс лечения 7-10 дней):
Схема 1: бензилпенициллин натриевая соль – по 400-500 тыс. ЕД/ кг в сутки, вводят через каждые 4 часа в/м или в/в;
Схема 2: бензилпенициллин натриевая соль – по 400-500 тыс. ЕД/ кг в сутки, вводят через каждые 4 часа в/м или в/в; и/или цефтриаксон – 100 мг/кг в сутки (1-2 раза в сутки) в/м или в/в;
Схема 3: бензилпенициллин натриевая соль – по 400-500 тыс. ЕД/ кг в сутки, (вводят через каждые 4 часа в/м или в/в) в сочетании с цефотаксимом– до 200 мг/кг в сутки через каждые 6 часов в/м или в/в.
- При устойчивости к пенициллину и цефтриаксону — меропенем по 40 мг/кг каждые 8 часов. Максимальная суточная доза – 6,0 г.)
При указании на тяжелые аллергические реакции на цефалоспорины и пенициллины назначить хлорамфеникол 100 мг/кг в сутки (в/м или в/в), через каждые 6 часов.
Критерии отмены антибиотика:
- клиническое выздоровление;
- нормализация показателей общего анализа крови и санация ликвора (цитоз в 1 мкл менее 50 клеток за счет лимфоцитов).
Патогенетическая терапия с целью купирования внутричерепной гипертензии:
- фуросемид – 1-3 мг/кг в сутки; курс лечения- 3-5 дней, затем ацетазоламид — по 8-10 мг/кг в сутки по схеме с аспаркамом;
- магния сульфат – 0,1-0,2 мл/кг 20% раствора в/м или в/в.
-
Дезинтоксикационная терапия в режиме дегидратации:
Инфузия в/в проводится в объеме 20-30 мл/кг в сутки.
С этой целью используют маннит (15% раствор) с фуросемидом, кристаллоиды (0,9% раствор NaCl, 10% раствор глюкозы) - Противосудорожная терапия (при судорожном синдроме):
- диазепам — 0,5% раствор – по 0,1- 0,5 мг/кг/.
Методы определения физиологической потребности в жидкости:
Расчётный метод:
дети 0-3 мес. – 150 мл/кг/сут.,
дети 3-6 мес. – 140 мл/кг/сут.,
дети 6-12 мес. – 130-120 мл/кг/сут.
,
дети 1-3 лет – 120-110 мл/кг/сут.,
дети 3-5 лет – 110-90 мл/кг/сут.,
дети 5-10 лет – 90-70 мл/кг/сут.,
подростки 10-14 лет – 70-40 мл/кг/сут.,
подростки старше 14 лет и взрослые – 30-40 мл/кг/сут.
Лечение менингококкцемии (без ИТШ):
- бензилпенициллин натриевая соль – по 200 — 300 тыс. ЕД/кг в сутки, через каждые 6 часов в/м; курс лечения – 7-10 дней или цефтриаксон –80- 100 мг/кг в сутки (1-2 раза в сутки) в/м или в/в.
Критерии отмены антибиотика:
- клиническое выздоровление;
- нормализация показателей общего анализа крови.
При указании на тяжелые аллергические реакции на цефалоспорины и пенициллины назначить хлорамфеникол 100 мг/кг в сутки (в/м, в/в). Дезинтоксикационная терапия по показаниям – в/в инфузия в объеме 30- 50 мл/кг в сутки; растворы: кристаллоиды (глюкоза 10% раствор, 0,9% раствор NaCl).
- Последовательность введения препаратов при ИТШ:
- ИТШ 1 степени
в/в болюсно раствор натрия хлорида 0,9% — 10,0мл/кг/час, 10% раствор глюкозы 10 мл/кг при стабилизации АД и пульса переходим на сбалансированные электролитные растворы – раствор желатина сукцинилированного или раствор гидроксиэтилкрахмала, альбумин показал безопасность и эффективность также, как и кристаллоиды (УД 2С),
- гормоны (из расчета по преднизолону) вводятся в/в одномоментно последовательно: преднизолон 5 мг/кг, дексаметазон – 0,2-0,3 мг/кг и гидрокортизон – 12,5 мг/кг или преднизолон 5-10 мг/кг в сутки;
- гепарин в/в 50-100 ЕД/кг через каждые 6 часов (контроль коагулограммы или времени свертывания по Ли—Уайту);
- ингибиторы протеаз – по жизненным показаниям (УД — D);
- антибактериальная терапия – цефтриаксон 100 мг/кг/сутки, в/в;
- после восстановления уровня АД начинают стимуляцию диуреза – 1 % фуросемид 1 – 3 мг/кг в сутки;
- симптоматическое лечение.
ИТШ II степени:
- внутривенно болюсное введение натрия хлорида 0,9% 20 мл/кг/ч при отсутствии эффекта – повторное введение в той же дозе, 10% р-р глюкозы 10 мл/кг, при стабилизации АД и пульса переходим на сбалансированные электролитные растворы – раствор желатина сукцинилированного или раствор гидроксиэтилкрахмала, альбумин показал безопасность и эффективность также, как и кристаллоиды (УД – 2С).
- гормоны (из расчета по преднизолону) вводятся в/в одномоментно последовательно: преднизолон 10 мг/кг/, дексаметазон – 0,5 мг/кг и гидрокортизон – 25 мг/кг или преднизолон 10- 20 мг/кг в сутки, повторное введение гормонов до ½ суточной дозы через 60 мин;
- при резистентности к кристаллоидам и развитии сердечной недостаточности начать введение катехоламина первого порядка – дофамин с 10 мкг/кг/мин и далее по гемодинамическому ответу дозу увеличивать каждые 10-15 минут до 20 мкг/кг/мин;
- гепарин в/в 25-50 ЕД/кг через каждые 6 часов (контроль коагулограммы или времени свертывания по Ли – Уайту);
- ингибиторы протеаз – по жизненным показаниям (УД — D);
- переливание СЗП – 10-20 мл/кг (по показаниям).
- Показания: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд;
- антибактериальная терапия- цефтриаксон 100 мг/кг/сутки, в/в;
- после восстановления уровня АД начинают стимуляцию диуреза — 1 % фуросемид 1 – 3 мг/кг в сутки;
- при наличии сопутствующего отека мозга — маннит 15 % 0,5 -1 г/кг;
- оксигенотерапия, симптоматическое лечение.
ИТШ III степени:
- препараты вводятся одномоментно в 2 вены;
- внутривенно болюсное введение р-р натрия хлорида 0,9% 20 мл/кг/ч, при отсутствии эффекта — повторное введение в дозе 40 мл/кг, 10% р-р глюкозы 10 мл/кг, при стабилизации АД и пульса переходим на сбалансированные электролитные растворы – раствор желатина сукцинилированного или раствор гидроксиэтилкрахмала, альбумин показал безопасность и эффективность также, как и кристаллоиды (УД – 2С).
- гормоны (из расчета по преднизолону) вводятся в/в одномоментно последовательно: преднизолон 15 мг/кг/, дексаметазон – 1,0 мг/кг/, гидрокортизон – 50мг/кг/ или преднизолон 20 — 30 мг/кг в сутки и более, повторное введение гормонов до ½ суточной дозы через 30 мин;
- при резистентности к кристаллоидам и развитии сердечной недостаточности начать введение катехоламина первого порядка – дофамин с 10 мкг/кг/мин и далее по гемодинамическому ответу дозу увеличивать каждые 10-15 минут до 20 мкг/кг мин;
- гепарин в/в 10-15 ЕД/кг через каждые 6 часов (контроль коагулограммы или времени свертывания по Ли—Уайту);
- ингибиторы протеаз – по жизненным показаниям (УД – D);
- переливание СЗП – 10-20 мл/кг (по показаниям);
Показания: протромбиновый индекс (ПТИ) менее 80 %; протромбиновое время (ПВ) более 15 секунд; международное нормализованное отношение (МНО) более 1,5; фибриноген менее 1,5 г/л; активное частичное тромбиновое время (АЧТВ) более 45 секунд;
- антибактериальная терапия – цефтриаксон 100 мг/кг/сутки, в/в;
- после восстановления уровня АД начинают стимуляцию диуреза — 1 % фуросемид 1 – 3 мг/кг в сутки;
- при наличии сопутствующего отека мозга – маннит 15 % 0,5 -1 г/кг;
- оксигенотерапия, симптоматическое лечение.
Коррекция гликемии:
- при гипогликемии — болюс 2-4 мл/кг 20% раствора глюкозы, с последующим переходом на 10% раствор (0,5 г/кг/ч) до уровня в плазме 5 ммоль/л;
- при гипергликемии — титрование инсулина 0,1 ЕД/кг/ч до уровня глюкозы 8-9 ммоль/л;
коррекция гипокальциемии
(общий кальций
Менингококцемия: первый час после диагноза
Авторы: Голубовская Ольга
Менингококковая инфекция является одной из самых актуальных проблем инфектологии — ежегодно в мире сообщается приблизительно о полумиллионе случаев, каждый десятый из которых заканчивается смертельным исходом.
Заболевание имеет много различных клинических форм — от назофарингита до менингита, но наиболее тяжелая из них — менингококцемия, т.е. менингококковый сепсис.
Летальность при нем может достигать 75%, а среди выживших у 10–15% наблюдаются остаточные явления (косметические дефекты, потеря слуха, отставание в умственном развитии у детей и т.д.).
Для менингококцемии характерно чрезвычайно быстрое развитие клинической симптоматики вплоть до гибели пациента в течение первых суток от начала болезни.
При этом в первые часы заболевания может не наблюдаться ни единого симптома, который помог бы ее заподозрить (единственное проявление болезни — повышение температуры тела), и только с момента появления специфических кожных изменений диагноз становится более ощутимым.
Сыпь при менингококцемии действительно очень своеобразная — пожалуй, ни одно другое инфекционное заболевание не сопровождается подобными изменениями (конечно, при типичном течении), а именно (студенческое определение): звездчатая, геморрагическая, с некрозом в центре.
Но иногда, при самом тяжёлом течении, на коже образуются сплошные геморрагии, некроз пальцев ног (см. фото) или (реже) рук. Абсолютно смертельное состояние — кровоизлияния в надпочечники (синдром Уотерхаузена-Фридериксена).
Несмотря на такую агрессивность, при менингококцемии мы имеем целый арсенал простых антибактериальных препаратов (антибиотиков), к которым у менингококка нет резистентности.
Оказание помощи таким больным осуществляется в два этапа: догоспитальном и госпитальном, при этом догоспитальный этап, пожалуй, имеет не меньшее, а иногда и большее значение, чем госпитальный.
Поэтому специалисты считают, что для снижения смертности необходимо информировать об особенностях болезни не только медицинских работников, но и самих пациентов или родителей детей.
И с этой целью здесь я хочу привести весьма поучительный клинический случай.
Пациентка 22-х лет утром, как всегда, пошла на работу в абсолютно прекрасном состоянии. Приехала в общественном транспорте, чувствовала себя хорошо. Через несколько часов почувствовала озноб, температура поднялась до 38,5, появились сильные боли в мышцах. Вернувшись домой, выпила жаропонижающее, проспала четыре часа.
После пробуждения заметила появление пятен на руках, вызвала «скорую помощь».
И здесь я снимаю шляпу перед врачами «скорой»: мало того, что был правильно установлен диагноз, но ещё сразу же началось интенсивное лечение — введены гормоны (дексаметазон), антибиотик цефтриаксон (!) — это я к вечному спору клиницистов можно/нельзя бактерицидный антибиотик в данной ситуации, чтобы не усугубить развитие шока, а давление у больной было уже 80/40 мм рт.ст.
В стационаре — шок, геморрагическая сыпь появлялась и распространялась по туловищу прямо на глазах у дежурного реаниматолога. Пациентка ещё успела рассказать коротко анамнез, началась интенсивная инфузионная терапия, продолжено введение антибиотика. Получаем общий анализ крови — лейкоцитов чуть больше 2 тысяч (!), это при сепсисе-то таком совсем мало, крайне плохой прогностический признак.
В течение первой недели нахождения в стационаре отмечалась выраженная болезненность во всем теле — пальпация (дотрагивание) к любой группе мышц вызывала резчайшую болезненность, и я с леденящим страхом тут же вспомнила молодого человека 16 лет, которого в подобном состоянии к нам привезли ещё где-то в конце 1990-х прямо из школы.
Он хватал нас за руки и, заглядывая в глаза, спрашивал: «Доктор, когда мне уже будет лучше?» Через пару часов его не стало…
В течение ближайших нескольких дней у больной развилась почечная недостаточность, острый респираторный дистресс-синдром, естественно, некроз мизинца левой стопы, количество лейкоцитов поднялось до более чем 50 тысяч…
Но наша пациентка выжила. Ее ждёт длительная реабилитация, но угрозы для жизни сейчас нет.
Почему же у нашей больной был шанс выжить? На мой взгляд, решающее значение имели несколько факторов. ВО-ПЕРВЫХ, блестящая работа врачей «скорой помощи», которые не побоялись вводить препарат, усиливающий распад менингококка в кровеносном русле.
На сегодняшний день доказано, что именно бактериальная нагрузка в системном кровотоке значимо определяет прогноз при менингококцемии — увеличение количества менингококка в крови на каждый порядок (в 10 раз) приводит к увеличению риска смерти в 2,0–7,5 раза, а среднее время удвоения поколения нейссерий составляет 30–45 минут (!). И наиболее эффективна такая тактика лечения именно при наличии геморрагической сыпи. Поэтому во всем мире на догоспитальном этапе вводятся антибиотики именно с бактерицидным эффектом (бенилпенициллин, цефалоспорины ІІІ поколения) под прикрытием гормонов и только при непереносимости этих препаратов применяют хлорамфеникол (левомицетин).
ВО-ВТОРЫХ, наличие у нас в стационаре необходимого набора лекарственных средств для оказания неотложной помощи подобным больным.
Да, такое ещё бывает, дорогие друзья, на «скорую помощь» у нас и во многих других стационарах есть элементарные растворы, антибиотики, гормоны; все сделано нашими отечественными производителями, и несколько дней мы нашу пациентку «тянули» своими ресурсами, но когда уже пришлось менять препараты, усиливать терапию, покупать парентеральное питание, естественно, подключились родственники.
- Источник
Крайне тяжелая форма менингококковой инфекции – как причина молниеносной смерти ребенка
Смерть ребенка – это всегда чрезвычайное происшествие, требующее помимо глубокого знания патологических процессов болезни, понимания чувств людей, их должностных обязанностей и возможностей.
В нашем случае, мать девочки З., 1999 г.р. 24.04 в 16 часов пришла в детский сад за дочерью и увидела её лежащей в группе на диване. Девочка жаловалась на головную боль, а подошедшая воспитательница с таблетками «от температуры», сказала, что у ребенка после сонного часа поднялась температура и её морозит. Дома сразу была вызвана скорая помощь.
В 17-00 часов врач «скорой», измерив температуру тела (38,7°) и осмотрев ребенка, поставила диагноз «ОРЗ», рекомендовала принимать жаропонижающие препараты (панадол и свечи), а на следующий день обратиться к участковому педиатру в поликлинику.
Жаропонижающие препараты не помогали, температура не сбивалась, девочка жаловалась на головную боль и просила пить. В 00 часов 15 минут ей стало хуже. 25 апреля в 00.40 к З. повторно была вызвана бригада СМП, которая отказалась выехать в связи с тем, что СМП была вызвана не матерью ребенка, а бабушкой, проживающей по другому адресу. 25 апреля в 00.
46 часов мать ребенка вызвала бригаду СМП, которая поставила З. диагноз «Острый аппендицит? Перитонит?». З. 25 апреля в 1 час 30 минут была госпитализирована в Уссурийскую городскую больницу. После совместного осмотра врачом СМП и дежурным хирургом городской больницы З.
был поставлен диагноз «менингококковая инфекция», потерпевшая в 2 часа была госпитализирована в реанимационное отделение Уссурийской детской больницы, где в 5 часов 58 минут наступила ее смерть.
При исследовании медицинской документации, сопутствующей случаю смерти ребенка, клинико-морфологической картины болезни и биоматериала, с учетом данных специальной медицинской литературы, была произведена судебно-медицинская оценка настоящего случая смерти. Существо экспертных выводов состояло в том, что причиной смерти девочки З. 22.08.
1999 года рождения явилась менингококковая инфекция смешанной формы (менингококкемия + менингит с преобладанием менингококкемии), молниеносного течения с инфекционно-токсическим шоком III-IV степени и двусторонними массивными кровоизлияниями в надпочечники с развитием острой надпочечниковой недостаточности (синдром Уотерхауса-Фридериксена).
Отмеченные в амбулаторной карте ребенка периодические заболевания и сопутствующие им состояния, предшествующие менингококковой инфекции, не находятся в прямой причинной связи с развитием настоящего заболевания и смертью девочки от тяжелой формы менингококковой инфекции.
В известной степени, быстрота развития болезненных симптомов менингококковой инфекции у девочки с геморрагическим синдромом и полиорганной недостаточностью вследствие острой токсемии, можно объяснить иммунно-аллергической стороной патогенеза менингококковой инфекции. При этом, неспецифической сенсибилизации организма ребенка могло предшествовать перенесенное годом ранее ОРЗ с острым трахеитом, ринофарингитом и аллергическим компонентом.
При анализе летального исхода заболевания ребенка, мы имели в виду тот очевидный факт, что человек (больной или бактерионоситель) является единственным источником менингококковой инфекции.
У большинства лиц, заразившихся менингококком, практически нет клинических проявлений; примерно у 1/10-1/8 из числа заболевших возникает картина острого назофарингита и лишь у отдельных лиц, как у девочки З.
, развивается генерализованная молниеносная форма болезни с летальным исходом в течение первых суток.
У девочки с благополучным медицинским анамнезом, при отсутствии предполагающих эпидемиологических данных по заболеваемости в детском коллективе, предупредить развитие заболевания и его крайне тяжелую форму течения с септицемией и полиорганной недостаточностью было практически невозможно.
Теоретическая возможность диагностики менингококковой инфекции у ребенка при первичном ее осмотре врачом СМП существовала: так как при дифференциальном диагнозе ОРВИ и менингококкового назофарингита имеются некоторые различия.
При менингококковом назофарингите заболевание начинается остро, повышение температуры тела до 38°С. Ребенок жалуется на головную боль, боли в горле или першение, заложенность носа. Отмечается вялость, адинамия, бледность.
При осмотре зева выявляется гиперемия и отечность задней стенки глотки и ее зернистость – гиперплазия лимфоидных фолликулов, набухание боковых валиков. На задней стенке глотки может быть небольшое количество слизи.
При ОРЗ – ОРВИ лихорадка розовая, самочувствие чаще не страдает, а после приема жаропонижающих улучшается. В данном случае, со слов матери, вялость, адинамия нарастали.
Практическая реализация своевременной диагностики менингококковой инфекции не осуществилась в связи с осмотром девочки в продромальный период болезни, при отсутствии четкой менингеальной симптоматики, геморрагического компонента и отсутствии врачебной настороженности о возможности менингококковой инфекции. Существенным фактором своевременной диагностики любого заболевания являются также квалификация и практический опыт специалиста.
С первых минут установления диагноза и даже при подозрении на менингококковую инфекцию на догоспитальном этапе больному немедленно вводятся левомицетина сукцинат в дозе 50 мг/кг и преднизолона 40-60 мг.
При отсутствии в укладке левомицетина или детям до 2-х лет вводят пенициллин в дозе 100 тыс. ЕД/кг массы. В стационаре доза пенициллина 200-300 тыс. ЕД/кг.
Суточную дозу вводят равными частями каждые 4 часа без ночного перерыва.
Возможность благоприятного исхода менингококковой инфекции у ребенка стала маловероятной на догоспитальном этапе при повторном вызове бригады СМП, когда у девочки уже при наличии геморрагической сыпи не проверялась менингеальная симптоматика, менингококковая инфекция не была заподозрена, а эвакуация больного ребенка произведена в непрофильный стационар.
В связи с отсроченной диагностикой инфекции у девочки, своевременность и объем оказанной ей медицинской помощи также оказался отсроченным, неполным, смещенным к госпитальному этапу медицинской помощи.
Активная медицинская помощь по поводу менингококковой инфекции на этапе СМП не оказана в связи с не диагностикой заболевания врачами СМП. Симптоматическая терапия по поводу ОРВИ, проводимая в этот период, соответствовала установленному диагнозу и была в целом правильной.
В городской больнице первичные мероприятия по поводу менингококковой инфекции были правильными, своевременными, в достаточном объеме, но не получили непрерывного продолжения, поскольку врач реанимационного отделения отнес менингококковую инфекцию к особо опасным инфекциям, хотя индекс контагиозности ее составляет 10-15 %, менингококк неустойчив во внешней среде и для соблюдения эпидемиологического режима достаточно было отгородить кровать с больным ширмой.
Неотложные медицинские мероприятия в отделении реанимации детской больницы г. Уссурийска были проведены своевременно, в полном объеме, в соответствии с установленным диагнозом заболевания и крайне тяжелым состоянием больного ребенка.
Патологоанатомический и судебно-медицинский диагнозы по данным вскрытия объективно отражают и подтверждают факт заболевания и смерти ребенка от менингококковой инфекции в той клинико-морфологической форме, которая была диагностирована у больной в лечебных учреждениях г. Уссурийска, где ей оказывалась квалифицированная медицинская помощь.
Клиническая картина менингококковой инфекции развилась у девочки во время нахождения в детском коллективе со второй половины дня 24.04 с появления признаков назофарингита и с 16.30 признаков менингита – головная боль, вялость, в 18.00 – рвота, к 00.45 – повторная 2-х кратная рвота, головная боль, сыпь, акроцианоз.
Отказ направить бригаду СМП к больной по вызову бабушки противоречит ст.41 Конституции РФ, основам законодательства РФ об охране здоровья граждан от 22 июля 1993 г. с изменениями от 1998 г., 1999 г., 2000 г., 2003 г., 2004 г., 2005 г. – ст.ст. 30, 31, 34, 38.
Задержка прибытия СМП в связи со звонком бабушки не имеет принципиального значения, поскольку врачами СМП диагноз менингококковой инфекции самостоятельно выставлен не был, лечения по поводу данного заболевания специалистами СМП не проводилось.
Заподозрить менингококковую или другую инфекционную патологию и главное правильно оценить состояние ребенка, в принципе, можно было и при первичном осмотре больной бригадой СМП.
При повторном осмотре врачами СМП девочки диагноз заболевания для грамотного врача был вполне очевиден. В комплекте СМП имеется специальная укладка оказания экстренной помощи, которая могла быть применена с одновременной доставкой ребенка в специализированную больницу.
Эндотоксиновый (инфекционно-токсический), геморрагический шок – это синдромокомплекс патогномоничный для развития менингококкемии. Он не характерен для ОРВИ и ургентной хирургии (острый аппендицит, перитонит).
Возможность одномоментной и правильной диагностики основного заболевания у З. – менингококковой инфекции – при первичном врачебном осмотре девочки врачом СМП была затруднительной в силу нечеткости клинической картины болезни в этот период и отсутствия врачебной настороженности на вероятность менингококковой инфекции в детском коллективе.
- Тем не менее, дифференциальная диагностика ОРВИ, острого аппендицита, перитонита и менингококковой инфекции для опытного врача была в принципе возможна.
- Выявленная симптоматика, подозрительная на острый аппендицит и перитонит, поскольку оба заболевания требуют экстренной хирургической помощи и динамического наблюдения больного, предполагала и расширение диагностических методов обследования, включая ректальное.
- При установлении у ребенка диагноза менингококковой инфекции, врач СМП должен доставить больного в детскую инфекционную больницу, при её отсутствии в инфекционное отделение больницы для взрослых, а по жизненным показаниям – в любое ближайшее медицинское учреждение.
Безусловной прямой причиной смерти ребенка З. явилась развившаяся у неё крайне тяжелая форма менингококковой инфекции, молниеносного течения с инфекционно-токсическим шоком и полиорганной недостаточностью.
По данным медицинской литературы и клинической практики на базе Хабаровской детской краевой инфекционной больницы имени Пиотровича А.К., летальный исход при смешанных формах менингококковой инфекции, в случае отсутствия адекватной и своевременной терапии, наступает через 12-24 часов от начала болезни.
Широко распространенное носительство менингококка, с одной стороны, и низкая восприимчивость людей к возбудителю, с другой, определяют основные эпидемиологические черты менингококковой инфекции: длительность менингококконосительства обычно не превышает 2-3 недель, изредка до 6 недель; передача возбудителя происходит только при тесном и длительном общении с инфицированным лицом, поскольку менингококк крайне нестоек вне организма; заражение здорового человека практически возможно, когда расстояние между ним и больным или носителем не превышает 0,5 м; риск заражения возрастает по мере удлинения срока общения; возможно заражение не только аэрогенным путем, но и через загрязненные слюной предметы.
Продромальный период (от инфицирования до заболевания) длится от 2-4 суток до 10 дней, что исключает возможность инфицирования девочки 24.04.06 г. в условиях детского дошкольного учреждения.
Теоретически носитель менингококковой инфекции мог быть и в детском саду, но так как индекс восприимчивости инфекции низкий, а возбудитель во внешней среде неустойчив, то заболевание З.
могло носить единичный характер, а менингококконосительство у иных (вне детского сада) лиц могло протекать в форме назофарингита, который может пройти самостоятельно.
Отказ врача городской больницы от госпитализации девочки в связи с особой опасностью менингококковой инфекции, с учетом тяжелого состояния ребенка, требовавшего неотложных мероприятий, по нашему мнению, носил необоснованный характер.
Сам факт заболевания ребенка в детском дошкольном учреждении и его молниеносной смерти от менингококковой инфекции, по нашему мнению, серьезное основание для углубления экспертных знаний по вопросам клинико-морфологической диагностики инфекционных заболеваний детей и взрослых.