Само понятие анемия отображает патологические изменения в составе крови — снижение концентрации белкового компонента (гемоглобина) и красных кровяных клеток (гематокритов), уровень которых зависит от объема и количества форменных элементов крови – эритроцитов. Анемию нельзя назвать заболеванием, она является лишь симптомом различных патологических нарушений, развивающихся внутри организма.
В медицинских кругах анемию называют синдромом усталости. Этот термин объединяет целую группу гематологических синдромов, объединенных общими признаками – патологическими изменениями в структуре крови.
Что это за болезнь?
Эти «тарелочки» — это эритроциты в составе крови
Железодефицитная анемия — это одна из форм анемии, проявляющаяся вследствие нарушений в этапах белкового синтеза и дисбаланса в крови железа, вызванного нарушениями в системе метаболизма. Железо жизненно необходимо организму, и является важной составляющей гемоглобина, позволяя ему переносить кислород.
Циркулируя по крови в составе эритроцитов, гемоглобин соединяется с кислородом (в легких) и доставляет его в различные клетки и ткани (отдаёт). Если организм получает недостаточное количество минералов железа, процесс газообмена — транспортировки кислорода к тканевым структурам и выведение из них углекислого газа — нарушается. Это приводит к постепенному развитию анемии.
Даже при достаточном количестве эритроцитов в крови, при железодефицитной анемии они не способны обеспечить тканевое дыхание — из-за низкой концентрации железа в своём составе. Вследствие чего, в различных системах и органах развивается тканевая гипоксия.
У человека (с примерным весом в 70 кг.) оптимальный уровень железа в организме должен поддерживаться в количестве не меньшем, чем 4-е гр. Это количество сохраняется благодаря четкому регулированию баланса поступления микроэлемента и его потерей.
Для сохранения равновесия человек (в течение суток) должен получать от 20 до 25 мг. железа.
Больше половины расходуется на нужды организма, оставшаяся часть откладывается про запас (депонируется) в специальных хранилищах (тканевые или клеточные депо) и расходуется при надобности.
Причины развития ЖДА у человека
Плохое питание — одна из частых причин
Развитию патологических изменений в крови и проявлению симптомов железодефицитной анемии способствует множество причин, обусловленных двумя основными факторами – недостатком поступления в организм железа и нарушениями в его усвоении. Рассмотрим эти причины подробнее.
Недостаточность железа в рационе питания
Несбалансированное питание может послужить причиной дефицита железа в детском и взрослом возрасте, и послужить толчком к развитию гемолитической патологии. Анемию могут спровоцировать длительный голод, приверженность пациента к вегетарианскому образу жизни или однообразный рацион с недостатком животных продуктов.
У младенцев, дефицит микр оэлементов покрывается при грудном вскармливании – молоком кормящей матери. А процессы железодефицитной анемии у детей может спровоцировать ранний перевод малыша на некачественный искусственный прикорм.
Увеличенная потребность организма в железе
Увеличение потребности железа в организме часто проявляется у пациентов с совершенно нормальным состоянием здоровья. Отмечается это у беременных женщин и после родов, в период грудного вскармливания. Казалось бы, отсутствие в этом периоде месячных должно сохранить расход железа, но потребность его наоборот — увеличивается в разы. Это связано:
- с увеличением объемного количества крови и эритроцитов в кровотоке;
- передачей железа плаценте и плоду;
- с кровопотерей в процессе родов и после них;
- потерей железа с молоком на протяжении всего периода грудного кормления ребенка.
Развитие анемии (различной тяжести), у женщин при беременности – обычное и частое явление. Железо-дефицитное состояние, как правило, увеличивается при вынашивании двойни или тройни (многоплодная беременность).
Врожденный дефицит железа
Проявления признаков врожденной железодефицитной анемии может быть уже в первые недели жизни ребенка. Этому способствуют различные хронические патологические процессы у будущей мамочки, сопровождающиеся острой нехваткой в организме микроэлементов железа, многоплодие или преждевременные роды.
Наличие мальабсорбции в организме
К нарушениям процессов всасывания железа и снижению скорости его поступления в организм приводят различные заболевания, проявляющиеся повреждениями слизистой структуры ЖКТ. Это могут быть:
- поражения слизистой выстилки ЖКТ воспалительными реакциями при энтерите, муковисцидозе и злокачественных опухолях;
- Наследственная патология (целиакия), обусловленная непереносимостью глютена – белка, провоцирующего процессы мальабсорбции;
- К таким нарушениям приводят хирургические вмешательства с резекцией желудка и кишечника, инфекции желудка (в частности Хеликобактер Пилори), поражающие его слизистую и нарушающие всасывание железа;
- Развитие атрофических процессов и агрессии собственного иммунитета к клеткам слизистых тканей при атрофическом и аутоиммунном гастрите.
Часто причиной ЖДА служат длительные внутренние геморрагии, вызванные язвенными процессами, полипами, новообразованиями и грыжами в системе ЖКТ, геморроем и системными заболеваниями.
Не последнюю роль в развитии железодефицитной анемии процесса играют заболевания печени (гепатит, цирроз), нарушающие процессы синтеза клетками печени главного компонента гемоглобина, участвующего в транспорте железа – белка трансферрина.
А так же, длительный прием или передозировка медикаментозных средств, способных вызвать нарушения в процессах всасывания и утилизации железа в организме – это препараты из группы нестероидных средств («Аспирина» и др.), антацидов («Алмагеля» и « Ренни») и железосвязывающих медикаментозных средств («Эксиджада» или «Десферала»).
Степени проявлений ЖДА
Оценка тяжести симптомов определяется согласно шкале степени выраженности железодефицитной анемии. Она зависит от возраста, пола пациента и количества в крови белкового компонента (гемоглобина). Классифицируется заболевание по проявлению трех степеней тяжести процесса:
- 1-й (легкой) – с наличием в исследуемой крови белкового компонента в количестве от 90 г/л до 110.
- 2-й (средней) – с показателем от 70г/л, но не превышающим 90 г/л.
- З-й (тяжелой) – с наличием гемоглобина не более 70 г/л.
Cимптомомы железодефицитной анемии у женщин
Как проявляются признаки ЖДА?
Дефицит железа у человека развивается постепенно, начало заболевания проявляется довольно незначительными признаками. В самом начале появляется железодефицитный синдром, а чуть позже развивается анемия. Тяжесть проявления зависит от уровня гемоглобина, скорости развития анемического синдрома, компенсаторной способности организма и фоновых патологий, сопровождающих заболевание.
Выраженность симптоматики обусловлена скоростью развития анемического синдрома. Он проявляется:
- Мышечной слабостью и признаками астении. Быстрая утомляемость наступает даже при незначительных нагрузках. Дети малоактивны, предпочитают спокойные игры.
- Признаками тахикардии и одышки, загрудинными болями, проявлениями вертиго и обмороков, спровоцированных сбоями в процессах транспорта кислорода к различным тканевым структурам.
- Кожными повреждениями с признаками, шелушения, растрескивания и утраты, из-за выраженной сухости, эластичности кожного покрова.
- Структурным нарушением волос и ногтевых пластин, что является характерным симптомом железодефицитной анемии у женщин. Структура волос истончается волосы подвержены ломкости и утрачивают блеск, выпадают и быстро седеют. Ногтевые пластинки мутнеют, покрываются исчерченностью, расслаиваются и становятся ломкими. Длительный процесс железо дефицита, появляется признаками койлонихии – дистрофической ложкообразной изогнутостью ногтевых пластин.
- Патологиями слизистых тканей. Слизистое покрытие рта высыхает, бледнеет и покрывается атрофическими очагами. На губах появляются трещины и заеды в уголках. Эмаль на зубах утрачивает прочность.
- Патологическим поражением слизистой выстилки ЖКТ, что появляется атрофическими участками, нарушающими пищеварительные процессы, провоцирующие запоры или понос, болевой синдром в животе. Нарушается всасывание питательных компонентов.
- Нарушениями в слизистых тканях дыхательных путей, вызывая кашель и першение в горле. Атрофия слизистых проявляется ЛОР заболеваниями и частыми инфекциями.
- Патологическими процессами в слизистом покрытии мочевыделительной системы, вызывая боли при мочеиспускании и интимной близости, непроизвольное выделение урины и развитие различных инфекционных заболеваний.
- Атрофией в слизистой ткани языка с проявлением распирающих жгучих болей, сглаженности поверхности и рельефных трещинок, покраснений и изменений в конфигурации языка.
- Проблемами с обонянием и вкусовыми качествами – снижается аппетит, отмечается непереносимость многих продуктов, извращается вкус и появляется пристрастия к употреблению вещей совершенно несъедобных (земля, глина, сырой мясной и рыбный фарш). Такие симптомы характерны хронической железодефицитной анемии у женщин.
- Проблемы с обонянием проявляются вкусовыми галлюцинациями, когда больной чувствует не существующие ароматы или проявляет интерес к непривычным резким запахам.
- Нарушениями интеллектуального характера – снижения концентрации, памяти и общего развития.
Лечение ЖДА — препараты и питание
Препараты железа и «помощники»
При явных симптомах железодефицитной анемии, лечение направлено на устранение дефицита микроэлементов железа, пополнение его запасов в организме и устранение самой причины, спровоцировавшей заболевание.
Медикаментозная терапия предусматривает курсовое лечение препаратами, содержащими железо. Если полноценное всасывание медикаментозных средств естественным путем невозможно, или когда запасы необходимо пополнить срочно, препараты вводятся внутримышечно или внутривенно.
- Для этого назначаются лекарственные средства, восполняющие дефицит и улучшающие процессы всасывания микроэлемента – «Гемофер пролонгатум», «Сорбифер Дурулес» и «Ферро фольгамма», внутривенное введение «Феррум Лека».
- При тяжелом состоянии пациентов с анемией, при предстоящих оперативных вмешательствах или перед родами, им назначается процедура переливания донорских эритроцитов.
- Диета
Важным звеном в терапии ЖДА является сбалансированное питание. Составляя рацион диеты при железодефицитной анемии, учитывается тот факт, что хорошее усвоение организмом железа происходит из мясных блюд и «животной» пищи. В рацион рекомендовано включать:
- куриную, свиную и говяжью печень;
- желтки яиц;
- говядину и баранину, мясо кролика и курицы;
- молоко коровье и творог;
- блюда из гречки и морской капусты;
- напитки из шиповника, чернослива и смородины;
- персики, яблоки, орехи миндаля и семечки подсолнуха.
При своевременной и комплексной терапии заболевания, причина железодефицита довольно быстро устраняется, не вызывая каких-либо последствий. Нежелательные последствия могут вызвать несвоевременная диагностика, не установленная вовремя первопричина, позднее лечение, нарушение приема назначенных препаратов и не соблюдение диеты.
Источник: https://zdorova-krasiva.com/zhelezodefitsitnaya-anemiya-u-zhenshhin/
Железодефицитная анемия (ЖДА): симптомы, лечение, причины, признаки, как лечить
Пониженное количество гемоглобина в красных кровяных тельцах — железодефицитная анемия — проявляется на фоне патологических состояний либо временных естественных процессов в организме. Болезнь провоцирует кислородное голодание органов и тканей с постепенно нарастающей симптоматикой. Методы лечения анемии зависят от стадии болезни и степени недостаточности железа.
Причины
К развитию недостатка железа приводят врожденные пороки развития, влияние внешних факторов и образа жизни, внутренние процессы различной степени тяжести. Основные причины возникновения анемии:
Заболевания кроветворной системы:
- гемофилия — наследственная болезнь из-за генетического сбоя, проявляющаяся замедленной сворачиваемостью крови;
- болезнь Виллебранда — наследственная патология с внезапными кровотечениями разной силы и локализации;
- гемоглобинурия — повреждение и распад эритроцитов;
Кровопотеря при следующих состояниях:
- обильные менструации;
- маточные кровотечения;
- кровотечения из желудочно-кишечного тракта при эрозиях, язвенной болезни;
- из геморроидальных узлов и анальных трещин;
- гельминтозное поражение организма;
- гемосидероз — легочное заболевание с накоплением продуктов распада в альвеолах;
- хирургическое вмешательство;
- донорская сдача крови;
- травмы.
Заболевания:
- хронические инфекции — бруцеллез, сепсис, туберкулез;
- злокачественные новообразования;
- хроническая почечная недостаточность с необходимостью гемодиализа;
- кишечные инфекции;
- гипоацидный гастрит — пониженная кислотность желудочного сока;
- синдром мальабсорбции — нарушение всасывания и усвоения питательных веществ;
- гепатит — болезнь печени воспалительного характера;
- цирроз — отмирание печеночных клеток с замещением их фиброзной тканью;
- психические расстройства.
Врожденная анемия и нехватка железа у детей развивается вследствие следующих причин:
- недоношенность;
- нехватка железа в организме матери из-за болезней;
- многоплодная беременность;
- искусственное вскармливание, неправильное питание либо введение прикорма;
- наследственные нарушения метаболизма.
Причина железодефицитной анемии заключается в повышенной потребности в железе и быстром расходе этого элемента под влиянием следующих факторов:
- половое созревание;
- беременность и лактация;
- чрезмерные физические нагрузки;
- психическое перенапряжение;
- возрастные изменения и старение организма;
- недостаточное питание, соблюдение строгих диет.
Симптомы и признаки
В зависимости от активности патологического процесса и симптоматики выделяют 3 стадии течения анемии — прелатентная, латентная и стадия железодефицита.
На скорость проявления и развития заболевания влияют общее состояние здоровья, сопутствующие патологии, образ жизни и режим питания. Признаки анемии у женщин встречаются чаще из-за менструального цикла, на фоне беременности и кормления грудью.
Особую опасность представляет кислородное голодание для внутриутробного развития плода при дефиците железа у матери.
1 стадия
Прелатентная стадия железодефицита характеризуется отсутствием клинических проявлений либо незначительными нарушениями общего состояния. По специальным анализам крови обнаруживается начинающийся дефицит железа при нормальных показателях гемоглобина. Микроцитарная гипохромная анемия вызывает следующие ощущения:
- слабость, вялость;
- повышенная сонливость;
- недомогание неясного характера;
- понижение работоспособности;
- сухость волос;
- ломкость ногтевой пластины.
Во время физической активности возникают проходящие симптомы:
- учащенное сердцебиение;
- одышка;
- сухость во рту;
- покалывание языка;
- звон в ушах.
Латентная стадия
При развитии заболевания нарастают проявления железодефицита. Симптомы железодефицитной анемии латентной стадии:
- быстрая утомляемость;
- слабость в мышцах, общая слабость;
- головные боли;
- головокружения;
- снижение концентрации внимания;
- приступы учащенного сердцебиения;
- одышка, чувство нехватки воздуха;
- побледнение и ломкость ногтей;
- сухость и бледность кожного покрова;
- потускнение, истончение и выпадение волос;
- изменение вкусовых пристрастий, тяга к резким блюдам и запахам;
- дискомфорт и першение в горле;
- боли в области живота;
- образование трещин в уголках рта.
3 стадия
Стадия полной анемии характеризуется усилением существующей симптоматики и присоединением нарушений со стороны разных систем и органов. Клиническая картина характеризуется следующими проявлениями:
- отсутствие интереса к происходящим событиям;
- постоянная слабость, сонливость и утомляемость;
- понижение давления;
- сильное головокружение, предобморочное состояние;
- тошнота;
- головные боли;
- шум и звон в ушах;
- снижение остроты зрения, появление «мушек» перед глазами;
- нарушения стула (запоры либо понос);
- разрушение зубов;
- сухость и шелушение кожи;
- субфебрильная температура;
- плохое настроение, раздражительность, нервозность;
- болезненность и трещины на языке, в уголках губ;
- длительно незаживающие повреждения кожи;
- снижение иммунитета, частые простудные заболевания;
- неожиданные позывы к мочеиспусканию, недержание мочи при физических действиях.
Микроцитарная анемия вызывает проявление странных вкусовых пристрастий — желание съесть сырое мясо, глину мел. Больного начинают привлекать резкие запахи — ацетон, краска, бензин.
Диагностика
При подозрении на понижение гемоглобина проводится комплексная диагностика состояния организма для выявления причин нарушения железообмена.
Основные лабораторные исследования:
- Общий анализ крови. Наличие микроцитоза свидетельствует о развитии заболевания в организме.
- Биохимический анализ крови — специальное комплексное исследование, определяющее степень концентрации сывороточного железа в клетках, его усвоение и распределение в организме.
- Общий анализ мочи — исследование работы мочевыделительной системы.
- Пункция костного мозга — определение нарушений на клеточном уровне и выявление заболеваний кроветворной системы.
Дополнительно для выявления причин патологии применяются следующие методы диагностики:
- фиброэзофагогастродуоденоскопия (ФЭГДС) — осмотр состояния слизистой оболочки органов желудочно-кишечного тракта;
- рентгенография и рентгеноскопия — рентгенологическое обследование желудка и примыкающих органов;
- корпограмма — анализ кала на наличие крови либо паразитов;
- ультразвуковая диагностика (УЗИ);
- ирригоскопия — рентгенологическое обследование толстой кишки;
- колоноскопия — диагностика нарушений в толстой кишке при помощи вводимого в нее прибора;
- лапароскопия — малоинвазивное исследование брюшной полости через микропрокол с выведением изображения на экран;
- кольпоскопия — обследование шейки матки у женщин.
Для постановки точного диагноза врач-гематолог привлекает специалистов следующих профилей: гастроэнтеролог, онколог, хирург, гинеколог, терапевт, нефролог, диетолог.
Как лечить железодефицитную анемию
Лечение железодефицита зависит от стадии процесса и причин, спровоцировавших недостаточность поступления железа в организм. Основные способы терапии ЖДА:
- ликвидация воспалительных реакций;
- остановка кровотечений;
- нормализация работы желудочно-кишечного тракта;
- устранение проявлений интоксикации;
- излечение сопутствующих заболеваний;
- нормализация самочувствия.
Железодефицитная анемия и лечение на начальных стадиях:
- коррекция питания;
- нормализация режима дня;
- устранение чрезмерных физических и психических нагрузок;
- регулярный лабораторный контроль показателей крови.
При неэффективности немедикаментозного лечения либо сильном дефиците железа проводится лекарственная терапия. Железосодержащие средства применяются в назначенной врачом дозировке в таблетированной либо капсульной форме.
В случае развития побочных реакций применяется внутримышечное или внутривенное введение препаратов.
Лечиться необходимо не менее 1,5 месяца приемом основных доз препарата, в дальнейшем по результатам анализов терапия продолжается либо переводится на поддерживающие дозы.
Основные применяемые лекарственные средства:
- Гемофер пролонгатум;
- Тардиферон;
- Актиферрин;
- Ферроградумет;
- Фербитол;
- Феррум Лек;
- Ферлатум;
- Мальтофер;
- Фенюльс.
Эти средства можно купить в аптеке, во всех них железо представлено в форме сульфата, сукцинилата, гидроксида. В последнее время наибольшую популярность и одобрение набирает форма бисглицината.
Данное средство включает не только железо, но и витамин С, без которого усвоение железа невозможно, а так же витамин В12 и Фолат (фолиевая кислота), дефицит которых является еще одной из причин анемии.
Параллельно применяются вещества, способствующие эффективному всасыванию и усвоению железа:
Прием железа лучше не совмещать с препаратами кальция и магнием.
В случае необходимого быстрого восстановления уровня железа применяется гемотрансфузионная терапия — переливание крови и ее отдельных компонентов. Показания к процедуре:
- сильное кровотечение;
- обильная кровопотеря;
- острый дефицит веществ крови;
- гематологические заболевания;
- оперативное вмешательство.
Питание
Особое внимание при недостаточности железа в организме уделяется питанию. Диета при железодефицитной анемии способствует устранению нарушений работы желудочно-кишечного тракта, восполнению поступления питательных веществ, улучшению усвоения железа и повышению выносливости организма.
Основные правила приема пищи:
- Приготовление производится методом варки, тушения, запекания и на пару. Обжаривание не рекомендуется из-за негативного воздействия жиров на желудок.
- Принимаемая еда не должна быть слишком горячей либо холодной, чтобы не раздражать пищеварительный тракт.
- Потребление воды должно составлять не менее 1-1,5 л от общего количества жидкости.
- Употребление алкоголя запрещено из-за негативного воздействия на желудок и состояние крови.
Питание при железодефицитной анемии должно включать следующие продукты:
- крупы — гречневая, рисовая, овсяная, ячневая, пшенная;
- мясо — куриное, говяжье, свиное, индюшачье, кроличье, утиное, гусиное, телячье, баранье;
- рыба — любых сортов, в особенности кета, семга, форель, скумбрия, сельдь, налим, треска, лосось;
- морепродукты, икра;
- твердые сыры;
- субпродукты — говяжий язык, почки, печень говяжья и свиная, сердце;
- овощные, мясные и молочные супы;
- сливочное и растительное масло;
- грибы;
- свежие овощи — свекла, помидоры, картофель, болгарский перец, морковь, капуста морская и белокочанная, шпинат;
- бобовые;
- зелень;
- свежие фрукты — персики, абрикосы, груши, яблоки, айва, хурма, сливы, гранат, нектарин;
- кисломолочные и молочные продукты;
- сухофрукты, орехи;
- ягоды — крыжовник, малина, земляника, смородина, черника, клубника, вишня, кизил;
- хлеб — грубого помола, отрубной;
- яйца;
- копчености, колбасы;
- мед;
- шоколад, халва, мак;
- варенье.
Напитки — отвар шиповника, чай с лимоном и медом, какао, соки овощные и фруктовые с мякотью (сливовый, морковный, томатный, свекольный, виноградно-яблочный).
Исключить при недостаточности железа необходимо следующие продукты:
- жирные и жареные блюда;
- мучные и сдобные изделия;
- кофе;
- газированные и энергетические напитки;
- консервы и маринады;
- уксус;
- пирожные и торты с масляным кремом.
При составлении меню желательно руководствоваться следующими правилами:
- комбинировать мясо или рыбу со свежими овощами и гарниром из крупы;
- во время приема пищи употреблять свежевыжатые соки;
- на сладкое использовать мед ежедневно;
- в качестве перекусов использовать сезонные свежие фрукты, сухофрукты и орехи.
Хорошо помогают в восстановлении объема железа народные рецепты:
- Смесь из перекрученных кураги, изюма, чернослива и грецких орехов, лимона и меда. Принимать 2 ст. л. перед едой 3 раза в день.
- Сок из свеклы, моркови и меда. Выпивать по стакану в день.
- Яблочный сок (полстакана) с клюквенным морсом (полстакана) перемешать с 1 ст. л. сока свеклы. Употреблять не меньше 5 раз в неделю.
- Перемолотая смесь из стакана грецких орехов и полстакана сырой гречневой крупы с добавлением 100 г меда. Принимать 1 ст. л. перед едой 3 раза в день.
- Смешать равные части морковного, яблочного, свекольного, гранатового и виноградного соков с добавлением 2 ст. л. меда.
- Равные части сока свеклы, моркови и редьки до еды по 1 ст. л.
- Отвар из крапивы, корней одуванчика и цветов тысячелистника с добавлением меда.
- Сбор из листьев крапивы, земляники, череды и черной смородины.
Профилактика
Железодефицитные анемии предупреждаются соблюдением следующих рекомендаций: сбалансировать питание; упорядочить режим дня, выделить необходимое время для отдыха и сна, нахождения на свежем воздухе; скорректировать физические нагрузки; стабилизировать эмоциональный фон. По возможности научиться спокойно реагировать на изменяющиеся обстоятельства, при необходимости пользоваться успокоительными средствами. Контролировать состояние здоровья, своевременно излечивать возникающие заболевания.
Источник: https://krov.expert/zabolevaniya/zhelezodefitsitnaya-anemiya-simptomy-i-lechenie.html
Первые симптомы и лечение железодефицитной анемии
Железо жизненно необходимо для каждого человека, железодефицитная анемия – это опасное и серьезное заболевание. По приблизительным оценкам нехватка железа наблюдается у 40% от всего взрослого населения России.
Чаще всего железодефицитная анемия обнаруживается у женщин в возрасте от 14 до 55 лет, что связано с ежемесячной кровопотерей и особенностями обмена веществ. Именно для женщин актуальна профилактика анемии, еще до того, как проявились ее симптомы. Лечение железодефицитной анемии проводят врачи терапевт и гематолог.
После того, как будет сделан анализ и поставлен диагноз, можно пользоваться народными средствами по согласованию с лечащим врачом.
Описание болезни и причины заболевания
Железо не синтезируется в организме, а попадает извне. Много железа содержится в продуктах животного происхождения. Симптомы анемии возникают, если человек переходит исключительно на растительное питание.
Профилактика заболевания обязательно должна включать в себя полноценное питание или хотя бы прием препаратов железа. Небольшое количество железа организм может откладывать в резерв, используя для хранения вещество ферритин.
Экстренный запас располагается в клетках:
- печени;
- костного мозга;
- селезенки.
Самый главный переносчик железа в организме – это красные плоские клетки крови, эритроциты. Какие функции выполняет железо, и как проходит участие в обмене веществ:
- Вещество попадает в пищеварительный тракт в составе пищевого кома. Усвоение проходит преимущественно в 12-перстной кишке. В расщеплении принимают участие ферменты печени. На этом этапе образуется трансферрин, химическое вещество, которое служит для переноса железа.
- Феррум – по-латыни обозначает «железо», поэтому название вещества указывает и на его функцию, и на его главный элемент. Следующее звено в химической трансформации феррума – вещество феррин, именно оно откладывается в мышечной ткани, в клетках селезенки, печени и костного мозга.
- Феррин используется для синтеза трех веществ, без которых в организме не может протекать газообмен: гемоглобин, миоглобин и цитохромоксидаза. Эти вещества помогают каждой клетке получать необходимое для жизни количество кислорода. Гемоглобин входит в состав эритроцитов, плоских и ярко-красных клеток крови. Миоглобин обнаруживается в клетках мышечной ткани, скелетных и сердечных мышц. Цитохромоксидаза содержится в митохондриях, внутренних органеллах клетки, принимает участие в усвоении кислорода и окислительных реакциях.
Симптомы анемии сигнализируют о том, что в этих сложных обменных процессах произошел сбой на каком-то этапе. Анализ крови помогает определить, насколько серьезно нарушение. При нехватке феррума запускается каскад взаимосвязанных реакций. Расходуются резервные запасы железа, а когда они подходят к концу наступает патологический дефицит.
От кислородного голодания страдает вся клеточная структура организма. Для того, чтобы восполнить нехватку железа, врач назначает лекарства, витаминные и минеральные комплексы, препараты с содержанием феррума.
Народными средствами можно лечить только легкую степень анемии, если заболевание приняло серьезную и угрожающую жизни форму – нужно использовать те лекарства, которые подобрал врач. Какие факторы приводят к анемии:
- Причины травматического характера. К этой категории относятся массивные кровопотери, полученные в результате ранения, родов, хирургического вмешательства. Внутренние кровотечения, например, желудочное или кишечное, тоже могут выступать в качестве причины заболевания. У взрослых мужчин к появлению дефицита феррума в крови часто приводит язвенный колит и язвенный гастрит. Так как кровотечение скрытое, пациент может долгое время не обращать внимания на признаки болезни и не обращаться к врачу. У женщин симптомы анемии проявляются чаще всего после хирургических абортов и тяжелых родов.
- Причины физиологического характера. Обильные выделения при менструации наносят ежемесячный урон женскому организму. У женщин анемия в легкой степени может быть хронической. Плохое самочувствие становится нормой, и пациентка даже не задумывается о том, что ее недомогание – это симптомы нехватки железа. Кроме менструации, физиологические причины включают в себя беременность и период лактации. В это время у женщин многократно возрастает потребность в железе, если пациентка не корректирует свою диету под новые нужды, обязательно появятся признаки анемии. Согласно статистике, у 30% женщин репродуктивного возраста диагностируется анемия, из этого количества 10% имеют заболевание в тяжелой степени.
- Нерациональное питание. Это наиболее популярная предпосылка для возникновения всех авитаминозов и дефицитов неорганических веществ. Чаще всего с жалобами на симптомы анемии обращаются вегенатрианцы, сыроеды, праноеды и активно постящиеся граждане. Хроническое недоедание служит фоном для возникновения болезней крови. У людей, которые ограничивают поступление в организм питательных веществ, развиваются признаки заболевания уже в течение полугода. Подтвердить патологические изменения может анализ крови.
- Генетическая предрасположенность. Есть небольшое количество взрослых, для которых сниженный показатель трансферрина является особенностью обмена веществ. Ученые активно работают над изучением этого уникального метаболизма. Другая категория лиц с наследственной предрасположенностью, это пациенты, у которых из-за мутаций в РНК нарушается синтез гемоглобина и развивается нежелезодефицитная анемия. При этом точно также страдают красные кровяные клетки. Наибольшее количество людей с нежелезодефицитной формой анемии сконцентрировано в Средиземноморье, Азербайджане и на севере Африки.
В России наиболее частая предпосылка для развития дефицита железа – это неполноценное питание: недоедание, диеты, посты, вегетарианство. Среди женщин особенно нужно отметить беременных, которые не восполняют недостаток железа и не обращают внимания на признаки заболевания.
Такое поведение является безответственным по отношению к ребенку, ведь анемия у матери приводит к гипоксии плода. Дефицит феррума вызывает развитие плацентарной недостаточности, кислородного голодания, патологий внутриутробного развития. Дети появляются на свет уже с анемией, железодефицитные симптомы регистрируются с рождения.
Нужно понимать, что нехватка железа в крови опасна для каждого человека, ведь это один из ключевых элементов клеточного дыхания.
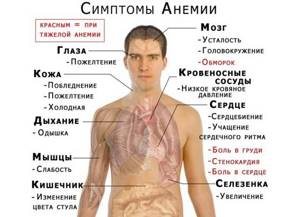
Симптомы болезни
Для того, чтобы узнать состояние крови, нужно обратиться к терапевту, получить направление и сдать общий анализ. Пользоваться народными средствами можно только после того, как анализ показал, на какой степени тяжести находится заболевание.
При серьезной нехватке феррума пациенту требуется госпитализация и лечение в стационаре. Поэтому до того, как начинать самостоятельное лечение, нужна консультация профессионального врача.
Как проявляются симптомы на каждой степени заболевания:
- Анемия прелатентной степени. Предпосылки для развития патологического нарушения метаболизма уже есть, но признаки нехватки железа еще не проявили себя в полной мере. На этом этапе изменяются обменные процессы, организм использует резервный запас. Снижается эффективность иммунной системы, пациент часто болеет и принимает участие во всех эпидемиях ОРВИ. Ухудшается психоэмоциональное состояние, пациент проявляет раздражительность и агрессивность. Эти симптомы можно наблюдать при переходе на вегетарианскую диету или во время поста. Анализ крови выявляет нехватку ферритина, гемоглобин обнаруживается в объеме 90-110 г/л крови.
- Анемия латентной степени. Самое начало развития заболевания. Снижается синтез гемоглобина, анализ крови обнаруживает падение до 70-90 г/л крови. Пациент жалуется на быструю утомляемость, плохую концентрацию внимания. У женщин ухудшается состояние волос и ногтей, волосы теряют блеск, а ногти становятся хрупкими. На этой степени заболевания организм уже почти использовал все резервные запасы феррума, начинаются трудности с формированием красных клеток крови.
- Анемия проявленной степени, хроническая и опасная нехватка железа. Этот этап развития заболевания не имеет специального названия, при диагностике указывается сам факт наличия у пациента нарушений в составе крови. Анализ показывает гемоглобин в объеме менее 70 г/литр крови.
Восполнять дефицит народными средствами и диетой можно в прелатентной и латентной фазе. Профилактика заключается в полноценном питании. При более серьезной тяжести нарушений нужно использовать препараты железа, проводить терапию под контролем врача. Наиболее характерные жалобы пациентов после дебюта заболевания:
- Мышечная слабость, недержание кала и мочи, нарушение контроля над анальным сфинктером и уретрой. Это связано с нехваткой кислорода в мышечных тканях.
- Снижение концентрации внимания и работоспособности. Головной мозг нуждается в кислороде, без достаточного количества гемоглобина эритроциты не могут доставлять кислород к клеткам. У беременных и кормящих женщин часто снижается критическое мышление не только из-за сдвига в гормональном фоне, но и по причине кислородного голодания головного мозга.
- Извращение вкусовых ощущений. Пациенты испытывают непреодолимую тягу к необычным сочетаниям продуктов, могут употреблять в пищу неподходящие вещества, например, землю, мел.
- Извращение обоняния. Некоторые жалуются на чувствительность к запахам, а есть пациенты, которые начинают испытывать восторг при вдыхании паров растворителя, бензина или солярки.
- Отечность ступней. Это не специфический признак, отечность может сигнализировать и о другом заболевании кровеносной системы. При определенной тяжести анемии всегда возникают застойные явления, ведь тонус стенок сосудов зависит от работы мелких мышц. Чаще всего отеки возникают на лице, ступнях, кистях рук.
- Изменения дыхания. Появляется одышка, обостряются хронические заболевания дыхательной системы, бронхиальная астма, бронхит, трахеит и другие.
- Нарушение работы сердца. Сердечная мышца тоже страдает от кислородного голодания, что приводит к аритмии, стенокардии и нарушению кровообращения. На фоне изменения артериального давления и сердечного ритма появляются головокружения, головная боль, черные точки в поле зрения, обморочные и предобморочные состояния, тошнота. Пациенты отмечают усиление тревожности, страха.
У пожилых или ослабленных людей может повышаться температура тела до 37,5 градусов. Хроническая нехватка железа вызывает изменение структуры волос, волосы теряют пигментацию и становятся седыми раньше положенного срока. При подозрении на железодефицитную анемию нужно обращаться к терапевту и сдавать анализ крови.
Лечение болезни традиционными способами
Терапия заключается в выявлении и устранении причины для дефицита феррума. Пациент проходит обследование, обязательно проводится анализ на гемоглобин, по результатам устанавливается объем нарушений. Затем проводится восполнение нехватки железа с помощью нормализации питания и обмена веществ.
Рецепты лечения лекарственными травами и растениями
Железодефицитная анемия – это именно то заболевание, которое можно лечить народными средствами. Без полноценного питания не получится достигнуть прогресса в выздоровлении. Рецепты и рекомендации:
- употреблять телятину в отварном или тушеном виде;
- готовить блюда с печенью, почками;
- использовать в пищу крольчатину, индейку, говяжий язык, темное мясо курицы.
В фруктах, например, в яблоках, тоже содержится феррум, но самое быстрое усвоение происходит именно из мясных продуктов. Биодоступность различных соединений железа увеличивается при одновременном употреблении фруктов и красного мяса. Поэтому можно готовить вкусные и оригинальные блюда, комбинируя продукты между собой.
Например, кролик с яблоками, говядина тушеная с картофелем. Курение и злоупотребление алкоголем вызывают развитие анемии, потому что снижают уровень гемоглобина. Правильное питание при железодефицитной анемии помогает выздороветь за 3-6 месяцев. Если заболевание достигло серьезной степени тяжести, не обойтись только народными средствами.
Нужны препараты железа, которые индивидуально подбирает врач.
Источник: http://SemTrav.ru/zabolevaniya/krov/zhelezodefitsitnaya-anemiya.html
Профилактика и лечение железодефицитной анемии
- Диагностика анемии основывается главным образом на данных лабораторных исследований, в первую очередь на результатах клинического исследования крови с определением концентрации гемоглобина.
- Согласно рекомендациям ВОЗ, критерием анемии для детей является снижение концентрации гемоглобина до уровня менее 110 г/л, для женщин – менее 120 г/л (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л.
- По степени тяжести различают анемию легкую (уровень гемоглобина крови выше 90 г/л), средней тяжести (гемоглобин – 70–89 г/л) и тяжелую (гемоглобин менее 70 г/л).
- Наиболее часто (80–95 % всех анемий) в терапевтической практике встречается хроническая железодефицитная анемия (ЖДА) — болезненное состояние, обусловленное нарушением синтеза гемоглобина вследствие дефицита железа.
По статистике ВОЗ, в мире около 2 млрд человек страдают в той или иной форме дефицитом железа, большинство из них женщины и дети. Частота ЖДА у беременных в мире колеблется от 25 до 50%, в развивающихся странах – от 35 до 75%, а в развитых составляет 18–20%. В МКБ-10 соответствует рубрике D50 — железодефицитная анемия.
Некоторые особенности обмена железа в организме
У мужчин с пищей поступает около 18 мг Fe в сутки, всасывается 1,0–1,5 мг, теряется Fe с мочой, калом, потом, эпителием кожи и кишечника.
У женщин с пищей поступает 12–15 мг Fe в сутки, всасывается 1,0–1,3 мг, теряется Fe с мочой, калом, потом, эпителием кожи и кишечника, волосами, ногтями, во время менструального цикла, беременности и лактации.
Во время менструального периода потери составляют 20–30 мг, при беременности, родах и лактации до 700–800 мг.
При повышении потребности организма в железе из пищи может всосаться не более 2,0–2,5 мг. Если потеря организмом Fe составляет более 2 мг/сут., после того как истощаются депо, развивается железодефицитная анемия.
К основным причинам развития ЖДА относят:
- Алиментарную недостаточность
Недостаточное поступление железа с пищей, в основном за счет нехватки мясных продуктов (например, при голодании, вегетарианстве), не позволяет восполнить его потери, возникающие вследствие разрушения эритроцитов.
- Нарушение всасывания железа
Развивается у пациентов с энтеритами различного генеза, синдромом мальабсорбции, послеоперационными состояниями (резекция желудка с выключением двенадцатиперстной кишки, резекция тонкой кишки), а также связано с приемом лекарственных препаратов, угнетающих всасывание железа.
- Повышенную потребность в железе
Как правило, обусловлена беременностью, лактацией, интенсивным ростом в пубертатный период, возникает в предклимактерический период и при лечении макроцитарной (В12-дефицитной) анемии витамином В12.
- Хронические кровопотери различной локализации
Хроническая кровопотеря обусловлена желудочно-кишечными (при рефлюкс-эзофагите, эрозивно-язвенных заболеваниях желудка, опухолях желудка и толстой кишки, болезни Крона, неспецифическом язвенном колите, дивертикулитах, кровоточащем геморрое), маточными (включая обильные менструации), носовыми, почечными (при гломерулонефрите, мочекаменной болезни, опухолях), десневыми, в замкнутые полости и ткани (изолированный легочный гемосидероз, внематочный эндометриоз) кровотечениями.
Наиболее распространена постгеморрагическая железодефицитная анемия при кровопотерях из ЖКТ. Эти кровопотери – самая частая причина дефицита железа у мужчин и вторая по частоте у женщин.
- Нарушение транспорта железа (гипопротеинемии различного генеза)
Основным патогенетическим механизмом развития ЖДА является недостаток в организме железа – основного строительного материала для построения молекул гемоглобина, в частности его железосодержащей части – гема.
Клинические проявления дефицита Fe манифестируют после длительного латентного периода, соответствующего истощению запасов Fe в организме. Выраженность симптомов может быть различна и зависит от причины, скорости кровопотери, пола и возраста пациента. Тяжесть состояния обусловлена снижением кислородсвязывающей емкости крови и тканевым дефицитом железа.
Анемический синдром обусловлен тканевой гипоксией, его проявления универсальны для всех видов анемий:
- слабость и/или быстрая утомляемость;
- бледность кожи и слизистых;
- головная боль и/или пульсация в висках;
- головокружение, обмороки;
- одышка и сердцебиение при привычной физической нагрузке;
- усиление ангинозных болей при ИБС;
- снижение толерантности к физической нагрузке;
- появление резистентности к проводимой терапии вазодилататорами при ИБС.
Сидеропенический синдром обусловлен тканевым дефицитом Fe и свойственен только ЖДА. Основные проявления:
- сухость кожи, трещины на поверхности кожи рук и ног, в углах рта (ангулярный стоматит);
- глоссит, сопровождающийся атрофией сосочков, болезненностью и покраснением языка;
- ломкость, истончение, расслоение ногтей, ногти ложкообразной формы (койлонихия);
- выпадение волос и раннее их поседение;
- извращение вкуса (pica chlorotica): пациенты едят мел, уголь, глину, песок и/или сырые продукты (крупы, фарш, тесто);
- пристрастие к необычным запахам (керосина, мазута, бензина, ацетона, гуталина, нафталина, выхлопных газов машин), которое полностью проходит на фоне приема препаратов Fe;
- дисфагия (затруднение глотания твердой и сухой пищи).
Синдром вторичного иммунодефицита — склонность к частым рецидивам и хронизации инфекционно-воспалительных заболеваний.
Висцеральный синдром включает:
- поражение желудочно-кишечного тракта (глоссит, дисфагия, снижение кислотообразующей функции желудка, суб- и атрофический гастрит, вздутие, запор, диарея);
- поражение гепатобилиарной системы (жировой гепатоз, дисфункциональные расстройства билиарного тракта);
- изменения сердечно-сосудистой системы (одышка, тахикардия, кардиалгия, отеки на ногах, ангинозные боли, гипотония, расширение границ сердца влево, наличие приглушенности тонов сердца и систолического шума на верхушке, возможно снижение зубца Т и депрессия сегмента ST на ЭКГ);
- поражение ЦНС (снижение памяти и способности концентрировать внимание);
- поражение мышечного каркаса и сфинктеров (мышечная слабость при обычной нагрузке, смешанное недержание мочи при отсутствии изменений в анализах мочи).
Кожа у пациентов с ЖДА бледная, не желтушная; печень, селезенка и периферические лимфатические узлы не увеличены. При ювенильном хлорозе склеры, а иногда и кожа приобретают голубоватый оттенок. Такие пациенты плохо загорают на солнце; девушки нередко инфантильны, у них часто наблюдаются расстройства менструального цикла – от аменореи до обильных менструаций.
Лабораторная диагностика
Основными лабораторными критериями ЖДА являются:
- низкий цветовой показатель;
- гипохромия эритроцитов, микроцитоз;
- снижение уровня сывороточного железа;
- повышение общей железосвязывающей способности сыворотки и снижение содержания ферритина в сыворотке.
После установления наличия анемии и степени ее выраженности необходимо выяснить причину и источник кровотечения.
Для этого необходимо провести целый ряд исследований. К основным исследованиям относятся:
- эндоскопическое исследование ЖКТ (ФГДС, колоноскопия, возможно, с биопсией);
- кал на скрытую кровь;
- гинекологическое мануальное и ультразвуковое исследование у женщин;
- исследование мочевыводящей системы (общий анализ мочи, УЗИ почек, цистоскопия);
- рентгенологическое исследование органов грудной полости;
- исследование мокроты и промывных вод бронхов на гемосидерин, атипичные клетки и микобактерии туберкулеза.
При отсутствии данных, свидетельствующих о явном эрозивно-язвенном процессе, следует провести онкологический поиск.
Лечение
Целями лечения ЖДА являются:
- устранение причины, ее вызвавшей (выявление источника кровотечения и его ликвидация, восстановление процесса усвоения Fe);
- восполнение дефицита Fe в организме;
- предотвращение развития дистрофических изменений внутренних органов и сохранение их функциональной способности в полном объеме.
Диета
Устранить ЖДА только с помощью диеты невозможно, поскольку всасывание Fe из продуктов питания составляет не более 2,5 мг/сутки, в то время как из лекарственных препаратов его всасывается в 15–20 раз больше. Тем не менее пациентам с ЖДА рекомендуются продукты, содержащие достаточное количество хорошо всасываемого белка и Fe.
В мясных продуктах содержится Fe, входящее в состав гема (гемовое Fe), которое всасывается на 25–30 %. Входящее в состав гемосидерина и ферритина Fe (печень, яйца, рыба) всасывается на 10–15 %, а в состав продуктов растительного происхождения (бобовые, соя, шпинат, укроп, салат, абрикосы, чернослив, хлеб, рис) Fe – на 3–5 %.
Прием большого количества яблок, гранатов, моркови, свеклы, гречневой крупы не является оправданным с точки зрения ограниченного всасывания из них ионов Fe.
Люди, употребляющие в пищу мясо, получают больше железа гема (в составе миоглобина), чем вегетарианцы. У строгих вегетарианцев со временем может развиться дефицит железа, поскольку овощи и злаки содержат вещества, препятствующие всасыванию железа, в частности фосфаты.
Следует учитывать, что полноценная и сбалансированная по основным ингредиентам диета позволяет лишь «покрыть» физиологическую потребность организма в железе, но не устранить его дефицит, и должна рассматриваться как один из вспомогательных компонентов терапии.
Гемотрансфузии проводятся пациентам только по жизненным показаниям, причем показанием является не уровень Hb, а общее состояние пациента и гемодинамики. Чаще всего прибегают к гемотрансфузиям (трансфузиям эритроцитарной массы) при падении Hb ниже 40–50 г/л.
Медикаментозная терапия ЖДА
Проводится только препаратами Fe, в основном пероральными, реже парентеральными, длительно, под контролем развернутого анализа крови. Скорость восстановления показателей красной крови не зависит от пути введения.
К основным принципам лечения железодефицитной анемии препаратами Fe для перорального приема относятся:
- назначение препаратов Fe с достаточным содержанием в них двухвалентного Fe2+ (200–300 мг/сутки);
- при использовании новых форм следует ориентироваться на среднетерапевтическую дозу;
- назначение препаратов Fe совместно с веществами, усиливающими их всасывание (аскорбиновая и янтарная кислота);
- избегать одновременного приема веществ, уменьшающих всасывание Fe (антациды, танин, оксалаты);
- использовать препараты, не содержащие витаминные компоненты (особенно В6, В12);
- удобный режим дозирования (1–2 раза/сутки);
- хорошая биодоступность, всасываемость, переносимость препаратов Fe;
- достаточная продолжительность терапии не менее 6–8 недель до нормализации уровня гемоглобина;
- продолжить прием в половинной дозе еще в течение 4–6 недель после нормализации уровня гемоглобина;
- целесообразно назначать короткие ежемесячные курсы терапии (3–5 дней) в среднетерапевтической дозе женщинам с полименоррагиями.
Критерий эффективности лечения препаратами железа — прирост ретикулоцитов (ретикулоцитарный криз) в 3–5 раз на 7–10-й день от начала терапии (при однократном контроле регистрируют не всегда).
Препараты Fe классифицируют на: ионные ферропрепараты, представляющие собой солевые или полисахаридные соединения Fe2+, и неионные соединения, состоящие из гидроксидполимальтозного комплекса трехвалентного Fe3+.
Сульфат Fe, входящий в монокомпонентные и комбинированные ферропрепараты, хорошо всасывается (до 10%) и переносится больными. Хлоридные соединения Fe всасываются хуже (до 4%) и имеют больше нежелательных эффектов: металлический привкус во рту, потемнение зубов и десен, диспепсия.
В настоящее время предпочтение отдают препаратам, содержащим двухвалентное железо (лучше абсорбируются в кишечнике по сравнению с препаратами трехвалентного железа), суточная доза которого составляет 100–300 мг. Назначать более 300 мг Fe2+ в сутки не следует, т.к. его всасывание при этом не увеличивается.
Следует учитывать, что содержащийся в пищевых продуктах целый ряд веществ – фосфорная кислота, соли, кальций, фитин, танин (поэтому не рекомендуется запивать препараты железа чаем, кофе, кока-колой) – ингибирует всасывание железа. Такой же эффект отмечается при одновременном приеме двухвалентного железа некоторых лекарственных препаратов, таких как алмагель, соли магния.
Показания для парентерального введения препаратов Fe:
- нарушение кишечного всасывания (резекция кишечника, синдром мальабсорбции), обширные язвенные поверхности;
- абсолютная непереносимость пероральных препаратов Fe;
- необходимость быстрого насыщения железом (экстренное оперативное вмешательство);
- лечение эритропоэтином, когда резко, но на короткое время (2–3 часа после введения эритропоэтина) возрастает потребность в Fe в связи с его активным потреблением эритроцитами.
При парентеральном введении в случае неправильно установленного диагноза возможно развитие гемосидероза с полиорганной недостаточностью. Не следует вводить парентерально более 100 мг/сутки.
Профилактика ЖДА должна проводиться при наличии скрытых признаков дефицита Fe либо факторов риска для ее развития. Исследование Hb, сывороточного Fe должны выполняться не реже 1 раза в год, а при наличии клинических проявлений по мере необходимости у следующих категорий пациентов:
- доноры (особенно женщины), постоянно сдающие кровь;
- беременные женщины, особенно с частыми повторными беременностями на фоне ЖДА;
- женщины с длительными (более 5 дней) и обильными кровотечениями;
- недоношенные дети и дети, рожденные от многоплодной беременности;
- девушки в период полового созревания, при быстром росте, усиленных занятиях спортом (нарастающая мышечная масса поглощает много Fe), при ограничении мясных продуктов в питании;
- лица с постоянной и трудно устранимой кровопотерей (желудочные, кишечные, носовые, маточные и геморроидальные кровотечения);
- пациенты, длительно принимающие НПВП;
- лица с низким материальным достатком.
Источник: https://medvestnik.ru/content/medarticles/Profilaktika-i-lechenie-jelezodeficitnoi-anemii.html

 Описание болезни и причины заболевания
Описание болезни и причины заболевания