Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Плеврит: причины появления, симптомы, диагностика и способы лечения.
Определение
Плеврит — это воспаление плевры — тонкой оболочки, состоящей из двух прилегающих друг к другу листков: внутреннего, покрывающего легкие, и внешнего, выстилающего стенки грудной клетки. Между ними расположена плевральная полость – щелевидное пространство, в котором присутствует небольшое количество плевральной жидкости, необходимой для смазки во время дыхательных движений и позволяющей листкам свободно скользить относительно друг друга.
Плевральная жидкость, по составу сходная с сывороткой крови, поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по ее устьям и лимфатическим сосудам.
Накопление жидкости в плевральной полости происходит либо при ее избыточном поступлении, либо медленном выведении. На долю плеврита приходится до 15% патологий легких.
Причины появления плеврита
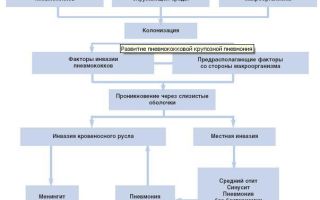
Инфекционный плеврит вызывают пневмококки, стафилококки, гемофильная палочка, микобактерия туберкулеза, стрептококки, паразиты, грибы. Чаще всего он возникает как осложнение простуды, пневмонии, туберкулеза и некоторых других инфекционных заболеваний. Причины неинфекционного плеврита:
- аутоиммунные, ревматоидные заболевания (системная склеродермия, васкулиты и пр.);
- злокачественные опухоли органов дыхания или метастазы в полость плевры;
- тромбоэмболия легочной артерии;
- постинфарктный синдром;
- заболевания желудочно-кишечного тракта;
- перенесенные травмы;
- воздействие химических агентов;
- ожоги;
- лучевая терапия и др.
Плеврит при онкологии значительно ухудшает состояние больного. Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости скапливается гной.
Классификация заболевания
В клинической практике плевральный выпот наблюдается как осложнение при патологиях легких, грудной клетки, средостения, диафрагмы или является проявлением других заболеваний (сердечно-сосудистых, диффузных заболеваний соединительной ткани, заболеваний почек и др.). Поэтому при кодировании по Международной классификации (МКБ-10) используется шифр основного заболевания, а при необходимости обозначения плеврального выпота как осложнения добавляется шифр J91 «Плевральный выпот при состояниях, классифицированных в других рубриках». Исключение составляют туберкулезный плеврит (А16-А16), травматический гемоторакс (S27.1), гнойный плеврит, или эмпиема плевры (J86). По характеру экссудата (выпота) и его наличию различают мокрый, или экссудативный плеврит (гнойный, серозно-гнойный, серозный, серозно-фибриновый, гнилостный, геморрагический, смешанный) и сухой (фибринозный) плеврит. По локализации экссудата выделяют диффузный (тотальный, или генерализованный) плеврит и ограниченный (диафрагмальный, верхушечный, пристеночный, междолевой, парамедиастинальный, костодиафрагмальный) плеврит.
По характеру течения заболевание делится на острый, подострый, хронический плеврит.
Обычно переход из острого в подострый плеврит происходит в период до 4 недель, а из подострого в хронический — до полугода. Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции, поэтому лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и если лечение не назначено или не имеет ожидаемого эффекта, в плевральной полости начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно отделяет «опасную зону» от здоровых тканей — последний случай чреват развитием хронической формы плеврита.
Симптомы плеврита
Пациенты часто пропускают начало плеврита, поскольку его симптомы во многом сходны с обычной простудой. Однако у этой патологии есть и типичные проявления.
Типичные симптомы сухого плеврита.
- Боль в передней, боковой части грудной клетки, отдающая в плечо, ключицу, шею. Характер боли острый, колющий. Дискомфорт усиливается при глубоком вдохе, кашле, смехе, наклоне туловища в здоровую сторону. Многие пациенты отмечают, что вынуждены придерживаться определенного положения тела и ограничивать глубину вдоха.
- Сухой кашель, связанный с раздражением плевры.
- Учащенное, поверхностное дыхание.
- Симптомы общей интоксикации: озноб, отсутствие аппетита, усталость, слабость, снижение работоспособности, потливость в ночные часы.
- Может появляться чувствительность мускулатуры грудной клетки, особенно при сдавливании.
Сухой плеврит продолжается 2–3 недели Лечение сухого плеврита имеет благоприятный прогноз. Усиление болезненных признаков может говорить о формировании выпотного (экссудативного) плеврита.
Типичные симптомы экссудативного плеврита.
- Боль с одной стороны грудной клетки, мучительный кашель, ощущение тяжести и стесненности в груди.
- Одышка, поверхностное дыхание, учащенный пульс.
- Бледность кожи, цианоз (синюшность слизистых оболочек и кожи).
- Длительное повышение температуры, слабость, потливость, сонливость.
- При вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Симптомы гнойного плеврита, или эмпиемы плевры.
- Высокая температура (до 40°С).
- Бледностью кожных покровов: кожа на ощупь холодная и влажная.
- Затрудненное дыхание: человеку сложно дышать, он почти все время проводит в вынужденной позе, при которой дышать немного легче.
- Сильный кашель и одышка.
- Боль в грудной клетке.
- Слабость, головная боль.
Диагностика плеврита Лечение плеврита у взрослых начинается с комплексной диагностики, проводимой в несколько этапов: На первом этапе проводят лабораторные исследования: клинические анализы крови и мочи, анализы на общий белок, С-реактивный белок, ревматоидный фактор. Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распознавани…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок
Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны…
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред…
Ревматоидный фактор (РФ IgM, Rheumatoid Factor, RF)
Синонимы: Анализ крови на ревматоидный фактор; Ревмофактор. Rheumatoid factors (RFs); Rheumatoid Factor Blood Test. Краткая характеристика определяемого вещества Ревматоидный фактор
Ревматоидный фактор (РФ) – аутоантитела, реагирующие в качестве аутоантигена с Fc-фрагментом собственных и…
Затем проводят исследование мокроты: бактериологические посевы, цитологические методы, при необходимости тест на туберкулезную инфекцию. Исследования смыв с бронхов
Материал для исследования. В современных эндоскопических приборах имеются специальные приспособления для взятия материала на морфологическое исследование. При эндоскопии могут быть получены: мазки щёточкой, промывные воды, мазки тампоном, мазки-отпечатки щипковых биопсий. Виды эндоскопиче…
Инструментальные методы: результаты ультразвукового исследования и рентгенографии органов грудной клетки, а также компьютерной томографии позволяют установить распространенность и локализацию патологического процесса. С помощью методов функциональной диагностики у больного выявляют параметры снижения показателей внешнего дыхания, например, жизненной емкости легких. Для уточнения природы заболевания проводится пункция (прокол грудной клетки) с целью исследования плевральной жидкости на присутствие клеток опухоли, микобактерий туберкулеза и биохимических показателей.
- К каким врачам обращаться
- Лечение плеврита
- Как правило, лечение плеврита носит консервативный характер и проводится с учетом этиологии заболевания и его клинических проявлений.
Диагностика и лечение заболевания проводится под контролем пульмонолога и торакального хирурга. При плеврите инфекционной природы сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. В ряде случаев могут быть назначены противовоспалительные, противогрибковые, противовирусные, противопаразитарные, обезболивающие, а при необходимости сердечно-сосудистые препараты. Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию. При туберкулезной природе заболевания назначают также специфические противотуберкулезные средства. Плевриты неинфекционного происхождения требуют комплекса мер, направленных на лечение первопричины заболевания. Симптоматическое лечение предусматривает детоксикационную, рассасывающую терапию, противовоспалительные и обезболивающие препараты. Также важно назначить лечение для профилактики осложнений и улучшения сопротивляемости организма.
Больным показаны постельный режим и диета с ограничением жидкости, соли и углеводов, однако богатая белками и витаминами. Необходимо обеспечить достаточный отдых, полноценный сон, регулярно проветривать помещение.
Важную роль в лечебном процессе играют дыхательная гимнастика и физиотерапевтические процедуры. Если жидкости скапливается так много, что она сдавливает другие органы, может потребоваться пункция и/или дренирование плевральной полости. В тяжелых случаях для предотвращения расстройства дыхания и кровообращения прибегают к эвакуации плевральной жидкости и промыванию полости антисептическим раствором.
Осложнения
Плеврит способен привести к необратимым процессам, затрагивающим органы дыхания:
- спайкам листков плевры;
- заращению щелей (междолевых);
- утолщению плевральных листков;
- пневмосклерозу;
- дыхательной недостаточности.
Без своевременного адекватного лечения плеврита из-за наличия большого количества плевральной жидкости может произойти смещение сердца и развиться сердечно-сосудистая недостаточность. Профилактика плеврита Профилактика плеврита и других заболеваний органов дыхания направлена на укрепление иммунитета. Профилактика гнойного плеврита связана с ранней диагностикой и адекватным лечением пневмоний и начальных стадий плеврита.
Источники:
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 19.
- Лайт Р.У. Болезни плевры, Москва: Медицина, 2016. — 376 c.
- Плаксин С.А., Фаршатова Л.И. Диагностические и лечебные возможности видеоторакоскопии при плевральных выпотах различной этиологии. Пермский медицинский журнал. Т. XXXIV, № 2, 2017. С. 20-25.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Правосторонняя пневмония: причины, симптомы, диагностика. Лечение пневмонии в Москве
Пневмония правого легкого диагностируется чаще, чем левого. Данную картину объясняет анатомическое строение бронхиального дерева с правой стороны. Правый главный бронх, располагаясь по косой, сверху вниз, «забрасывает» в нижние отделы легкого бактерии, благодаря чему в одном месте скапливается большое количество колониеобразующих единиц.
Правостороннее воспаление легких является распространенным и серьезным недугом, требующим немедленного и довольно сложного лечения, часто в условиях стационара.
Почему развивается пневмония правого легкого
Правостороннее воспаление легких у взрослых и детей возникает в силу двух факторов: заражения воздушно-капельным путем и активизацией вирусов и бактерий, обитающих в верхней части респираторной системы.
Чаще всего воспаление правого легкого вызывают стрептококки, стафилококки и микоплазмы.
Виды правосторонней пневмонии
В зависимости от клинической картины правостороннее воспаление легких может быть нескольких видов:
- крупозным;
- очаговым;
- интерстициальным;
- гнойным.
Гнойная пневмония правого легкого является наиболее опасной патологией, которая грозит летальным исходом.
По локализации воспалительного процесса правосторонняя пневмония может быть:
- очаговой;
- сегментарной;
- долевой;
- сливной;
- тотальной либо полисегментарной;
- прикорневой.
- Кроме того, правостороннее воспаление легких бывает:
- верхнедолевым;
- среднедолевым;
- нижнедолевым.
Нижнедолевая пневмония справа сопровождается значительным повышением температуры, появлением озноба, сильного кашля с болями в правой области груди и отделением мокроты вязкой консистенции. Протекает, как правило, со слабовыраженными симптомами.
Правосторонняя нижнедолевая пневмония
Правосторонняя нижнедолевая пневмония развивается чаще, чем левостороннее воспаление легких. Это обусловлено особенностями анатомического строения дыхательных путей справа. Правый нижнедолевой бронх имеет косое направление, поэтому по нему микроорганизмы быстрее проникают в легочную ткань.
Подавляющее большинство правосторонних пневмоний, вызванных микроорганизмами, являются самостоятельным заболеванием. Реже встречается воспаление лёгких, являющееся проявление острого инфекционного заболевания. Правостороннюю нижнедолевую пневмонию преимущественно вызывают следующие возбудители:
- пневмококки;
- стафилококки;
- гемофильная палочка;
- микоплазма.
Реже правосторонняя нижнедолевая пневмония развивается под воздействием хламидии и клебсиеллы. У пациентов, которые находятся в стационаре, причиной правосторонней долевой пневмонии может быть инфицирование грамотрицательными микроорганизмами (энтеробактериями, синегнойной палочкой, ацинетобактерией), золотистым стафилококком и анаэробами.
Основными возбудителями атипично протекающего воспаления нижней доли правого легкого являются микоплазма, хламидия, легионелла.
При вирусно-бактериальных правосторонних нижнедолевых пневмониях респираторные вирусы являются причиной воспаления лёгких лишь в начальном периоде болезни.
Основными возбудителями, определяющим клиническую картину, тяжесть течения и исход заболевания, остается бактериальная флора.
Для пневмонии нижней доли правого легкого характерны следующие синдромы:
- интоксикационный (бледность кожи, снижение аппетита, разбитость, общая слабость, мышечные и головные боли, одышка, сердцебиение);
- синдром общих воспалительных изменений (повышение температуры тела, чувство жара, озноб);
Долевая пневмония неуточненная (J18.1)
Медицинская выставка KIHE 2022. Казахстан
Долевая пневмония — острое, бактериальное инфекционное заболевание с поражением крупной части или целой доли легкого и его висцеральной плевры. Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную, отдельную форму пневмонии, что клинически важно при неуточненном возбудителе.
Минимальный период протекания (дней): 11
Максимальный период протекания (дней): не указан
Описание:
Длительность протекания заболевания указана для молодых пациентов с неотягощенным фоном.
Наиболее часто возбудителем крупозной пневмонии являются пневмококки Френкеля-Вексельбаума (до 95%), дипломацилла Фридлендера (Klebsiella pneumoniae), стафилококки, стрептококки, эшерихии (кишечная палочка), смешанная флора.
В развитии классическая долевая пневмония (ДП) проходит четыре стадии. Стадии не проявляются в четкой последовательности, а могут «перекрывать» друг друга. 1. стадия прилива характеризуется утяжелением и покраснением легкого и приобретением им тестоватой консистенции.При микроскопии видны полнокровные легочные сосуды, альвеолярный выпот с единичными нейтрофилами и , нередко, многочисленными бактериями. 2. стадия красного опеченения. пораженная доля ярко-красного цвета, плотная безвоздушнаяи на ощупь напоминает ткань печени. При микроскопии просвет альвеол заполнен эритроцитами, нейтрофилами и фибрином. 3. стадия серого опеченения. Поверхность легких серовато-коричневого цвета , сухая. При микроскопии выявляется распад эритроцитов при сохранном гнойно-фибринозном экссудате с большим количеством с большим количеством нейтрофилов и альвеолярных макрофагов. Из-за различий в соотношении компонентов экссудата стадию серого опеченения рекомендуется подразделять на серое опеченение (серую гепатизацию) — с равным соотношением фибрина и лейкоцитов (СГ), — с преобладанием лейкоцитов (СГПЛ), — с преобладанием фибрина (СГПФ), — с преобладанием фибрина и альвеолярных макрофагов (СГПФМ). 4. стадия разрешения. Экссудат расплавляется до зернистого полужидкого детрита, который впоследствии частично всасывается в кровь, частично поглощается макрофагами, частично откашливается. Теоретически считается, что первая стадия продолжается 1-3 дня, вторая и третья — по 3-5 дней, разрешение наступает к 7-11 дню болезни. Но, при патанатомическом исследовании, строгой зависимости процесса от сроков не отмечается.
Фибринозная воспалительная реакция плевры (возникающая в самом начале, в ответ на воспаление паренхимы, при консолидации легочной ткани и достижении ею поверхности легкого) называется фибринозным(крупозным) парапневмоническим плевритом. Как и пневмония, плеврит способен к самостоятельному разрешению, но чаще он организуется, оставляя после себя плотные бляшки на поверхности плевры или соединеительнотканные спайки между плевральными листками.
Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей; мужчины заболевают чаще, чем женщины. Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Частота случаев крупозной пневмонии колеблется, по данным различных авторов. В прошлом процент крупозной пневмонии составлял от 3 до 15 по отношению ко всем внутренним заболеваниям. Во всех современных исследованиях пневмонии, развившиеся вне стационаров — т.
н. «community acquired», рассматриваются суммарно и, в лучшем случае, подразделяются только с учетом выделенной микрофлоры, что резко ограничивает возможность определения истинной частоты крупозной пневмонии. Среди аутопсий в России она составляет от 3 до 6 %.
Отмечается определенная сезонность заболеваемости крупозной пневмонией; большая часть заболеваний наблюдается в периоды с резкими колебаниями метеорологических факторов. Следует отметить, что процент заболеваемости крупозной пневмонией среди других заболеваний легких из года в год уменьшается. Это связано с более ранним началом антибактериальной терапии.
У детей в начале осени встречается наименьшее количество заболеваний
Симптомы плевропневмонии
При воспалении одной или нескольких долей легкого и симультанном воспалительном процессе в части окружающей их плевры появляются симптомы плевропневмонии, характер которых зависит от многих факторов, включая локализацию воспалительного очага, стадию заболевания, возраст пациента, а также состояние его респираторного тракта и иммунной системы. [1]
Первые признаки и варианты проявления плевропневмонии
- Поскольку в 70% случаев воспалением серозной оболочки легких – плевритом – осложняется течение крупозной (фиброзной лобулярной или долевой) пневмонии, в пульмонологии симптомы плевропневмонии, которая не выделена в отдельную нозологическую форму и некоторыми специалистами определяется как парапневмонический или синпнемонический плеврит, рассматриваются в комбинации с симптомами крупозной пневмонии. [2]
- Чаще всего развивается острая плевропневмония, и практически с самого начала такого воспаления или спустя двое-трое суток начинают проявляться первые признаки распространения бактериальной инфекции с доли легкого на плевру, дополняя клиническую картину болезни симптоматикой перифокального сухого (фибринозного) плеврита, когда на поверхности плевры образуются отложения фибринозного характера, а в случаях скопления легочной жидкости в плевре – экссудативного плеврита. [3]
- При плевропневмонии температура тела может подняться до +39-40°С, и лихорадка держится в течение нескольких дней; все это время пациент чувствует сильную слабость, теряет аппетит, его знобит и бросает в пот, могут болеть голова и мышцы, иногда появляются высыпания на лице. [4]
Но если плевропневмония у детей спровоцирована хламидиями (Chlamydia trachomatis), то это считается атипичным воспалением легких, и может наблюдаться пневмония без температуры и, соответственно, плевропневмония без температуры или с субфебрильной температурой. См. подробнее – Симптомы пневмонии у детей
Симптомы и признаки иногда не столь специфичны (например, без температурной реакции), если развивается плевропневмония у пожилых и престарелых, а также ослабленных больных, страдающих тяжелыми сопутствующими заболеваниями (вызывающими снижение реакции иммунной системы) или прикованных к постели. Подробнее см. – Пневмония у пожилых людей.
Специалисты отмечают, что у пациентов с атипичными пневмониями, не связанными с Streptococcus pneumoniae или Haemophilus influenzae, а вызываемыми другими инфекциями (анаэробными бактериями, грибами или вирусами), небольшие плевральные выпоты серозного характера со стороны воспаленного легкого обнаруживаются при проведении рентгена достаточно часто, но при этом клинически себя никак не проявляют.
А типичное протекание воспалительного процесса в легком и плевре приводит к:
- одышке, отрывистому поверхностному дыханию;
- учащению пульса;
- бледности кожных покровов и синюшности лица (в носогубной зоне);
- непродуктивному (сухому) кашлю, который по мере прогрессирования болезни становится влажным, и может откашливаться слизь в прожилками крови или мокрота с кровью;
- хрипам в легких;
- ограничению подвижности грудной клетки в процессе дыхания (со стороны воспаления).
Ключевыми особенностями физического осмотра являются тупая перкуссия в пораженных долях легкого, бронхиальное дыхание и случайные звуки дыхания. Может присутствовать трение плевры и ее сужение на пораженной стороне.
О том, что воспаление затронуло париетальную плевру, которая иннервируется соматическими нервами, свидетельствуют интенсивные боли в груди при вдохе – острые, режущие, порой жгучие.
Боли ипсилатеральные: если у больного левосторонняя плевропневмония, то боли ощущаются слева, если правосторонняя – справа. Причем для их уменьшения пациенты лежат именно на том боку, со стороны которого находится воспалительный очаг.
Когда воспалена плевра около диафрагмы, боль может иррадиировать в шею или плечо. У детей младшего возраста плевральные боли локализуются в подреберье и живот. [5]
Как может протекать плевропневмония недоношенных детей, см. в публикациях:
- Внутриутробная пневмония
- Пневмония у новорожденного ребенка
Такими же симптомами проявляется пневмония при беременности и плевропневмония при беременности.
А вот плевропневмония без симптомов, в частности, без кашля и хрипов в легких, вряд ли возможна, просто они могут быть смазанными у людей со слабым иммунитетом.
Также может не быть кашля у новорожденных младенцев, но врач не сможет не заметить других симптомов: изменения цвета кожи, ослабления дыхания, расширения ноздрей при вдохах, пенистые выделения из носа и рта, уменьшения объема (ретракции) грудной клетки и др.
Больше информации в обширной статье – Особенности симптомов пневмоний различной этиологии.
J18 Пневмония без уточнения возбудителя
Пневмония — воспаление альвеол легких, как правило, развивается в результате инфекции. Болезнь начинается с воспаления отдельных альвеол, они заполняются белыми кровяными клетками и жидкостью. В результате затрудняется газообмен в легких. Обычно поражено только одно легкое, но в тяжелых случаях возможна двусторонняя пневмония.
Воспаление легких может распространяться из альвеол в плевру (двуслойную мембрану, которая отделяет легкие от стенки), вызывая плеврит. Между двумя листками плевры начинается скопление жидкости, которая сдавливает легкие и затрудняет дыхание.
Патогенные микроорганизмы, вызывающие воспаление, могут попасть в кровеносную систему, что приводит к опасному для жизни заражению крови.
У ослабленных людей из группы риска — младенцев, стариков и людей с иммунодефицитом — воспаление может настолько обширно поражать легкие, что возможно развитие дыхательной недостаточности, являющейся потенциально летальным состоянием.
Причины возникновения
В основном, причина развития заболевания у взрослых пациентов — бактериальная инфекция, как правило, бактерии вида Streptococcus pneumoniae. Эта форма пневмонии часто бывает осложнением после вирусной инфекции верхних дыхательных путей. Причиной заболевания также могут быть вирусы гриппа, ветряной оспы, Haemophilus influenzae и Mycoplasma pneumoniae.
Бактерии Legionella pneumophila (присутствуют в системах кондиционирования воздуха) вызывают т.н. болезнь легионеров, которая может сопровождаться поражением печени и почек.
Пациентов больниц, находящихся там в связи с другими заболеваниями, в основном детей и стариков, часто поражает бактериальная пневмония, вызванная Staphylococcus aureus, а также бактериями Klebsiella и Pseudomonas.
В некоторых случаях пневмонию вызывают другие микроорганизмы, такие как грибы и простейшие.
Эти инфекции обычно встречаются редко и легко протекают у людей в нормальной физической форме, но они распространены и практически летальны у пациентов с иммунодефицитом.
Например, Рneumocystis carinii может жить в здоровых легких, не вызывая болезни, но у больных СПИДом эти микробы приводят к тяжелой пневмонии.
Существует редкая форма заболевания, которую называют аспирационная пневмония. Ее причиной является попадание рвотных масс в дыхательные пути. Наблюдается у людей с отсутствующим кашлевым рефлексом, который развивается при сильном опьянении, передозировке наркотиков или травме головы.
Факторы риска
Факторами риска являются курение, алкоголизм и плохое питание. Пол, генетика значения не имеют. В группу риска входят грудные дети, старики, пациенты с тяжелыми и хроническими болезнями, такими как сахарный диабет, а также с иммунодефицитом вследствие тяжелых заболеваний, таких как СПИД. Нарушение иммунной системы также происходит при лечении иммуносупрессантами и проведении химиотерапии.
- Некоторые формы пневмонии стало очень трудно лечить из-за повышенной резистентности бактерий, вызывающих болезнь, к большинству антибиотиков.
- Симптомы
- У бактериальной пневмонии обычно быстрое начало, а тяжелые симптомы появляются в течение нескольких часов. Характерны следующие симптомы:
- кашель с коричневой или кровянистой мокротой;
- боль в груди, которая усиливается во время вдоха;
- одышка в спокойном состоянии;
- высокая температура, бред и спутанность сознания.
Небактериальная форма заболевания не дает таких специфических симптомов, и ее проявления развиваются постепенно. Больной может чувствовать общее недомогание в течение нескольких дней, затем повышается температура и пропадает аппетит. Единственными респираторными симптомами могут быть только кашель и одышка.
У маленьких детей и стариков симптомы любой формы пневмонии менее выражены. У грудных детей вначале появляется рвота и повышается температура, которая может вызвать спутанность сознания. У стариков респираторные симптомы не проявляются, но возможна сильная спутанность сознания.
Диагностика
Если врач предполагает пневмонию, то диагноз следует подтвердить флюорографией, которая покажет степень инфекционного поражения легких. Для идентификации патогенного микроорганизма собирают и исследуют образцы мокроты. В целях уточнения диагноза также делают анализы крови.
Лечение
Если пациент находится в хорошем физическом состоянии и у него только легкая пневмония, возможно лечение в домашних условиях. Для того чтобы сбить температуру и снять боль в груди, применяют анальгетики.
Если причиной заболевания является бактериальная инфекция, врачи назначают антибиотики. При грибковой инфекции, вызывающей пневмонию, выписывают противогрибковые лекарства.
В случае легкой вирусной формы заболевания не проводят никакой специфической терапии.
Лечение в стационаре необходимо больным тяжелой бактериальной и грибковой пневмонией, а также грудным детям, старикам и людям с иммунодефицитом.
Во всех этих случаях медикаментозная терапия остается той же, что и в случае амбулаторного лечения.
Тяжелую пневмонию, обусловленную вирусом простого герпеса человека, того же патогенного микроорганизма, который вызывает и ветряную ослу, можно лечить пероральным или внутривенным введением ацикловира.
Если в крови низок уровень кислорода или началась сильная одышка, проводят кислородное лечение через лицевую маску. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии. Пока пациент находится в больнице, возможно регулярное проведение физиотерапии грудной клетки, чтобы разжижать мокроту и облегчать ее отхаркивание.
Молодые люди в хорошем физическом состоянии обычно полностью выздоравливают от любой формы пневмонии за 2–3 недели, причем без необратимого поражения легочной ткани.
Улучшение состояния при бактериальной пневмонии начинается уже в первые часы после начала лечения антибиотиками.
Однако некоторые тяжелые формы пневмонии, такие как болезнь легионеров, могут быть летальными, особенно у людей с ослабленной иммунной системой.
- Хроническая обструктивная пневмония
- Инфекции дыхательных путей и легких
- Воспаление нижних дыхательных путей
- Обострение хронической пневмонии
- Пневмония с затруднением отхождения мокроты
- Пневмония у больных СПИДом
- Внебольничная пневмония атипичная
- Внебольничная пневмония непневмококковая
- Воспалительное заболевание легких
- Инфекции нижнего отдела дыхательных путей
- Кашель при воспалительных заболеваниях легких и бронхов
- Острая внебольничная пневмония
- Лимфоидная интерстициальная пневмония
Внебольничная пневмония
-
Abraham E., Reinhart K., Opal S., et al. OPTIMIST Trial Study Group: Efficacy and safety of tifacogin (recombinant tissue factor inhibitor) in severe sepsis: a randomized controlled trial. JAMA 2003, 290:238-247.
-
Alejandria M.,Lansang MA., Dans L.,et al. Intravenous immunoglobulin for treting sepsis and septic shock. Cochrane Database Syst Rev 2002 (1):CD001090.
-
Angus D.C., Marrie T.J., Obrosky D.S., et al. Severe community-acquired pneumonia: use of intensive care services and evaluation of American and British Thoracic Society diagnostic criteria. Am J Respir Crit Care Med 2002; 166: 717–23.
-
Annane D. Corticosteroids for severe sepsis: an evidence- based guide for physicians. Ann Intensive Care 2011; 1: 7-13.
-
Annane D., Bellissant E., Bollaert P-E., et al. Corticosteroids in treatment severe sepsis and septic shock in adults. A systematic review. JAMA 2009; 301(22): 2362-2375.
-
Annane D., Sebille V., Bellisant E., et al. Effect of low doses of corticosteroids in septic schock patients with or without early acute respiratory distress syndrome. Crit Care Med 2006; 34: 22-30.
-
Annane D., Sebille V., Charpentier C., et al. Effect of treatment with low doses of hydrocortisone and fludrocortisone on mortality in patients with septic shock. JAMA 2002;288:862-871.
-
Barbera J.A., Iglesia H., Cabello et al. Inhaled nitric oxide reduce intrapulmonary shunt in acute severe pneumonia. Am J Respir Crit Care Med 2000; 161 (Suppl): A849.
-
Bo L., Wang F., Zhu J., et al. Granulocyte-colony stimulating factor(G-CSF) and Granulocyte- macrophage colony stimulating factor(GM-CSF) for sepsis: meta-analysis. Crit Care 2011; 15: R58.
-
Bone R.C., Balk R.A., Cerra F.B. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis: the ACCP/SCCM consensus conference committee. Chest 1992; 101: 1644-1655.
-
Bridges C.B., Coyne-Beasley T., on behalf of the Advisory Committee on Immunization Practices. Advisory Committee on Immunization Practices Recommended Immunization Schedule for Adults Aged 19 Years or Older: United States, 2014. Ann Intern Med 2014; 160: 190-197.
-
Chalmers J.D., Singanayagam A., Murray M.P., et al. Prior statin use is associated with improved outcomes in community-acquired pneumonia. Am J Med 2008; 121: 1002–1007.
-
Charles P.G.P., Wolfe R., Whitby M., et al. SMART-COP: a tool for predicting the need for intensive respiratory or vasopressor support in community-acquired pneumonia. Clin Infect Dis 2008; 47: 375-384.
-
Cheng A.C., Stephens D.P., Currie B.J. Granulocyte-Colony Stimulating Factor (G-CSF) as an adjunct to antibiotics in the treatment of pneumonia in adults. Cochrane Database Syst Rev 2007, (2): CD004400.
-
Confalonieri M., Potena A., Carbone G., et al. Acute respiratory failure in patients with severe community-acquired pneumonia. A prospective randomized evaluation of noninvasive ventilation. Am J Respir Crit Care Med 1999; 160: 1585-1591.
-
Cronin L., Cook D., Carlet J., et al. Corticosteroid treatment for sepsis: a critical appraisal and meta-analysis of the literature. Crit Care Med 1995; 23:1430-1439.
-
Ehrchen J., Steimuller L., Barczyk K., et al. Glucocorticoids induce differentiation of specefically activated anti-inflammatory subtype of human monocytes. Blood 2007; 109(3): 1265-1274.
-
Ewig S., Schafer H., Torres A. Severity assessment in community-acquired pneumonia. Eur Respir J 2000; 16: 1193-1201.
-
Ewig S., Woodhead M., Torres A. Towards a sensible comprehension of severe community- acquired pneumonia. Intensive Care Med 2011; 37: 214–223.
-
Fine M.J., Smith M.A., Carson C.A., et al. Prognosis and outcomes of patients with community- acquired pneumonia. A meta-analysis. JAMA 1996; 275:134-141.
-
Fine M.J., Auble T.E., Yealy D.M., et al. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med 1997; 336: 243-50.
-
Haque K.N., Remo C., Bahakim H. Comparison of two types of intravenous immunoglobulins in the treatment of neonatal sepsis. Clin Exp Immunol 1995; 101: 328–33.
-
Huang T.-S., Shyu Y.-C., Chen H.-Y., et al. Effect of parenteral selenium supplementation in critically ill patients: a systematic review and meta-analysis. PLos One 2013; 8(1): e54431.
-
Jolliet P., Abajo B., Pasquina P., et al. Non-invasive pressure support ventilation in severe community-acquired pneumonia. Intensive Care Med 2001; 27: 812- 821.
-
Kellum J., Kong L., Fink M., et al. Undestanding the inflammatory cytokin response in pneumonia and sepsis. Arch Intern Med 2007; 167: 1655-1663.
-
Kim D.-K., Poudel B. Tools to Detect Influenza Virus. Yonsei Med J 2013; 54(3): 560-566.
-
Kopterides P., Falagas M. Statins for sepsis: a critical and update review. Clin Microbiol Inf 2009; 15: 325-334.
-
Kozlov R., Dekhnich A., Edelstein M., et al. Summary of comparative in vitro ceftaroline activity against major bacterial pathogens in Russia (2008-2012): results of multicenter study (Cerberus study). Proceedings of IDWeek 2013, San Francisco, CA, US. 2-6 October 2013, Abstract # 713.
-
Kreymann K.G., de Heer G., Nierhaus A., at al. Use polyclonal immunoglobulin as adjunctive therapy for severe sepsis and septic shock. Crit Care Med 2007; 35: 2677-2685.
-
Laupland K., Rirpatrick A., Delaney A. Polyclonal immunoglobulin for treatment severe sepsis and septic shock in crically ill audults. A systematic review and meta-analysis. Crit Care Med 2007; 35: 2686-2692.
-
Lim W.S., Baudouin S.V., George R.C., et al. British Thoracic Society guidelines for the management of community-acquired pneumonia in adults – update 2009. Thorax 2009; 64 (Suppl III): iii1-55.
-
Lim W.S., van der Eerden M.M., Laing R., et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax 2003; 58: 377- 82.
-
Mandell L.M., Wunderink R.G, Anzueto A., et al. Infectious Diseases Society of America/American Thoracic Society Consensus Guidelines on the Management of Community- Acquired Pneumonia in Adults. Clin Infect Dis 2007; 44 (Suppl 2): S27-72.
-
Marik P. Glucocorticods in sepsis: dissecting facts from fiction. Crit Care 2011;15:158.
-
Marik P., Pastores S., Annane D., et al. Recommendation for the diagnosis and management of corticosteroid insufficiency in critically ill patients: Consensus statements from an international task force by American College of Critical Care Medicine. Crit Care Med 2008; 36(6): 1937-1949.
-
Martín-Loeches I., Lisboa T., Rodríguez A., et al. Combination antibiotic therapy with macrolides improves survival in intubated patients with community-acquired pneumonia. Intensive Care Med. 2010; 36: 612–620.
-
McArthur J., Quasney M. The role of selenium in sepsis. Open Iflamm Journal 2011; 4(S1): 115- 119.
-
Meduri U., Golden E., Freire A., et al. Methylprednisolone infusion in early severe ARDS: results of a randomized controlled trial. Chest 2007; 131: 954-963.
-
Meisel C., Schefold J.C., Pschowski R., et al.Granulocyte-macrophage colony-stimulating factor to reverse sepsis-associated immunosuppression: a double-blind, randomized, placebo-controlled multicenter trial. Am J Respir Crit Care Med 2009; 180:640-648.
-
Menendez R., Torres A., Reyes S., et al. Initial management of pneumonia and sepsis: factors associated with improved outcome. Eur Respir J 2012; 39: 156–162.
-
Minneci P., Deans K., Eichacker P., et al. The effects of steroids during sepsis depend on dose and severety of illness: an updated meta-analysis. Clin Microbiol Inf 2009; 15:308-318.
-
Mortensen E.M., Coley C.M., Singer D.E., et al. Causes of death for patients with community- acquired pneumonia: results from the Pneumonia Patient Outcomes Research Team cohort study. Arch Intern Med 2002;162:1059–64.
-
Pascual F.E., Matthay M.A., Bacchetti P., et al. Assessment of prognosis in patients with community-acquired pneumonia who require mechanical ventilation. Chest 2000; 117(2): 503– 12.
-
Pavia A.T. What is the Role of Respiratory Viruses in Community-Acquired Pneumonia? What is the Best Therapy for Influenza and Other Viral Causes of Community-Acquired Pneumonia? Infect Dis Clin N Am 2013; 27: 157–175.
-
Ranieri M., Thompson T., Barie P., et al. Drotrecogin alfa (activated) in adults with septic shock. NEJM 2012; 366: 2055–2064.
-
Rehn T., Cidlowski J. Antiflammatory action of glucocorticoids: new mechanisms for old drugs. NEJM 2005; 353:1711-1723.
-
Restrepo M.I., Mortensen E.M., Velez J.A., et al. A comparative study of community-acquired pneumonia patients admitted to the ward and the ICU. Chest 2008; 133: 610–7.
-
Rodriguez A., Lisboa T., Blot S., et al. Mortality ICU patients with bacterial community acquired pneumonia: when antibiotics are not enough. ICM 2009; 35: 430-438.
-
Shedel I., Dreilhausen U., Nentwig B. Treatment of gram-negative septic shock with an immunoglobulin preparation: a prospective, randomazed clinical trial. Crit Care Med 1991; 19: 1104-1113.
-
Sibila O., Meduri U., Mortensen E.M., et al. Improving the 2007 Infectious Disease Society of America/American Thoracic Society severe community-acquired pneumonia criteria to predict intensive care unit admission. Journal of Critical Care 2013; 28: 284–290.
-
Sibila O., Restrepo M.I., Anzueto A. What is the Best Antimicrobial Treatment for Severe Community-Acquired Pneumonia (Including the Role of Steroids and Statins and Other Immunomodulatory Agents). Infect Dis Clin N Am 2013; 27: 133–147.
-
Sligl W., Miner DA., Sundurr S. et al. Safety and efficacy of corticosteroids for the treatment of septic shock: sistematic review and meta-analysis.CID 2009;49:93-101.
-
Sligl W.I., Asadi L., Eurich D.T., et al. Macrolides and Mortality in Critically Ill Patients With Community-Acquired Pneumonia: A Systematic Review and Meta-Analysis. Crit Care Med 2014; 42: 420–432.
-
Sligl W.I., Marrie T.J. Severe Community-Acquired Pneumonia. Crit Care Clin 2013; 29: 563-601.
-
Snijders D., Daniels J.M., de Graaff C.S., et al. Efficacy of corticosteroids in community-acquired pneumonia: a randomized double-blinded clinical trial. Am J Respir Crit Care Med 2010; 181: 975- 982.
-
Sprung C., Annane D.,Keh D., et al. Hydrocortisone therapy for patients with septic shock. NEJM 2008; 358: 111-124.
-
Tejerina E., Frutos V., Restrepo M.I., et al. Prognosis factors and outcome of community- acquired pneumonia needing mechanical ventilation. J Crit Care 2005; 20: 56–65.
-
The National Heart, Lung and Blood institute ARDS clinical trial Network. Efficacy and safety corticosteroids to persistent ARDS. NEJM 2006; 354:1671–1684.
-
Thomas A.R., Bryce T.L. Ventilation in the patient with unilateral lung disease. Crit Care Clinics 1998; 14: 743-773.
-
Torres A., Blasi F., Peetermans W.E., et al. The aetiology and antibiotic management of community-acquired pneumonia in adults in Europe: a literature review. Eur J Clin Microbiol Infect Dis. doi 10.1007/s10096-014-2067-1
-
Turgeon F., Hutton B., Fergusson D.A., et al. Meta-analysis: Intravenous immunoglobulin in crically ill audult patients with sepsis. Ann Int Med 2007; 146: 193 — 203.
-
Vincent J.L., Moreno R., Takala J., et al. The SOFA (Sepsis-related Organ Failure Assessment) score to describe organ dysfunction/failure. Intensive Care Medicine 1996; 22: 707-710.
-
Vincent J.L., Opal S., Marshall J., et al. Sepsis definition: time to change. Lancet 2013; 381: 774- 775.
-
Welte T., Torres A., Nathwani D. Clinical and economic burden of community-acquired pneumonia among adults in Europe. Thorax 2010. doi:10.1136/thx.2009.129502.
-
Woodhead M., Blasi F., Ewig S. and the ERS/ESCMID Task Force. Guidelines for the management of adult lower respiratory tract infections. Clin Microbiol Infect 2011; 17 (Suppl. 6): 1-59.
-
Wunderink R., Laterre P-F.,Francois B., et al. Recombinant tissue factor pathway inhibitor in severe CAP. Am J Respir Crit Care Med 2011; 183: 1561-1568.
-
Wunderink R.G., Waterer G.W. Community-Acquired Pneumonia. N Engl J Med 2014; 370: 543-51.
-
Wysocki M., Antonelli M. Noninvasive mechanical ventilation in acute hypoxaemic respiratory failure. Eur Respir J 2001; 18: 209-220.
-
Zangrillo A., Biondi-Zoccai G., Landoni G., et al. Extracorporeal membrane oxygenation (ECMO) in patients with H1N1 influenza infection: a systematic review and meta-analysis including 8 studies and 266 patients receiving ECMO. Critical Care 2013; 17: R30.
-
Ежлова Е.Б., Демина Ю.В., Шеенков Н.В., и соавт. Лабораторная диагностика внебольничных пневмоний. Методические указания МУК 4.2.3115 -13. Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека. Москва, 2013.
-
Заболеваемость населения России в 2012 году. Статистические материалы. Москва, 2013.
-
Иванчик Н.В., Козлов С.Н., Рачина С.А., и соавт. Этиология фатальных внебольничных пневмоний у взрослых. Пульмонология 2008; 6: 53-58.
-
Рачина С.А., Козлов Р.С. Современные подходы к микробиологической диагностике при внебольничной пневмонии. Пульмонология 2010; №5: 5-14.
-
Рачина С.А., Козлов Р.С., Шаль Е.П., и соавт. Анализ антибактериальной терапии госпитализированных пациентов с внебольничной пневмонией в различных регионах РФ: уроки многоцентрового фармакоэпидемиологического исследования Клин микробиол антимикроб химиотер 2009; 11: 66-78.
-
Рачина С.А., Козлов Р.С., Шаль Е.П., и соавт. Структура бактериальных возбудителей внебольничной пневмонии в многопрофильных стационарах г. Смоленска. Пульмонология 2011; 1: 5-18.
-
Руднов В.А., Дрозд А.В, Гусев Е.Ю. Закономерности формирования системной воспалительной реакции при внебольничной пневмонии. Уральский медицинский журнал 2007; №6: 27-31.
-
Руднов В.А., Фесенко А.А., Дрозд А.В. Сравнительный анализ информационной значимости шкал для оценки тяжести состояния больных с внебольничной пневмонией, госпитализированных в ОРИТ. Клин микробиол антимикроб химиотер 2007; 9: 330-336.
-
Сивая О.В., Козлов Р.С., Кречикова О.И., и соавт. Антибиотикорезистентность Haemophilus influenzae в России: результаты многоцентрового проспективного исследования ПеГАС. Клин микробиол антимикроб химиотер 2014; 16: 57-69.
-
Справочник по антимикробной химиотерапии. Выпуск 3. Под ред. Р.С. Козлова, А.В. Дехнича. Смоленск: МАКМАХ, 2013.
-
Трифанова Н.М., Лещенко И.В. Факторы риска летального исхода при тяжелой внебольничной пневмонии. Уральский медицинский журнал 2008; 13: 114-121.
-
Фесенко О.В., Синопальников А.И. Современные системы оценки внебольничной пневмонии тяжёлого течения: перспективы и ограничения. Клин микробиол антимикроб химиотер 2011; 13: 204-213.
-
Чучалин А.Г., Синопальников А.И., Козлов Р.С., и соавт. Внебольничная пневмония у взрослых. Практические рекомендации по диагностике, лечению и профилактике (пособие для врачей). Клин микробиол антимикроб химиотер 2010; 12: 186-225.

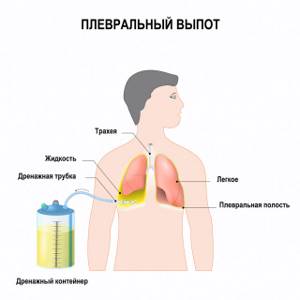 В тяжелых случаях для предотвращения расстройства дыхания и кровообращения прибегают к эвакуации плевральной жидкости и промыванию полости антисептическим раствором.
В тяжелых случаях для предотвращения расстройства дыхания и кровообращения прибегают к эвакуации плевральной жидкости и промыванию полости антисептическим раствором.