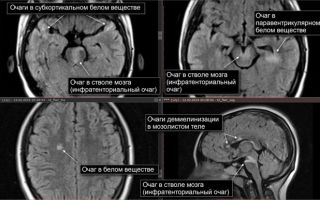
Токсоплазмоз на МРТ головного мозга
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей.
Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии.
Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.
) или контрастирования позволяет более четко визуализировать локальные изменения.
То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой.
Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз).
При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего.
Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет.
В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина.
Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер).
Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт).
Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы.
На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- атеросклерозе;
- ангиопатии;
- инсультах;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях;
- болезни Альцгеймера, Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
Очаговые поражения головного мозга
Некоторые заболевания и нарушения деятельности органов и систем человека могут быть следствиями «неполадок» в головном мозге, а не в самом органе. Именно головной мозг осуществляет регуляцию деятельности всех органов и систем человека, и патологические изменения в нем провоцируют патологии в тех органах, с которыми связаны соответствующие структуры мозга.
Поэтому в медицине существует такой термин как «очаговые поражения мозга», то есть патология в одном (или нескольких) участках головного мозга, которая оказывает влияние на связанные с этим участком мозга внутренние органы и приводит к развитию неблагоприятных симптомов.
На возможные очаговые поражения головного мозга могут указывать следующие симптомы:
- Головные боли, появляющиеся внезапно, без причин, интенсивные по типу сильной мигрени, опоясывающие одну или обе стороны;
- Повышение артериального давления, которое в данном случае стремится компенсировать недостаток питания вследствие дистрофии сосудов;
- Нарушения зрения, слуха, координации движений;
- Психические нарушения;
- Снижение памяти, работоспособности, повышенная утомляемость, слабость;
- Эпилептические припадки и инсульты прямо указывают на наличие очаговых поражений мозга.
Магнитно-резонансная томография – единственный метод, который позволяет буквально заглянуть под черепную коробку и увидеть все неблагоприятные процессы, которые происходят в структурах мозга, оценить их последствия и дать прогноз относительно развития заболевания. В диагностике очаговых поражений мозга магнитно-резонансная томография является «золотым стандартом», это наилучшее решение – безопасный, неинвазивный, быстрый и высокоинформативный метод диагностики.
Причинами очаговых поражений мозга могут быть:
- Дегенеративно-дисциркулярные изменения в головном мозге, вызванные недостатком питания вещества мозга из-за нарушения кровообращения (ишемическое поражение мозга, инсульт и т.п.)
- Новообразования в головном мозге, как злокачественные, так и доброкачественные, которые оказывают влияние на соседние участки мозга и вызывают в них изменения (снижение питания, отмирание, прорастание в них опухоли и т.п.);
- Черепно-мозговые травмы, характеризуются наличием гематом, отеком вещества мозга, геморрагические очаги накапливают контраст;
- Процессы демиелинизации, то есть утери миелина оболочками нервных волокон, что приводит к развитию такого заболевания как рассеянный склероз.
Магнитно-резонансная томография позволяет во-первых, определить само наличие очага, которое становится очевидным при сравнении снимков больного пациента со снимком здорового мозга. Практически все очаговые изменения выглядят как светлые пятна разного размера и формы в структуре полушарий или других участков.
Во-вторых, МРТ позволяет точно установить количество очагов. Единичные изменения в головном мозге наблюдаются практически у каждого пациента старше 50 лет. Здесь необходимо наблюдение за динамикой развития очага, меры для устранения возможных причин поражения (например, прием препаратов, улучшающих мозговое кровообращение).
Особого внимания и серьезной работы заслуживают пациенты с множественными очагами. Это является признаком наличия серьезной патологии, требует сбора подробного анамнеза, использования дополнительных диагностических методов для определения причин развития заболевания.
Что особенно важно, только МРТ обладает способностью ранней диагностики опасных очаговых поражений, вызванных, например, злокачественным новообразованием. Не стоит пренебрегать возможностями этого современного и эффективного диагностического метода, возможно, это поможет спасти жизнь вам и вашим близким.
Очаговые изменения вещества мозга
Головной мозг человека является уникальным органом. Он руководит всеми функциональными системами в организме человека. Правильная работа мозга зависит от хорошего кровоснабжения. Недостаточный кровоток приводит к некротизации нейронов и вызывает очаговые изменения вещества мозга дисциркуляторного характера, или дисциркуляторную энцефалопатию.
Характер патологии
Весь головной мозг пронизан разветвленной системой кровоснабжения. Она состоит из четырех главных магистральных артерий, от которых расходятся мелкие сосуды, проникающие во все структуры мозга. Нарушение кровотока (дисциркуляция) в некоторых участках мозга приводит к его кислородному голоданию, стремительной очаговой деградации нейронов и клеток мозга.
Выделяют два типа патологии:
- Ишемический (резидуального характера). В результате закупорки или сужения артерий и сосудов, происходит диффузное поражение структурных тканей мозга. Ишемию кровеносной системы, снабжающей головной мозг, может спровоцировать атеросклеротическая болезнь или тромбоз. Нарушения постишемического характера опасны внезапным стремительным развитием. Одно из проявлений этого типа патологии — болезнь Бинсвангера.
- Мультиинфарктный (сосудистого генеза). Перепады артериального давления провоцируют резкое сужение и расширение кровеносных магистралей. Это вызывает мелкие инфаркты (микроинсульты) сосудов, последствием которых является необратимое изменение мозгового вещества на небольшом участке. Виновником такого состояния являются артериальная гипертензия, мерцательная аритмия.
Группа риска
Раньше дисциркуляторная энцефалопатия являлась заболеванием, характерным для пожилых людей. Сейчас заболевание значительно помолодело, с 50 до 30 лет. Оно может развиться у людей, ведущих малоактивный образ жизни, имеющих вредные пристрастия (курение, алкоголь, наркотические вещества, переедание).
Лица, страдающие сахарным диабетом I и II типа, гиперхолестеринемией или имеющие генетическую предрасположенность, также подвержены риску возникновения очаговых деструктивных изменений структурных тканей мозга.
У мужчин чаще, чем у женщин, заболевание может появиться на фоне постоянного стресса или психоэмоционального перенапряжения.
Этапы и симптомы развития болезни
Заболевание имеет прогрессирующий характер. Для него свойственно пароксизмальное течение, с резкими стремительными ухудшениями. Дисциркуляторные очаговые изменения имеют несколько стадий развития.
Начальная
Начинаются незначительные процессы изменения тканей на небольших участках мозга. Их возникновению способствует легкая дисфункция сосудистой кровеносной системы.
Симптомы:
- повышенная утомляемость;
- периодические головные боли;
- легкая рассеянность;
- повышенная эмоциональная чувствительность (раздражительность и слезливость);
- шум в голове, частые головокружения;
- частичная утрата непрофессиональной памяти;
- сосредоточенность на выполнении какого-то одного вида деятельности;
- легкая атаксия.
Средняя
Кровоснабжение мозга значительно ухудшается. Закупоривание сосудов провоцирует некротизацию клеток в поверхностных структурах мозга (сером веществе).
Симптоматика начальной стадии усугубляется, добавляются следующие признаки:
- Нарушение режима сна. Больной чаще спит днем, причем сон длится дольше, чем ночью.
- Пропадает интерес к новым знаниям, интеллект притупляется.
- Поведение становится агрессивным, характер — эгоцентричным.
- Возникает раскоординация движений (шатающаяся походка, неуверенные движения рук).
- Происходит прогрессирующая утрата памяти и профессиональных навыков.
Тяжелая
Вследствие развития хронической дисциркуляторной энцефалопатии в очаге поражения гибнет большая часть клеток не только серого, но и белого вещества. Это вызывает нарушения в работе мозга.
В этой стадии неврологические изменения достигают пика. Клиническая картина неутешительна. Все предыдущие симптомы приобретают необратимый характер, что влечет за собой такие последствия, как:
- полная потеря трудоспособности и самообслуживания;
- утрата памяти и навыков, развитие деменции (слабоумия);
- потеря контроля над двигательными и речевыми функциями.
Ранняя диагностика заболевания затруднена тем, что на начальной его стадии нет ярко выраженных симптомов. Более позднее установление диагноза затрудняет лечение.
Если ток крови в минуту времени замедляется до 10 мл/100 г и ниже, запускается процесс моментального разрушения мозговых тканей, который необратим.
Причины
Длительность развития каждой стадии болезни зависит как от причин, которые ее вызвали, так и от возраста пациента. Очаги повреждения могут быть как единичные, дистрофического характера, так и множественные. Известны следующие причины дисциркуляторной энцефалопатии:
- гипертония (высокое артериальное давление);
- атеросклероз;
- сахарный диабет;
- патологии сердечно-сосудистой системы;
- вегето-сосудистая дистония;
- гормональные нарушения;
- инфекционные и воспалительные процессы головного мозга;
- онкология;
- ишемические нарушения кровотока;
- травмы головы и шейного отдела позвоночника.
Если в анамнезе имеются такие заболевания, сопровождающиеся атипичными признаками, обязательно необходимо регулярное наблюдение у невролога. Это позволит выявить возможную патологию до того, как она станет необратимой.
Диагностика
Поскольку дисциркуляторные очаговые изменения длительное время похожи на синдром хронической усталости, заболевание нуждается в точной диагностике. Диагноз устанавливается после тщательного обследования, а также полугодового наблюдения у невролога. Основанием для врачебного заключения о характере патологии является постоянное наличие основных симптомов.
При обращении врач назначает комплексное обследование, которое состоит из следующих методик:
- Лабораторные исследования. Проверяют состав крови, определяя наличие негативных факторов. Для этого необходимы общий и биохимический анализы крови, коагулограмма. Также определяют уровень холестерина и сахара.
- Постоянное мониторирование артериального давления.
- ЭКГ и ЭхоКГ.
- Эхограмма и электроэнцефалография мозга.
- МРТ.
- Обследование глазного дна.
Преимущества МРТ диагностики
В результате патологических дисциркуляторых изменений структурных тканей головного мозга, появляются характерные морфологические признаки. Диагностируются они с помощью магнитно-резонансных методов обследования: ядерный мр, магнитно-резонансная томография и ангиография.
МРТ обследование позволяет выявить очаги дисциркуляторной энцефалопатии, локализовать их точное местоположение и определить причину патологического изменения мозга.
- Диффузные преобразования коры больших полушарий. Провоцирующим фактором является врожденная или приобретенная патология церебральных или спинальных артерий (межпозвоночная грыжа шейного отдела, тромбоз артерий или сужение просвета).
- Множественное очаговое поражение тканей. Такая патология предшествует развитию инсульта. Это состояние характерно для старческой или патогенетической атрофии сосудов, сопровождающих деменцию, эпилепсию, атаксию.
- Возрастные микроочаговые изменения. Их появление характерно для тканей мозга после 55 лет, поскольку с возрастом структурные ткани все больше подвержены эндогенным изменениям. На МРТ диагностируются только те микроповреждения, которые возникают в результате негативных внешних воздействий.
- Дисциркуляторные очаги в белом структурном веществе теменных или лобных долей. Причиной подобных изменений является гипертоническая болезнь с стадии обострения, либо такое строение ткани обусловлено формированием в периоде пренатального развития (врожденное).
Наличие очаговых изменений в головном мозге является основанием для проведения периодического профилактического осмотра не реже, чем раз в три месяца.
Терапия
Лечение дисциркуляторного очагового поражения зависит от стадии заболевания и причин, спровоцировавших его появление. Для достижения положительного эффекта оно должно быть своевременным, и проходить под наблюдением лечащего врача.
Терапия патологии при артериальной гипертонии позволяет купировать распространение болезни и снизить вероятность развития инсульта на 45–50%. Медикаментозное лечение призвано стабилизировать давление и обеспечить равномерный кровоток в сосудах мозга. Используются следующие препараты:
- ингибиторы АПФ;
- бета-блокаторы;
- антиагреганты;
- антикоагулянты;
- витаминные комплексы.
Если причиной болезни является атеросклероз, к стандартному гипертоническому лечению добавляют статины (препараты для понижения холестерина) и диету. Она вводится для нормализации холестеринового уровня и предотвращения образования атеросклеротических тромбов.
Для профилактики дисциркуляторных очаговых изменений, назначают лекарственные средства, стимулирующие питание мозга. В качестве восстановительной терапии может быть назначено физиолечение, массаж, рефлексотерапия.
Тяжелые нарушения системы мозгового кровоснабжения могут потребовать хирургического вмешательства.
Стабильное функционирование организма полностью зависит от мозга. Чтобы предотвратить возникновение патологий, и связанные с ними необратимые изменения, нужно вести здоровый образ жизни и проходить регулярное профилактическое обследование.
| Органическое поражение мозга у детей
Симптомы органического поражения мозга у детей
Основной признак повреждения головного мозга детей органического характера – психоорганический синдром.
Это состояние выражается в нарушении сразу трех аспектов работы мозга.
- Проблемами с памятью – ребенок плохо запоминает новую информацию и теряет часть уже усвоенной (частичная амнезия)
Более того, при ОПМ могут появиться нереальные (придуманные) воспоминания. - Снижением интеллекта – такие дети плохо концентрируют внимание, у них нарушено мышление, с трудом ориентируются в пространстве.
- Аффективными расстройствами и сниженная нейродинамика – малыши с органическими поражениями головного мозга постоянно испытывают слабость, головокружение и головные боли, они подвержены депрессиям, раздражительности. Часто малыши проявляют неадекватные эмоции и «полевое» поведение.
- Задержка речи и интеллектуального развития – еще один симптом органического поражения мозга, который характеризуется нарушением познавательной деятельности.
Это состояние является не врожденным, как умственная отсталость, а приобретенным. Функции поврежденного мозга ребенка начинают распадаться.Иногда задержка развития настолько сильна, что ребенок не может научиться обслуживать себя самостоятельно.
Существует также целый ряд очаговых симптомов, которые зависят от того, в какой области головного мозга локализуются нарушения.
Лобная доля – парализованы мимические и глазные мышцы, нарушено обоняние и с трудом выговариваются слова, сложности с выполнением целенаправленных движений, странное поведение на грани эйфории.
Теменная доля – нарушение чувствительности, невозможность совершать целенаправленные осмысленные действия, а также неспособность обучиться чтению и счету. Нередки припадки с судорогами.
Височная доля – нарушены обоняние и слух, проблемы с вкусовыми ощущениями, бывают галлюцинации, эмоционально неустойчивое настроение, частичное или полное непонимание речи.
Затылочная доля – нарушение зрения вплоть до слепоты, проблемы с координацией движений и равновесия, галлюцинации, судороги во время припадков.
Естественно, терапию и коррекцию ОПМ следует назначать, исходя из причины его возникновения и развития.
Так, например, врачи рекомендуют устранять поражения, вызванные инфекцией, с помощью антибиотиков, противовирусных препаратов и иммуностимуляторов.
Если ОПМ развилось вследствие опухоли, то, прежде всего, нужно позаботиться о ее удалении. С этим не поспоришь.
- Ишемические болезни головного мозга официальная медицина предлагает лечить с помощью ноотропных средств, а также использовать противоотечную и сосудистую терапию.
- Нужно обязательно помнить, что медикаментозная терапия не может не иметь побочных, порой вредных последствий.
- Устранять последствия, часто бывает сложнее и дольше, чем основное нарушение.
- Но без психолого-коррекционной терапии даже в случае успешной медикаментозной терапии НЕ ОБОЙТИСЬ.
- Если ваш ребенок:
- очень разборчив и капризен в выборе еды
- остро реагирует на изменения погоды
- его укачивает в машине
- он невнимательный
- плохо говорит
- неусидчивый
- часто плачет
- неуклюжий
- ленивый
Вы думаете, что все это — особенности характера? На самом деле, это неврологические проблемы, которые могут быть связаны с органическим поражением мозга. Если сейчас проигнорировать эти нарушения, то в дальнейшем они могут стать причиной серьезных нарушений поведения, задержки речи и общего развития, а в последствии и трудностей обучения в школе.
Дело в том, что в раннем возрасте последствия многих неврологические нарушения можно легко откорректировать и навсегда забыть о них. А вот в подростковом возрасте маленькие проблемы часто превращаются в большие и с ними уже очень трудно справиться.
Поэтому лучше не откладывать визит к неврологу и нейропсихологу.
Особенно важно провести нейропсихологическую диагностику у детей до поступления в 1 класс, вовремя выявить и скорректировать нейропсихологические нарушения, чтобы у детей не сформировалась «школьная неуспешность», которая отразится не только на процессе обучения, но и на психологическом состоянии ребенка.
Например, в височной доле левого полушария находятся области, «отвечающие» за звуковой анализ речи. Если нейропсихологические тесты, проверяющие состояние этой зоны мозга, выполняются неправильно, можно не только диагностировать её незрелость, но и спрогнозировать появление определённых типов ошибок в устной речи, при письме, чтении и запоминании информации.
Симптомы очагового поражения полушарий головного мозга. Симптомы опухоли лобной доли
Аналогичные симптомы могут возникать при повреждениях другой этиологии: сосудистой патологии, интоксикациях, т. н. эндогенных психозах, травмах головного мозга, нейроинфекциях и др.
Передние отделы лобных долей, а это около 2 млрд нейронов, относятся к практически «немым» зонам мозга (в неврологическом плане).
Предположительно, именно полюса лобных долей мозга выполняют или, напротив, не способны при повреждении осуществлять наиболее сложные функции, такие как интеграция психических процессов в единую психологическую структуру, самоосознавание, развитие и функционирование личностных структур, ее высших эмоций, эстетических, интеллектуальных и нравственных качеств, рефлексии и самопознания, целеполагания и планирования, прогнозирования и творческих способностей, формирование алгоритмов интеллектуальной деятельности и т. д. В литературе встречаются описания клинических случаев, когда т. н. «немые» опухоли проявляются шизофреноподобной симптоматикой (с нарушениями мышления в виде его «соскальзывания», нецеленаправленности, мимо-ответов и разорванности), утратой внутреннего психического единства, т. е. дискордантностью или схизисом (греч. discordare – не соответствовать; schizo – раскалываю), развитием нарушений самовосприятия, в частности деперсонализации, и т. п.
При лобно-базальных опухолях описаны расстройства типа мории (эйфория, расторможенность, дурашливость; греч.
moria – глупость), а также псевдопаралитический синдром (мания с нелепым бредом величия или депрессия с фантастическим нигилистическим бредом).
Опухоли конвекситальной поверхности лобных долей чаще проявляются апатией, аспонтанностью (апатико-абулическим синдромом), заторможенностью, ступорозными состояниями.
Конвекситальные опухоли в премоторной зоне проявляются адверсивными (лат. adversio – поворот) и другими эпилептическими припадками.
Опухоли в речевой зоне Брока (задние отделы нижней лобной извилины доминантной гемисферы) вызывают моторную афазию (нарушения артикуляции, аграмматизмы, телеграфная речь – фразами в 2–3 слова, персеверации – застревание речевой реакции, парафазии – подмены фонем, слогов, слов).
При опухолях в области передней центральной извилины возникают центральные парезы и параличи на другой стороне тела, а при поражении обеих извилин – парапарезы и парапараличи (греч. paralyo – расслаблять; paresis – ослабление).
Напомним, центральный паралич (парез), возникающий и при повреждении пирамидных путей, характеризуют: 1) рефлекторное повышение мышечного тонуса по пластическому типу; 2) повышение сухожильных, надкостничных рефлексов и, как следствие, появление клонусов; 3) патологические и защитные рефлексы; 4) патологические синкинезии; 5) отсутствие мышечной дегенерации.
Раздражение нейронов этой извилины проявляется клоническими судорогами, наблюдающимися, в частности, при кожевниковской эпилепсии, эпилепсии Джексона («моторном» типе болезни), припадках в виде кивков и клевков. Могут возникать и тонические судороги, как, например, при инфантильном спазме (детских судорогах «восточного приветствия»).
Опухоли задней трети средней лобной доли доминантного полушария приводят к развитию аграфии (а – приставка отрицания; греч. grapho – писать) – утрате способности писать из-за утраты памяти на изображение графических знаков.
Опухоль в области задней части верхней лобной извилины влечет развитие коркового паралича взора – утрату способности к содружественному повороту головы и глаз в сторону, противоположную локализации очага поражения.
При локализации опухоли в нижней лобной извилине доминантного полушария возникает динамическая афазия – утрата речевой инициативы, побуждений говорить вплоть до мутизма (лат. mutus – немой).
При повреждении оперкулярной области (расположенной под передней и задней центральными извилинами) развивается оральная апраксия (лат. operculum – покрышка; orum – рот; a – приставка отрицания; греч.
praxis – действие) – утрата способности произвольно выполнять сложные мимические акты, например высунуть язык, свистнуть, изобразить поцелуй.
Раздражение нейронов этой области проявляется оперкулярными автоматизмами – непроизвольными движениями жевания, чавкания, чмокания, глотания, облизывания и т. п.; может возникать икота.
Паракинез (греч. para – отклонение от чего-нибудь, вблизи, рядом; kinesis – движение), или симптом Якоби, проявляется сложными автоматизированными жестикуляциями, внешне напоминающими целесообразные действия. Это, например, потирание, поглаживание, похлопывание, ощупывание, хватание.
Расстройство возникает при раздражении нейронов лобной доли мозга (предположительно, расположенных рядом с нижней частью передней лобной извилины).
У детей описаны «лобные» эпилептические припадки, проявляющиеся необычными позами, другими выразительными актами, обычно сопровождающиеся утратой сознания.
При поражении лобной коры может возникать также лобная атаксия – нарушение стояния и ходьбы до степени астазии и абазии (греч. a – приставка отрицания; ataxia – беспорядок; stasis – стояние; basis – шаг). При стоянии пациент покачивается, его клонит в стороны или кзади.
При ходьбе он теряет равновесие, особенно при поворотах, в начале движения или при остановке движения, иногда его туловище отклоняется назад. Походка делается «лисьей» – ступни ставятся на одной линии. В тяжелых случаях возникает апраксия ходьбы – утрата навыка ходьбы.
Симптомов повреждения мозжечка (нистагма, дисметрии и др.) при этом не наблюдается.
При лобных опухолях могут возникать также идеаторная и идеомоторная апраксия – утрата практических навыков, вызванная интеллектуальным расстройством.
В первом случае пациент теряет способность составить план или программу предстоящей спонтанной деятельности (автоматизированные навыки при этом сохраняются).
Во втором случае пациент теряет способность совершать действия по заданию извне (например, по просьбе врача сжать кулак, зажечь спичку). Расстройство возникает при повреждении премоторной коры доминантного полушария.
Описанное здесь представляет собой лишь небольшую часть более или менее изученных расстройств, возникающих при повреждении лобных долей, и их связей с другими структурами головного мозга. То же следует сказать о симптоматике повреждений других областей коры больших полушарий.
Вернуться к Содержанию
Психиатрическая эндокринология
Органическое невоспалительное поражение мозга, при котором он испытывает кислородное голодание, называется энцефалопатия. Его ткани, не снабжаемые кровью и не получая постоянно кислород, через 6 минут начинают отмирать, происходит разрушение нервных клеток.
Энцефалопатия головного мозга, как таковая – не болезнь, это психоорганический синдром, сочетание симптомов диффузного поражения главного органа нервной системы.
Диагностируется она у людей разных возрастов, от малышей до пожилых, то есть, может быть врожденной или приобретенной (последствия травм, инфекционных заболеваний и т.д.).
Проявляется изменениями психического состояния и может привести к коме и смерти.
Почему развивается
Главной причиной появления этого синдрома является кислородное голодание мозга, происходящее в следствие:
- патологии беременности и родов;
- проблемы с кровообращением мозга у только что рожденных малышей;
- повышение внутричерепного давления, гипертонии;
- травмы головы, многократные сотрясения мозга (у спортсменов);
- атеросклероза;
- лучевой болезни;
- сосудистой недостаточности;
- изменения давления в мозге от абсцессов, кровотечений;
- диабета и других метаболических заболеваний;
- отравления тяжелыми металлами или химикатами;
- печеной и почечной недостаточности, рака печени;
- перенесенных инфекций, вызванных паразитами, вирусами, бактериями, гепатита В и С, менингита, ВИЧ;
- алкогольной токсичности или резкой отмены алкоголя;
- опухолей головного мозга;
- недостатка витамина В1;
- приема некоторых фармакологических препаратов, к примеру, циклоспорина и такролимуса.
Симптомы
Причин появления энцефалопатии головного мозга достаточно много, потому и проявления её отличаются. Зависят они от того, почему она развивается, где локализируется в головном мозге и каков характер поражения. Однако общим признаком является медленное или быстрое изменение психического состояния.
К примеру, гепатит способствует мягкому изменению: больной не может нарисовать простые конструкции, то есть у него развивается апраксия – неспособность совершить сложные движения, целенаправленные действия. А вот аноксия мозга – резкий недостаток кислорода, приводит к смерти уже через несколько минут.
Среди симптомов энцефалопатии плохая координация движений, несообразительность, невозможность сконцентрироваться, невнимательность, а также более серьезные проявления:
- тремор конечностей;
- вялость;
- расстройство дыхания – оно становится периодичным;
- боли в мышцах, их подергивание;
- судороги;
- онемение носа, губ, кончиков пальцев;
- обмороки, головокружения;
- постоянные головные боли или острые приступы;
- шум в голове;
- нарушение режима сна;
- снижение мыслительных способностей, памяти;
- резкая смена настроения;
- снижение полового влечения;
- апатия;
- быстрая утомляемость и постоянная слабость;
- депрессия;
- вялость речи;
- раздражительность;
- тошнота, рвота;
- кома.
Если вовремя не начать лечение, симптоматика усилится, могут появиться галлюцинации, бред, расстройство сознания, психозы и т.п., есть риск летального конца.
Виды и степени тяжести энцефалопатии головного мозга
Данный психоорганический синдром, как уже говорилось, может быть врожденным, и о нем мы поговорим ниже более подробно. Приобретенный же делится на виды в зависимости от того, что стало причиной поражения и гибели клеток головного мозга, и, как следствие, развития симптоматики:
- Ангиоэнцефалопатия (дисцикуляторная или сосудистая) –последствие гипертонии, атеросклероза, болезней вен, нарушающих кровоснабжение головного мозга. В основном поражает людей пожилого возраста.
- Посстравматическая энцефалопатия (пропущенного удара или энцефалопатия боксеров, синдром Мартланда) – возникает в результате травмы головы сразу или через некоторое время. В группе риска – спортсмены.
- Токсическая энцефалопатия – результат отравления алкоголем, рядом лекарств, наркотиками, ядовитыми веществами, как то: свинец, угарный газ , хлороформ.
- Гипоксическая энцефалопатия головного мозга развивается при кислородной недостаточности или голодании нервных клеток мозга, и их гибели. В свою очередь, она делится на перинатальную, то есть родовую, резидуальную, асфикционную (удушение), постаноксическую или реанимационно-обусловленную,
- Лучевая энцефалопатия – поражения, затрагивающие все клетки мозга под влиянием ионизирующего излучения.
- Токсико-метаболическая энцефалопатия провоцируется длительным нахождением и постепенным увеличением количества продуктов метаболизма в организме, нарушением процесса их распада и вывода. Существуют такие типы данной энцефалопатии как печеночная, билирубиновая, диабетическа, гипогликемическая или гапергликемическая, уремическая, синдром Рея и др.
Также известны:
- энцефалопатия Вернике, развивающаяся на фоне авитаминоза, частой рвоты, недостатка питания, СПИДа, алкоголизма;
- энцефалопатия Хасимото – сопровождает воспаление щитовидной железы.
Течение энцефалопатии происходит по нескольким вариантам. Апатический характеризуется сильной утомляемостью, общей слабостью, астенией, повышенной раздражительностью. Перерастает это в дальнейшем в расстройство мыслительной деятельности, эмоциональную и психическую нестабильность, понижение критичности к себе.
Эйфорический сценарий подразумевает развязность, повышение настроения, самолюбование. И еще один вариант – эксплозивное течение, со снижением критичности, излишней раздражительностью, грубостью, антисоциальным поведением, аффективной лабильностью, потерей интересов.
- Существует 3 степени тяжести энцефалопатии:
- I степень – симптомов почти нет, отсутствуют внешние проявления синдрома, но инструментальные исследования показывают диффузные изменения тканей мозга.
- II степень – слабо выраженные нарушения мозговой деятельности.
- III степень – ярко выраженные неврологические расстройства, требующие присвоения группы инвалидности больному.
Детская энцефалопатия
Данный психоорганический синдром у детей развивается вследствие наследственного генетического дефекта, гипоксии мозга или травмы в процессе родов. Врожденную энцефалопатию называют перитональной и она является последствиями патологий при беременности и родах, а возникновение ее возможно на 28 неделе вынашивания плода или после рождения — до 7 дня жизни малыша.
Факторы риска:
- прием будущей матерью некоторых лекарственных средств;
- возраст роженицы — до 20 и после 40 лет;
- многоплодие;
- несоблюдение диеты или плохое питание;
- стрессы;
- пневмония, анемия, туберкулез и некоторые другие инфекционные заболевания, перенесенные беременной женщиной;
- вредные привычки;
- поздние или стремительные, преждевременные роды;
- токсикоз;
- осложнения в процессе родов – асфиксия плода, попадание в дыхательные пути вод, длительный безводный период;
- отслоение плаценты.
Перитональную энцефалопатию головного мозга можно распознать еще в роддоме по отсроченному или слабому крику новорожденного, нарушенному сердцебиению, отсутствию рефлекса сосать.
Он ведет себя беспокойно, постоянно плачет, запрокидывает голову, неадекватно реагирует на звук и свет, выпучивает глаза.
Вовремя начатое лечение (это должно произойти в первые же дни жизни), дает хорошие результаты – в 95% случаев происходит полное избавление от проблемы к возрасту 1 год.
Терапия может производиться как в роддоме, так и на дому или в поликлинике – это обусловлено тяжестью симптомов и реакции новорожденного на лечение. Оно может быть следующим:
- медикаментозным, с целью стабилизации внутричерепного давления, улучшения кровоснабжении мозга и обменных процессов в нем, дезинтоксикации организма;
- восстановительно-развивающие процедуры – электрофорез, массаж, гимнастика, плавание.
Врожденная форма может проявить себя и через какое-то время, причем, достаточно отдаленное. В этом случае ее диагностируют как резидуальную. Провоцируют обострение воспалительные или инфекционные заболевания, черепно-мозговая травма, скачок артериального давления у ребенка.
Распознать его можно по капризничанью чада, плохому засыпанию, ухудшению восприятия и психического состояния. У ребенка болит и кружится голова, при ходьбе он шатается, часто плачет, прыгает давление, дают сбой зрение и слух, резко меняется настроение, повышается активность.
При несвоевременной диагностике и лечении возможны обмороки, усиление отклонений функционирования головного мозга, повышение мышечного тонуса, нарушение сухожильных рефлексов, впадение в прострацию, ухудшение памяти, невозможность концентрации внимания.
Говоря об энцефалопатии головного мозга у детей, стоит упомянуть о билирубиновой форме. Вызвана она несовместимостью группы крови матери и ее дитя. Превышение количества необработанного печенью билирубина в крови приводит к отравлению тканей головного мозга. Такие же последствия могут быть и при внутриутробной желтухе, предрасположенности женщины к сахарному диабету.
Признаки билирубиновой энцефалопатии:
- похожие на отравление симптомы – тошнота, слабость, отказ от еды, пониженный тонус мышц. Стандартные меры, применяемые при отравлении, не помогают;
- суставы согнуты, руки стиснуты в кулак, повышенная температура, срыв дыхания – напоминает ядерную желтуху;
- предпринятая терапия дает кратковременный результат, а потом происходит усиление симптомов – радужка глаза закатывается за веко, мышцы спины перенапрягаются, лицо превращается в маску.
При первых же признаках энцефалопатии головного мозга необходимо принять профилактические меры. Необходимо исключить из рациона ребенка шоколад, полинасыщенные жиры, соль. Показаны аскорбинка, витамины, продукты, содержащие йод. Ну и, конечно, следует немедленно показаться врачу, чтобы он поставил диагноз и назначил лечение.
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д.
Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии.
Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы.