Менингоэнцефалит — заболевание нейроинфекционной природы, которое протекает с сочетанным поражением мозгового вещества и оболочек.
Термин «менингоэнцефалит» означает воспаление церебральных оболочек («менингеа») и вещества («энцефалон») головного мозга, которое протекает одновременно.
Такой процесс может возникать самостоятельно или являться следствием распространения патологического процесса в организме.
При вторичном поражении мозгового вещества заболевание выступает как осложнение менингита, а при распространении воспаления на мозговые оболочки — осложнением энцефалита.
Основными причинами развития менингоэнцефалита у взрослых являются:
- Попадания возбудителя (вирусов, бактерий, простейших, патогенных грибов) в носоглотку. Заражение происходит воздушно-капельным и алиментарным способами (через загрязненную пищу, воду). Проникновение в головной мозг осуществляется гематогенным путём, в результате чего возникают воспалительные изменения в тканях, приводящие к развитию менингоэнцефалита;
- Укусы насекомых. Трансмиссивный путь передачи является основным для ряда вирусных менингоэнцефалитов и энцефалитов, таких как японский комариный энцефалит, клещевой энцефалит, энцефалит Сент-Луис). При укусе возбудитель проникает в кровоток и заносится в церебральные ткани, таким образом провоцируя заболевание;
- Наличие различных инфекций в организме. Гематогенное распространение бактериальных инфекций осуществляется при наличии туберкулёзных (туберкулезный менингоэнцефалит), сифилитических очагов, гнойных процессов в околоносовых пазухах, челюстно-лицевой области, при хроническом гнойном отите. Вирусный менингоэнцефалит может возникнуть в результате осложнения ОРВИ;
- Черепно-мозговые травмы. Инфицирование контактным путем происходит вследствие открытой травмы с нарушением целостности черепных костей. По статистике, посттравматический менингоэнцефалит наблюдается у 1,5-4% пациентов с черепно-мозговой травмой;
- Вакцинация. Введение живой вакцины при наличии ослабленного иммунитета опасно развитием инфекционного процесса в организме. Проникновение возбудителей происходит через гематоэнцефалический барьер, что приводит к появлению менингоэнцефалита;
- Наличие иммунодефицита;
- Незрелость системы иммунитета.
Менингоэнцефалит: симптомы у взрослых
Клиническая картина состоит из общеинфекционных, менингеальных, очаговых и ликворно-гипертензионных симптомов. Наиболее типичными симптомами являются:
- Повышение температуры тела;
- Общее недомогание;
- Отсутствие аппетита;
- Высыпания на кожных покровах;
- Ликворная гипертензия (сильная головная боль, тошнота, рвота, не приносящая облегчения);
- Расстройство сознания (сонливость возбуждение, нарушение ориентации в месте и пространстве, возможно кома);
- Менингеальный синдром (повышенная чувствительность на свет, звук, прикосновениям, гипертонус задних мышц шеи, мышц-сгибателей конечностей, судороги, сильная головная боль);
- Гемипарезы (неполный паралич);
- Сенсомоторная афазия (утрата речи);
- Гиперкинезы (непроизвольные движения);
- Мозжечковый синдром (расстройство координации движения);
- Вестибулярная атаксия (нарушение походки и координации);
- Когнитивные нарушения (снижение умственной деятельности, памяти);
- Глазодвигательные и зрительные расстройства (при поражениях черепно-мозговых нервов) – двоение, косоглазие, ограничение подвижности и т.д.;
- Перекос лица, опущение век;
- Снижение слуха;
- Нарушения глотания;
- Дизартрия (нарушение речевого аппарата).
Менингоэнцефалит: код по МКБ 10
МКБ-10 представляет собой нормативный документ с общепринятой статистической классификацией медицинских диагнозов, которая используется в здравоохранении.
По международной классификации менингоэнцефалит входит в состав следующих кодов:
- G04.2 — Бактериальный менингоэнцефалит и менингомиелит, не классифицированный в других рубриках;
- G05 — Энцефалит, миелит и энцефаломиелит при болезнях, классифицированных в других рубриках. Включены: менингоэнцефалит и менингомиелит.
Гнойный менингоэнцефалит
Гнойный менингоэнцефалит — это нейроинфекционное заболевание, характеризующееся поражением мозговой ткани и всех оболочек головного мозга (твердой, мягкая и паутинная). Клинически заболевание проявляется интоксикационным, общемозговым и менингеальным синдромами. Диагноз верифицируется в результате проведения:
- тщательного неврологического осмотра;
- МРТ/КТ головного мозга;
- исследования ликвора (люмбальная пункция);
- лабораторной диагностики.
Лечение гнойного менингоэнцефалита базируется на проведении этиотропной (антибиотики, антивирусные, противогрибковые, противопаразитарные фармакологические препараты) в комбинации с патогенетической и симптоматической терапиями.
Инфицирование возможно в следующих случаях:
- Попадания возбудителя в носоглотку воздушно-капельным либо алиментарным путем. Возбудитель проникает в полость черепа через кровь, провоцирует воспалительные изменения поражённых тканей, приводящие к развитию гнойного менингоэнцефалита;
- Укуса насекомого. Трансмиссивный путь (через укус) передачи характерен для ряда вирусных менингоэнцефалитов и энцефалитов (японского комариного энцефалита, клещевого энцефалита, энцефалита Сент-Луис);
- Наличия инфекционных заболеваний в организме. При наличии туберкулёзных, сифилитических очагов, хронического гнойного отита, гнойных процессов челюстно-лицевой области, околоносовых пазух существует большая вероятность распространение бактериальной инфекции гематогенным путем. Вирусный менингоэнцефалит может возникнуть как осложнение отдельных ОРВИ;
- Черепно-мозговой травмы. При открытой травме с нарушением целостности костей черепа инфицирование происходит контактным путём;
- Вакцинации. Введение живой вакцины на фоне ослабленного иммунитета может спровоцировать развитие инфекционного процесса. Поствакцинальное осложнение с проникновением возбудителей через гематоэнцефалический барьер приводит к возникновению менингоэнцефалита.
Не всегда при попадании возбудителя в организм человека развивается заболевание. Причинами, способствующими возникновению болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета.
На сегодняшний день, врачи-неврологи подразделяют менингоэнцефалит на различные типы по нескольким критериям: этиологии, характеру морфологических изменений и типу течения. По этиологии различают следующие виды энцефалита:
- Вирусный — возбудителями могут стать вирусы гриппа, простого герпеса, кори, бешенства, цитомегаловирус, энтеровирусы. Преобладает серозный характер воспалительных изменений;
- Бактериальный – возбудителями могут стать стрепто-, менинго-, пневмококки, клебсиелла, гемофильная палочка. Воспаление имеет гнойный характер воспалительных изменений;
- Протозойный — встречается крайне редко. Инфекционными агентами являются амебы, токсоплазмы и другие простейшие;
- Грибковый – преимущественно наблюдается у иммунокомпрометированных лиц. Может диагностироваться в рамках нейроСПИДа.
Клиническая картина гнойного менингоэнцефалита характеризуется интоксикационным, ликворно-гипертензионным, менингеальным, очаговым синдромами. Типичными признаками инфекции являются:
- повышение температуры тела;
- недомогание;
- отсутствие аппетита;
- усталость;
- вялость;
- апатия;
- головные боли, миалгия, артралгия.
Не исключено появление высыпаний на кожных покровах. Ликворная гипертензия проявляется как интенсивная головная боль, тошнота, не приносящая облегчение рвотой. Быстро нарастающее повышение внутричерепного давления приводит к снижению уровня сознания, вплоть до комы.
Диагностика менингоэнцефалита
Диагностика пациентов начинается со сбора анамнеза жизни и болезни, врач узнает о текущей или недавно перенесенной инфекционной болезни, наличие в анамнезе черепно-мозговых травм, факта вакцинации, укусов насекомых и т. п. Дальнейшие диагностические манипуляции заключаются в следующем:
- Неврологический осмотр. Выявляются менингеальные симптомы, оценивается состояние сознания пациента, очаговый неврологический статус. Полученные данные будут говорить о том, вовлечены ли в патологический процесс оболочки мозга и вещество;
- Лабораторные исследования. Для бактериального менингоэнцефалита будут характерны лейкоцитоз и ускоренная СОЭ. Также для определения возбудителя проводят посев крови на стерильность и ПЦР-анализ;
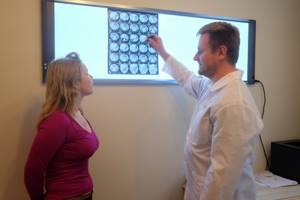
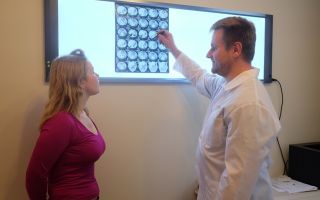
- Компьютерная и магнитно-резонансная томография. Позволяют оценить состояние головного мозга, выявить утолщение и уплотнение церебральных оболочек, изменения мозговых тканей. При наличии паразитов, на снимках будут визуализироваться гетерогенные круглые очаги с кольцевидным усилением по периферии;
- Люмбальная пункция. С её помощью исследуется спинномозговая жидкость, которая при гнойном воспалении будет мутной и иметь осадок в виде хлопьев, при серозном поражении — прозрачная, геморрагическом — с примесью крови;
- Стереотаксическая биопсия головного мозга. Позволяет диагностировать паразитарный менингоэнцефалит, исключить злокачественный процесс.
Лечение менингоэнцефалита в Москве
Терапия в Юсуповской больницы проводится наилучшими специалистами, которые применяют комплексный подход в лечении менингоэнцефалита. Лечение проходит в условиях отделения реанимации или интенсивной терапии и включает в себя этиотропные, патогенетические, а также симптоматические компоненты. Средствами, применяемые врачами Юсуповской больницы являются:
- Антибиотики. Чаще всего назначаются цефалоспорины в сочетании с ампициллином. Коррекция терапии ведется с учетом чувствительности выделенной флоры;
- Противовирусные препараты. Антивирусное лечение комбинируется с введением препаратов интерферона;
- Противогрибковые средства. В основном назначают амфотерицин В и флуконазол. При необходимости используют их сочетание;
- Антипаразитарные препараты. Применяются вместе с противогрибковыми средствами или антибиотиками.
В борьбе с церебральным отёком применяют:
- Мочегонные препараты;
- Глюкокортикостероиды.
- Для поддержания жизнедеятельности нейронов используют нейропротекторы и нейрометаболические препараты.
Симптоматическая терапия включает:
- Сердечно-сосудистые препараты;
- Оксигенотерапия;
- Искусственная вентиляция легких;
- Противосудорожные средства;
- Антипиретики;
- Психотропные препараты.
В Юсуповской больницы помимо лечения заболевания, занимаются реабилитацией пациентов, которая направлена на максимально быстрое восстановление нарушенных нервных функций.
Реабилитационные мероприятия включают в себя:
- Массаж;
- Лечебная физкультура;
- Акупунктура.
Медицинский персонал больницы с удовольствие поможет Вам с решением любых вопросов. На сайте Юсуповской больницы Вы можете ознакомиться с ценами на услуги, а также узнать больше о менингоэнцефалите и отзывах пациентов, прошедших курс терапии.
За свое непродолжительное существование Юсуповская больница может похвастаться отменной репутаций, а также огромным количеством благодарных пациентов. Записаться на прием или консультацию Вы можете по телефону.
Менингоэнцефалит
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса.
При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно.
Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей.
Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе).
Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
- Попадания возбудителя в носоглотку. Происходит воздушно-капельным, алиментарным способами. Проникновение в полость черепа реализуется гематогенным путём, провоцирует воспалительные изменения поражённых тканей, приводящие к развитию менингоэнцефалита.
- Укуса насекомого. Трансмиссивный путь передачи характерен для ряда вирусных менингоэнцефалитов и энцефалитов (японского комариного энцефалита, клещевого энцефалита, энцефалита Сент-Луис). Насекомое является переносчиком возбудителя, который при укусе попадает в кровоток и заносится в церебральные ткани, провоцируя заболевание.
- Наличия инфекции в организме. При существовании туберкулёзных, сифилитических очагов, хронического гнойного отита, гнойных процессов челюстно-лицевой области, околоносовых пазух возможно гематогенное распространение бактериальной инфекции. Вирусный менингоэнцефалит может возникнуть как осложнение отдельных ОРВИ.
- Черепно-мозговой травмы. При открытой травме с нарушением целостности костей черепа инфицирование происходит контактным путём. По различным данным, посттравматический менингоэнцефалит наблюдается у 1,3-3,5% пациентов с ЧМТ.
- Вакцинации. Введение живой вакцины на фоне ослабленного иммунитета осложняется развитием инфекционного процесса. Поствакцинальное осложнение с проникновением возбудителей через гематоэнцефалический барьер приводит к возникновению менингоэнцефалита.
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение.
Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома.
Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики.
Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
- Вирусный. Возбудителями выступают вирусы гриппа, простого герпеса, кори, бешенства, цитомегаловирус, энтеровирусы. Преобладает серозный характер воспалительных изменений.
- Бактериальный. Обусловлен стрепто-, менинго-, пневмококками, клебсиеллой, гемофильной палочкой. Воспаление имеет гнойный характер.
- Протозойный. Встречается крайне редко. Инфекционными агентами являются амебы, токсоплазмы и другие простейшие.
- Грибковый. Наблюдается преимущественно у иммунокомпрометированных лиц. Может диагностироваться в рамках нейроСПИДа.
По типу воспалительного процесса менингоэнцефалит классифицируют на:
- Серозный. Воспаление сопровождается образованием серозного отделяемого. Цереброспинальная жидкость прозрачная, типичен лимфоцитоз.
- Гнойный. В результате воспалительного процесса образуется гной, обуславливающий мутность ликвора. Преобладают лейкоциты.
- Геморрагический. Протекает с нарушением проницаемости стенок мозговых сосудов. В результате в тканях образуются петехиальные кровоизлияния.
По особенностям клинического течения менингоэнцефалит бывает:
- Молниеносный — имеет быстрое развитие в течение нескольких часов. Большинство случаев оканчивается летальным исходом.
- Острый — симптоматика нарастает медленнее, чем при молниеносной форме, в течение 24–48 часов.
- Подострый — заболевание возникает постепенно, симптомы усугубляются на протяжении от нескольких суток до 1 недели.
- Хронический — воспалительный процесс длится несколько месяцев, лет. Возможны периоды ремиссии и обострения. В хроническую форму может трансформироваться острый и подострый менингоэнцефалит.
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах.
В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой.
Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы.
Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения.
При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока.
Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга.
Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
- Неврологический осмотр. Позволяет неврологу выявить менингеальные симптомы, очаговый неврологический дефицит, оценить состояние сознания больного. Полученные данные свидетельствуют о вовлечении в патологический процесс одновременно оболочек и мозгового вещества.
- Лабораторные анализы. Картина выраженных воспалительных изменений в клиническом анализе крови (лейкоцитоз, ускоренная СОЭ) характеризует острый бактериальный менингоэнцефалит. Посев крови на стерильность, ПЦР-диагностика позволяют верифицировать возбудителя.
- КТ, МРТ головного мозга. Определяется утолщение, уплотнение оболочек мозга, диффузные изменения церебральных тканей. Наличие воспалительных очагов визуализируется не всегда. При паразитарной этиологии характерны округлые очаги гетерогенной структуры с кольцевидным усилением по периферии.
- Люмбальную пункцию. Проводится для получения спинномозговой жидкости. При гнойном воспалении жидкость мутная с хлопьевидным осадком, при серозном — прозрачная, при геморрагическом — с элементами крови. С целью выявления возбудителя производится исследование цереброспинальной жидкости под микроскопом, посев на различные питательные среды, ПЦР-диагностика.
- Стереотаксическую биопсию головного мозга. Необходима в сложных диагностических случаях, позволяет диагностировать менингоэнцефалит паразитарной этиологии, исключить опухолевый процесс.
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов.
Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
- Антибиотиками. Наиболее часто применяются цефалоспорины, их комбинация с ампициллином. В последующем назначения корректируются в соответствии с результатами определения чувствительности выделенной флоры.
- Противовирусными фармпрепаратами. В случае герпетической этиологии назначается ганцикловир, арбовирусной — рибавирин. Антивирусная терапия сочетается с введением препаратов интерферона.
- Противогрибковыми средствами. Наиболее эффективны амфотерицин В, флуконазол. В тяжёлых случаях используется их комбинация.
- Антипаразитарными препаратами. Противопаразитарные фармпрепараты применяются в сочетании с противогрибковыми средствами или антибиотиками.
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами.
Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты.
В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит.
У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Менингоэнцефалит
Термин «менингоэнцефалит» включает две нозологические формы «энцефалит» и «менингит». Определение описывает морфологические изменения, возникающие на фоне патологии – повреждение белого вещества и мозговых оболочек.
Патология характеризуется высокой летальностью, инвалидностью, большим количеством нарушений. Диагностика симптомов заболевания вначале развития предотвратить опасные последствия, устранить поражение функциональных центров. Эффективность лечения зависит от причины, возбудителя, распространенности воспалительного очага.
Первоначальные признаки патологии – неврологические расстройства. Неврологи проводят дифференциальную диагностику, позволяющую заподозрить менингоэнцефалит, своевременно назначить методы нейровизуализации (МРТ головного мозга и КТ).
Менингоэнцефалит – что это такое
Существуют врожденные и приобретенные формы. Менингоэнцефалит у детей возникает при внутриутробной инфекции (цитомегаловирусной, хламидиозной, менингококковой). Сразу после рождения выявить нозологию сложно, так как ребенок не может рассказать об ощущениях.
На первом месяце жизни появляются первые признаки. Только острая разновидность сопровождается множественными изменениями, которые нередко приводят к летальному исходу. Заподозрить воспаления мозга и оболочек вначале развития помогает анализ спинномозговой жидкости.
Процедура инвазивна, назначается по строгим показаниям. Безвредность МРТ при менингоэнцефалите позволяет назначать обследование новорожденным, грудничкам. Дороговизна оборудования исключает возможность установки аппаратов повсеместно.
Основные причины смертности от воспалительных процессов мягкой оболочки, мозговой паренхимы:
- Внутримозговые отеки;
- Инфекционный шок;
- Церебральная гипертензия;
- Почечная недостаточность.
Последствия заболевания при подострой и хронической форме развиваются несколько лет.
МРТ менингоэнцефалит
Код менингоэнцефалита по МКБ 10
Международная классификация десятого пересмотра выделяет следующие разновидности воспаления мозга с кодом «G04»:
- Менингомиелит;
- Менингоэнцефалит;
- Миелит восходящий острый.
Категория исключает склероз рассеянный («G95»), токсическую, алкогольную энцефалопатию «G31.2», «G92».
Классификация менингоэцефалита по течению:
- Хронический – длительное развитие с медленным нарастанием симптомов;
- Подострый – стертые признаки нозологии нарастают за два-три года;
- Острый – быстрое нарастание проявлений помогает ранней диагностике;
- Молниеносный – скоростное церебральное повреждение обуславливает летальный исход.
Сложности верификации патологии затрудняются разнообразием этиологических факторов.
Причины возникновения менингоэнцефалита
Вирусные формы провоцируют хронические и подострые разновидности. Острое течение прослеживается у людей с иммунодефицитов. Патогенные бактерии быстро разрушают паутинную, субарахноидальную оболочки, паренхиму мозга. Паразитарные (амебная) виды медленно прогрессируют.
Особенности гриппозного геморрагического менингоэнцефалита
Нозология является последствием гриппа. Острая респираторная вирусная инфекция провоцирует подъем температуры, увеличение глоточных миндалин. Длительное сохранение инфекции обуславливает эпилептические судороги.
Лихорадка усиливает разрушение мозга, но противовирусного лечения не разработано. Вакцинация, укрепление иммунитета – основные мероприятия противодействующие распространению гриппозной геморрагической инфекции.
Принципы диагностики вирусных менингоэнцефалитов:
- Отсутствие бактерий в препаратах мозга при окрашивании по Грамму;
- Плеоцитоз спинномозговой жидкости;
- Выявление энтеровирусов, арбовирусов, герпесвирусов способом полимеразной цепной реакции (ПЦР).
Тяжелые случаи со смертельным исходом вызывают энтеровирусы. Выявлено свыше серотипов возбудителей, обуславливающих разнообразие клинических проявлений болезни. Энтеровирусная нейроинфекция часто приводит к летальному исходу, инвалидностью.
После укуса клещей, насекомых, москитов воспалительный процесс церебральных тканей обуславливают арбовирусы, если переносчик был заражен микробами. Кроме человека данные возбудители инфицируют лошадей, собак, которые также могут быть источником инфицирования человека.
Распространенные энцефалиты, провоцируемые арбовирусами:
- Лихорадка западного Нила;
- Энцефалит Сент-Луис;
- Калифорнийская форма.
Распространенность заболеваний за последние годы возрастает.
Симптомы герпетического энцефалита
Активизация герпетической нейроинфекции является причиной смертности примерно у семидесяти процентов взрослых и детей. Отсутствие противогерпетической терапии исключает возможность эффективного излечения. Только сильный иммунитет способен справиться с герпесвирусом. Слабый организм беременной женщины при наличии инфекции становится источником заражения плода внутриутробно.
Вирус простого герпеса второго типа (ВПГ-2) становится источником легкой транзиторной разновидности нейроинфекции. Активируется менингоэнцефалит у подростков с активной сексуальной жизнью.
У новорожденных детей вирус простого герпеса первого или второго типа входит в состав ассоциированных инфекций. Генерализованное заболевание с поражением многих органов вызывает ВПГ у пациентов с иммунодефицитами, в том числе СПИДом. Отсутствие фармацевтических препаратов провоцирует гибель 2/3 грудничков.
Первые признаки герпесвирусной нейроинфекции:
- Высокая лихорадка;
- Сильная головная боль;
- Расстройства поведенческих реакций;
- Общемозговые симптомы.
Шансы на выживание повышает препарат виролекс (ацикловир). При тяжелом течении средство малоэффективно.
Редкие формы вирусного энцефалита
Поражение ЦНС обуславливает вирус ветряной оспы, возникающий после перенесенного заболевания. Нозология имеет симптомы:
- Атаксия мозжечковая – дискоординация мышечной активности, шаткая походка;
- Острый энцефалит.
Острое проявление возникает редко. Для вируса ветряной оспы характерно хроническое течение с циклами ремиссий и обострений, так как возбудитель сохраняется в нервных ганглиях. Повторная активизация ветряной оспы возможна при снижении иммунитета.
Редкие виды вирусного менингоэнцефалита:
- Цитомегаловирусный – разрушает церебральные ткани только при иммунодефицитах;
- Паротитный – обусловлен вирусом паротита. Характеризуется легким течением, но вызывает воспаление слухового нерва.
Отсутствие полноценной диагностики исключает возможности раннего выявления нейроинфекции.
Клиника бактериального менингоэнцефалита
Патогенные бактерии попадают внутрь мозга через кровь, лимфатическую жидкость. Проникновение микроорганизмов из первичного очага внутренних органов опасно устойчивостью агентов к антибиотикам, применявшимся для устранение заболевания.
Виды бактериальных менингоэнцефалитов:
- Бруцеллезный;
- Токсоплазмозный;
- Сифилитический;
- Туберкулезный;
- Менингококковый.
Признаки определяются видом этиологического фактора. Поражение церебральных тканей появляется на фоне первичной инфекции внутренних органов. Врожденные виды возникают за счет попадания микроорганизмов в организм плода во время родов.
Туберкулезный энцефалит формируется у людей с наличием первичного туберкулеза разной локализации. Пик инфицированности приходится на весенне-осенний период, когда снижена активность иммунитета. Специфических проявлений нозология не имеет. Диагностируется лабораторными, клинико-инструментальными способами.
Микобактериальная инфекция лечится сложно. Из бактериальных видов нозология является самой опасной. Основные клинические признаки патологии:
- Нарушение концентрации внимания;
- Сильная головная боль;
- Общемозговые расстройства;
- Светобоязнь;
- Вегетативные проявления;
- Неврологические расстройства;
- Гидроцефалия.
Острые проявления болезни характеризуются повышением температуры до тридцати девяти градусов. Клинические проявления заболевания сопровождаются повышенной температурой, суставными болями, расстройством сна, аномальными менингеальными признаками, повышенной температурой.
Средняя длительность болезни – около десяти дней. Сопутствующие признаки нозологии – отсутствие аппетита, избыточная потливость, мозжечковые расстройства, нарушения подвижности, положительная проба Реберга.
(человек не может дотронуться до кончика носа указательным пальцем руки).
Температурная кривая на фоне воспалительных изменений церебральной паренхимы, мозговых оболочек имеет специфическое течение. Вначале лихорадка увеличивается до 39 градусов.
Через 5-7 дней лихорадка спадает до субфебрильных значений (38,5 градусов). Повторная волна наблюдается на десятый день.
Появляется очаговая неврологическая симптоматика с невритами, радикулитами, изменением деятельности сердца, легочной системы, головокружением, судорогами, парестезиями (отсутствие чувствительности).
Бруцеллезный вид провоцирует пирамидальную симптоматику с парезами, параличами, мышечными судорогами.
Характеристика паразитарного менингоэнгоэнцефалита
Амебы встречаются у детей младшего возраста, новорожденных. Паразиты вызывают воспаление мозга с высоким уровнем смертности.
Проникают возбудители через верхние дыхательные пути. Источником заражения являются водоемы, вода из-под крана, загрязненные овощи, фрукты.
Клинические проявления амебного энцефалита, менингита:
- Гранулематозное воспаление белого вещества формируется несколько месяцев. Повреждение оболочек по клинике напоминает объемное внутримозговое образование формированием нескольких центров активности – судороги, расстройства личности, параличи, парезы;
- Острая разновидность – продолжительность две недели. Начинается молниеносно, сопровождается тошнотой, головными болями, значительным повышением температуры. Множественные очаги обуславливает летальный исход у грудничков, детей.
Раннее обнаружение, грамотная терапия лекарственными средствами исключает опасность серьезных осложнений.
Характеристики аутоиммунного энцефалита
Образование антител к мозговым тканям обуславливает демиелинизацию. Процесс длительный, но является прогрессирующим. Энцефаломиелит Расмуссена – это типичное проявление аутоиммунного поражения церебральной паренхимы. В зависимости от особенностей развития процесса длительность от пяти до пятнадцати лет. В большинстве случаев пик клиники приходится на шесть лет.
Нозология тщательно исследована учеными. Причины возникновения установить не удалось, но выявлено звено, к которому образуются иммуноглобулины. Наличие NMDA-рецепторов – это слабый участок, подвергающийся разрушению со стороны иммунной системы.
Существуют практические исследования, показывающие неспецифичность антитетел к глутаматным рецепторам для энцефаломиелита Расмуссена. Выявлены другие противовоспалительные цитокины, образующиеся при нозологии.
Менингоэнцефалит новорожденных детей
Самым частым возбудителем являются вирусы. Внутриутробное заражение малыша происходит от матери, болеющей железистой лихорадкой, корью, краснухой, герпетической инфекцией, паротитом.
Самые частые симптомы – очаговые расстройства, гиперкинезы, гидроцефалия. Неспецифические проявления менингоэнцефалита у новорожденных детей:
- Подергивания глаз;
- Затруднения питания от груди;
- Сильная лихорадка;
- Интоксикационный синдром;
- Рвотный рефлекс;
- Диарея;
- Косоглазие;
- Ускорение частоты сокращений сердца (тахикардия);
- Мышечные подергивания.
Неврологи определяют неврологические расстройства в виде симптома Кернига (невозможности приведения головы к груди из-за ригидности затылочных мышц). Спинномозговая жидкость содержит повышенное количество лимфоцитов, белка.
Проявления менингоэнцефалита взрослых
Различная симптоматика заболевания у взрослого человека обусловлена разными возбудителями, особенности течения. Инкубационный период заболевания продолжается несколько недель.
Симптомы клинической стадии:
- Мышечный застой;
- Снижение аппетита;
- Постоянная усталость;
- Головные боли без эффективности от обезболивающих средств.
Воспалительные изменения мозговых оболочек приводят к менингеальныму синдрому с особыми проявлениями:
- Тошнота;
- Речевые расстройства;
- Перебои деятельности сердца;
- Нарушения дыхательной активности.
Возникновение описанных проявлений приводит к летальному исходу. Прогрессирование отдельных признаков становится причиной инвалидности.
Последствия перенесенного менингоэнцефалита
Кроме высокой смертности заболевание характеризуется опасными состояниями, приводящими к инвалидности. Тяжелые последствия воспаления белого вещества и мозговых оболочек:
- Параличи конечностей;
- Эпилептические припадки;
- Задержка умственного развития у детей;
- Гидроцефалия;
- Психозы;
- Галлюцинозы.
Состояния необратимы. Ранняя верификация, грамотная терапия предотвращает негативные последствия при бактериальных видах энцефалита и менингита. При остальных формах нозологии прогноз является неблагоприятным.
Диагностика воспаления мозга и мягких оболочек
Самый точный лабораторный способ верификации нозологии вначале развития – анализ спинномозговой жидкости. Мутность ликвора, омывающего головной и спинной мозг, свидетельствует о наличии инфекции. Определение дополнительных примесей, скоплений лейкоцитов и лимфоцитов показывает бактериальную инфекцию. При патологии возникает увеличение содержание глюкозы, белка.
Клинико-инструментальные методы обследования церебральной паренхимы – рентгенография, КТ, МРТ, электроэнцефалография (ЭЭГ). Нейровизуализация определяет распространение воспаления, глубину поражения, сопутствующую патологию.