Перед тем как рассматривать варианты лечения бульбита желудка, необходимо понять, что это такое, и каковы его разновидности и стадии развития.
Характеристика и причины болезни
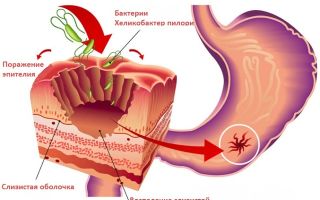
Необходимо помнить, что бульбит желудка – это не совсем корректное название заболевания, при котором воспаляется слизистая оболочка так называемой луковицы двенадцатиперстной кишки. Луковица представляет собой самый первый отдел двенадцатиперстной кишки. Он соединен с желудком и имеет несколько выпуклую форму, напоминающую луковицу. Эту часть двенадцатиперстной кишки называют бульбусом, что и послужило основой для названия болезни – «бульбит». Описываемое заболевание – это частный случай дуоденита, то есть, воспаления слизистой двенадцатиперстной кишки, сопровождаемого воспалительно-дистрофическими изменениями.
Для понимания того, что такое бульбит желудка, необходимо знать причины возникновения данного заболевания. Одной из основных причин развития подобной болезни является нарушение нейрогуморальной иннервации луковицы, её структурных особенностей.
Пища, которая, попадая из желудка, должна продвигаться далее по кишечнику, застаивается в этом отделе двенадцатиперстной кишки или с рефлюксом забрасывается в пилорический отдел желудка.
Это происходит по ряду причин, обусловленных следующими факторами:
- генетические особенности организма, благодаря которым луковица расположена несколько выше обычного, за счет чего может происходить застой пищи;
- чрезмерная подвижность двенадцатиперстной кишки;
- гастрит с повышенной кислотностью, при котором часть желудочного сока попадает в луковицу, в результате чего возникает ожог слизистой и развивается воспаление;
- наличие паразитов и простейших, например, глисты и лямблии, в желудочно-кишечном тракте, за счет жизнедеятельности которых происходит воспалительный процесс на слизистой;
- травмирующие ЖКТ факторы, например, бесконтрольный прием препаратов, отравление химическими веществами, злоупотребление спиртными напитками, раздражающими слизистую двенадцатиперстной кишки;
- нарушения микрофлоры ЖКТ, в том числе, чрезмерное размножение Helicobacter pilory, которое приводит к изменению уровня кислотности желудочного сока, в результате чего происходит раздражение, а далее – дегенеративные изменения слизистой;
- наследственная предрасположенность.
Заболевание имеет две стадии протекания – острую и хроническую. Хронический бульбит – это закономерный процесс распространения гастрита, ассоциированного с Helicobacter pilory.
Он чаще всего развивается при не своевременно начатом лечении гастрита. На фоне процесса, при котором развивается поверхностный гастрит, бульбит может стать одним из осложнений.
Хронический бульбит, в свою очередь, может стать причиной развития таких осложнений как:
- эрозии и язвы на слизистой, образующиеся в результате ее хеликобактерного воспаления, что свойственно для эрозивного бульбита желудка;
- полипы и кисты, возникающие в местах очагов воспаления при атрофически-деструктивном воспалительном процессе.
Важно! Необходимо помнить о том, что при игнорировании симптомов и отсутствии адекватного и своевременного лечения такого заболевания, как бульбит, он может стать фоном для онкопроцессов, которые способны прогрессировать в атрофически и деструктивно измененной слизистой бульбуса.
Разновидности и симптоматика заболевания
Лечение бульбита во многом зависит от его принадлежности к той или иной разновидности, что, в основном, определяет и его симптоматику.
В большинстве случаев бульбит возникает в результате того, что поверхностный гастрит не диагностируется и не лечится вовремя. Сначала образуется поверхностный бульбит, или, как его называют, бульбит 1 степени активности. При отсутствии надлежащего лечения поверхностный бульбит продолжает прогрессировать в более тяжелые формы заболевания.
Данная разновидность заболевания имеет следующую симптоматику:
- боли спазмирующего характера;
- тошнота;
- рвота;
- присутствие желчи в рвотных массах;
- горький вкус во рту.
Данная симптоматика свойственна и панкреатиту, что значительным образом усложняет диагностику острой формы болезни.
Хроническая форма данного заболевания характеризуется периодами обострений и ремиссий. Обострения, как правило, имеют сезонный характер. Хронический бульбит проявляет себя как выраженный бульбит в период обострения, то есть, именно в этот период симптомы и признаки воспаления самые интенсивные. В период ремиссии они затухают.
Симптоматика, характерная для обострения, проявляется следующим образом:
- ноющая боль, локализирующаяся в пилородуоденальной области, появляющаяся спустя, примерно, два часа после еды и затихающая после приема пищи и антацидов;
- легкая тошнота, возникающая на фоне дискинезии двенадцатиперстной кишки;
- боль в правом подреберье, а также в области пупка, что происходит в результате развития дискинезии желчевыводящих путей (данный симптом характерен для бульбита дистального отдела луковицы);
- тяжесть после еды;
- боль распирающего характера (подобный симптом типичен для гастритоподобного бульбуса).
Перечисленные выше симптомы, разумеется, типичны и для многих других заболеваний желудочно-кишечного тракта. Проанализировать все симптомы и проявления, а также поставить адекватный диагноз способен лишь квалифицированный специалист.
Разновидности хронического бульбита
Поверхностный бульбит желудка, эндоскопическая картина которого свойственна катаральному бульбиту желудка, характеризуется лишь незначительным воспалением слизистой луковицы.
Эрозивный бульбит желудка, для которого характерны очаговые эрозивные поражения слизистой, клинически проявляет себя как острый эрозивный бульбит и имеет следующие проявления:
- «голодные боли», возникающие при длительных перерывах в еде;
- кровоточивость эрозий;
- рвота с кровавыми примесями.
Острый эрозивный бульбит иногда ошибочно называют бульбит эритематозный. Связано это, по всей видимости, с большим количеством эрозий на слизистой бульбуса. При эритематозном бульбите слизистая желудка покрывается овальными красными пятнами, что развивается при отсутствии лечения эрозивного бульбита.
Диагноз очагового бульбита сомнителен, так как очаги воспаления быстро приобретают сливной характер, хотя эндоскопическая картина возможна и в таком варианте на начальных стадиях такой болезни, как очаговый бульбит желудка. На первых стадиях развития этой болезни симптомы слабо выражены. Характерна вегетативная дисфункция, проявляющаяся как:
- слабость;
- потливость;
- дрожание рук;
- сердцебиение;
- внезапное чувство голода.
Подобная симптоматика чаще наблюдается у лиц молодого возраста, однако, возможна и в более старших возрастных группах.
Терапевтические методы
Лечение бульбита во многом зависит от его формы, стадии протекания и разновидности.
То, как лечить тот или иной случай заболевания, зависит от лечащего врача, который решает, что назначить при данном виде бульбита, учитывая особенности протекания заболевания, возможные сопутствующие болезни, индивидуальные особенности пациента. Данные решения принимаются на основе результатов лабораторных анализов, аппаратной диагностики и прочих методов исследования.
Медикаментозное лечение
Лекарства, применяемые при данном заболевании, направлены на решение целого ряда задач.
- Борьба с бактериальной инфекцией. Для решения данной проблемой применяют антибактериальную трех- и четырехступенчатую терапию по эрадикационным схемам с применением таких антибиотиков, как Кларитромицин, Амоксициллин или Метронидазол + ИПП (для трехступенчатой схемы). При проведении четырехступенчатой схемы к перечисленным лекарствам добавляется Де-Нол, а Кларитромицин меняется на Тетрациклин.
- Снижение уровня кислотности желудочного сока. Для этого прописывают антисекреторные препараты – ИПП, в число которых входят Омепразол, Лосек, Нексиум, Рабепразол. В схеме лечения также присутствуют антациды, а именно, Альмагель-Нео, Фосфалюгель, Гастерин-гель. В числе применяемых М–холинолитиков – Бускопан, Риабал, среди Н-холинолитиков – Фамотидин, Квамател.
- Устранение болей и спазмов, для чего принимаются спазмолитики – Но-шпа, Дротаверин.
- Нормализация двигательной деятельности, с целью чего прописывают Итоприд, Мотилиум, Церукал.
- В отдельных случаях – избавление от глистов и простейших за счет применения Пирантела.
- Повышение иммунитета, для чего применяют витамины, пробиотики, например, Лактиале, Пробиолог-форте.
Необходимо помнить, что бульбит желудка – это такое заболевание, которое может возникнуть снова после вполне успешного лечения, в случае если пациент позволит себе нарушения режима питания и возврат к пагубным привычкам.
Народные методы лечения
Лечение бульбита в домашних условиях возможно, если сочетать этот вид лечения со всеми предписаниями лечащего врача. В качестве вспомогательных домашних средств самыми эффективными считаются следующие:
- отвары коры дуба, зверобоя, ромашки;
- смеси меда и сока подорожника;
- прием настоя прополиса на спирту.
Перечисленные выше рецепты не могут являться основой терапии, однако способны ускорить выздоровление.
Только врач назначит вам адекватный курс лечения, используя все методы для скорейшего выздоровления. Эффективность лечения зависит от скрупулезного выполнения врачебных назначений и ведения здорового образа жизни в дальнейшем.
Бульбит желудка: разновидности и симптоматика заболевания, методы лечения Ссылка на основную публикацию
Источник: https://GastroDok.com/bolezni-zheludka/bulbit-zheludka-simptomy-lechenie.html
Что такое бульбит — описание, признаки и симптомы, лечение
Бульбит – заболевание, характеризующееся воспалительными процессами в бульбарном отделе двенадцатиперстной кишки, в ее луковице. Зачастую бульбиту сопутствует гастрит – воспаление слизистых оболочек желудка. О симптомах, причинах, методах лечения и профилактических мерах поговорим в статье.
Что такое бульбит
Симптомы
Бульбит характеризуется разной симптоматикой в зависимости от формы и разновидности заболевания. Симптомы могут быть малозаметными и характерными для целого спектра болезней ЖКТ (гастрита, дуоденита или язвы), а могут быть неспецифическими. К основным симптомам относят:
- болевой синдром разной степени выраженности (от слабого до сильного) и характера (ноющая, распирающая, приступообразная) в области эпигастрия и левее;
- приступы тошноты;
- горький привкус во рту, отрыжка и изжога;
- иногда рвота, приносящая облегчение;
- вздутие в животе, расстройство стула (как понос, так и запор);
- чувство голода после приема пищи, «голодные» боли ночью и во время длительных перерывов между едой;
- общая слабость и головная боль в период обострения, повышение температуры тела.
Симптомы бульбита
Причины заболевания
К фактором и причинам возникновения относятся:
- хеликобактерная инфекция и гастрит;
- чрезмерный прием лекарственных препаратов, вызывающий раздражение желудка и двенадцатиперстной кишки;
- злоупотребление алкоголем и курение;
- затяжные стрессы и депрессия;
- неправильное питание (употребление слишком горячей пищи, острого, жареного и копченого, переедания и длительное голодание);
- глистная инвазия (заражение лямблиями, гельминтами) или болезнь Крона;
- врожденная патология строения двенадцатиперстной кишки.
Причины возникновения бульбита
Разновидности
В зависимости от характера течения бульбита выделяют острую и хроническую формы. При острой форме симптомы обостряются, возникают резко и внезапно. Хроническая форма характеризуется периодическими приступами менее выраженной природы. По результатам исследований выделяется несколько видов бульбита.
| Катаральный | Наиболее распространенный вид бульбита с хорошим прогнозом при своевременном и правильном лечении. При диагностике характеризуется отеком слизистой луковицы двенадцатиперстной кишки. Больной жалуется на ноющую, распирающую боль, которая иногда может отдавать в область правого подреберья. Может наблюдаться тошнота без рвоты. Боль обычно появляется после еды |
| Очаговый | Чаще всего проявляется в детстве и имеет наследственный характер. Характеризуется тяжелой формой течения. Симптомы схожи с симптомами язвенной болезни. При диагностике луковицы наблюдается очаговое поражение целых участков слизистой |
| Фолликулярный | Возникает как следствие чрезмерной работы лимфоидной ткани. При диагностике на луковице наблюдается наличие мелких узелковых образований – лимфатических фолликулов. Болезнь может развиться как из-за снижения иммунитета, так и из-за глистной инвазии (лямблии, гельминты). У детей может возникнуть в результате недолеченного гастрита |
| Эрозивный | Для эрозивного бульбита характерно появление изъязвлений и эрозий на внутренних стенках луковицы, что ведет к глубокому поражению ее тканей. Возникает вследствие хеликобактерной инфекции. Характеризуется изжогой, горечью во рту, болезненностью при пальпации. При тяжелой форме в каловых и рвотных массах возможны примеси крови |
Видео — Геморрагический эрозивный гастрит + эрозивный бульбит изнутри
Диагностика
При диагностике заболевания проводится ряд мероприятий. При первичном осмотре выявляются выраженные признаки бульбита и их интенсивность, такие как болезненность при пальпации. Язык пациента обложен белым или желтоватым налетом. Для выявления степени поражения используются:
- ФГДС (фиброгастродуоденоскопия) – метод исследования, позволяющий провести визуальный осмотр органов ЖКТ с помощью камеры, закрепленной на конце эндоскопа. При проведении возможен забор тканей (биопсия) для гистологического и бактериологического анализа тканей;
- УЗИ брюшной полости и рентгенография;
- анализ крови;
- уреазный тест дыхания – методика, при которой выдыхаемый пациентом воздух исследуется на наличие хеликобактер.
Проведение ФГДС
Лечение
В зависимости от степени тяжести заболевания имеется несколько способов его лечения: от соблюдения лечебной диеты до хирургического вмешательства. Консервативное (нехирургическое) лечение назначает гастроэнтеролог по результатам обследования. В случае возникновения осложнений решение об операции принимает хирург.
Основа медикаментозного лечения – устранение первопричины воспаления. Если таким возбудителем является хеликобактер, назначаются антихеликобактерные антибиотики. Если причина заболевания – глисты, назначаются противоглистные препараты. При болезни Крона могут быть назначены гормоны, при фолликулярной форме бульбита – иммуномодуляторы (для регулирования иммунитета).
Для восстановления эрозивных повреждений слизистой оболочки желудка и бульбарного отдела двенадцатиперстной кишки, назначаются заживляющие средства.
В остальном, терапия носит симптоматический характер: снять болевой синдром помогут болеутоляющие средства (Но-Шпа, Папаверин), компенсировать ферментную недостаточность – ферментные препараты (Креон, Мезим).
Если обострение болезни вызвало нервное перенапряжение, в составе комплексной терапии назначаются успокоительные препараты или антидепрессанты.
Препарат Креон
Для купирования симптомов возможно проведение физиотерапевтического лечения (магнитотерапии, электрофореза).
Вне фазы обострения больным положено санаторно-курортное лечение с употреблением минеральных природных вод и фитотерапия.
Хирургическое лечение проводится в крайнем случае при образовании изъязвлений на слизистых органов желудочно-кишечного тракта, а также в случае открытия кровотечений.
Народные методы лечения
Применение народных методов лечения возможно только по согласованию с лечащим врачом и в составе комплексной терапии. Для снятия воспалительных процессов эффективны следующие отвары и настойки:
- Смесь из ложки аптечной ромашки смешать с ложкой исландского мха и залить 400 мл кипятка, после чего оставить настаиваться в течение часа. Употреблять полстакана 3 раза в день до еды.
- Смесь из равных частей зверобоя, ромашки, корня солодки и алтея, залитую 400 мл кипятка и помещенную в затемненное место на 12 часов, принимать в течение всего дня.
- Ложку коры дубы заварить в 300 мл кипятка и настоять 2 часа. Полстакана отвара принимать до еды.
- Настойка из прополиса. Для ее изготовления понадобится 60 граммов прополиса и 1 стакан спирта. Нужно перемешать ингредиенты и убрать смесь на 2 недели в темное прохладное место. Настойку принимать перед приемом пищи в разведенном виде (5 мл на полстакана воды).
Народные методы лечения помогают в лечении бульбита
Если бульбит вызван наличием глистов, показаны следующие растительные средства:
- гвоздика;
- горькая полынь;
- березовые листья.
Противопоказаниями к применению народных методов могут быть аллергические реакции на вышеупомянутые травы и растения. В случае развития аллергии, употребление отваров и настоек следует немедленно прекратить.
Диета при бульбите
Наиболее важным аспектом лечения бульбита является соблюдение лечебной диеты и режима питания. Больному следует полностью отказаться от употребления следующих продуктов:
- жирное и соленое;
- острое и пряное;
- продукты, в состав которых входит грубая клетчатка;
- крепкий черный кофе и чай;
- алкоголь и сигареты;
- сладкие газированные напитки;
- слишком горячие или холодные блюда;
- соления и консервы.
Примерное меню
Диета подразумевает частое и дробное питание (от 5 раз в день), продукты должны быть легко усваиваемыми. В первые дни обострения заболевания возможно употребление только жидкой пищи. Потребление поваренной соли ограничивают до 5 граммов в сутки, а сахара – до 50. В рекомендованный список продуктов входят:
- овощные супы на постных бульонах;
- тушеные и вареные овощи;
- нежирная рыба и мясо;
- кисели и компоты;
- перемолотая и пюреобразная пища;
- разваренные каши.
В дальнейшем в рацион можно добавлять вчерашний белый хлеб, нежирные молочные продукты, макароны, некрепкий чай. Диеты необходимо придерживаться на протяжении 3-5 месяцев до полного восстановления.
Как правильно питаться при бульбите
Прогнозы и профилактика
В случае если больной вовремя обращается к врачу, не занимается самолечением и соблюдает все рекомендации, прогноз заболевания является благоприятным. К профилактическим мероприятиям, способствующим предотвращению бульбита, относятся:
- соблюдение диеты на постоянной основе;
- отказ от употребления алкоголя и курения;
- сокращение стресса;
- своевременное лечение заболеваний органов ЖКТ (гастрита и др.);
- регулярное посещение профилактических осмотров у гастроэнтеролога.
Источник: https://stomach-info.ru/drugoe/drugie-bolezni/chto-takoe-bulbit.html
Причины и эффективные методы лечения бульбита
Дуоденит, или воспалительное поражение двенадцатиперстной кишки, по статистике, обнаруживается у 20% пациентов взрослого возраста – даже если они не предъявляют жалоб или относят возникновение тошноты, ухудшения аппетита и дискомфорта в животе на счет гастрита либо иной патологии ЖКТ. У заболевания есть подвиды, и в публикации мы разберем причины развития и симптомы бульбита, а также вопросы касательно терапии.
Воспалительные процессы в области двенадцатиперстной кишки идентифицируют как дуодениты. Их возникновение связывают с разными факторами, то есть считают полиэтиологическим; заболевание можно выявить и у детей, и у взрослых пациентов.
О бульбите говорят, если поражается луковица, или ампула двенадцатиперстной кишки. Анатомически ее расположение соответствует начальному отделу органа – рядом с желудком.
Она образует так называемый верхний изгиб и является частой зоной локализации воспалительных очагов и дефектов слизистой оболочки – эрозий и язв.
При этом стоит знать, что термин «бульбит желудка» является некорректным, так как название воспалительного процесса формируется с учетом анатомического расположения затронутого участка и при повреждении упомянутого органа используется понятие «гастрит».
Причины
Развитие такого неблагоприятного процесса, как бульбит, может быть связано с влиянием провоцирующих и фоновых факторов:
- Неправильное питание.
- Употребление алкоголя, курение.
- Нервно-психические факторы.
- Травмы слизистой оболочки.
- Использование противовоспалительных препаратов, глюкокортикостероидов.
- Нарушение продукции соляной кислоты.
- Инфекция Helicobacter pylori.
- Иммунные, эндокринные дисфункции.
- Заболевания гепатобилиарной системы.
- Пищевая аллергия.
- Патологии почек.
- Хронический панкреатит, гастрит.
- Недостаточность функции кровообращения.
- Наследственная предрасположенность.
Чаще всего встречается сочетание гастрита и дуоденита – причем типа B, то есть бактериального воспаления, связанного с инфекцией Helicobacter pylori. Эти патологии имеют связь с нарушениями функции поджелудочной железы, поэтому у многих пациентов выявляется также хронический панкреатит, прогрессирующий по мере ухудшения состояния, обусловленного бульбитом.
Классификация
Бульбит можно разделить как:
Во втором случае в течении болезни выделяют периоды, или стадии:
- Обострения, или рецидива.
- Стихания проявлений, или ремиссии.
В зависимости от того, насколько ярко проявляются симптомы, отмечают бульбит 1 степени (легкий), а также 2 или 3 (с осложнениями). Кроме того, патологию классифицируют по типу изменения ткани:
- поверхностное воспаление;
- эрозии;
- атрофия.
Если бульбит сочетается с поражением других анатомических отделов двенадцатиперстной кишки, говорят о тотальном воспалении, а противном случае речь идет об ограниченном очаге повреждения.
Симптомы
Поражение начального отдела кишечника часто сочетается с неблагоприятными процессами в желудке; во многих случаях клиническая картина бульбита протекает совместно с явлениями гастрита, а также ряда сопутствующих патологий – панкреатита, эзофагита, изменений со стороны гепатобилиарной системы.
Острая форма
Чаще всего комбинируется с поражением желудка. Может возникать на фоне кишечных инфекций и интоксикаций, затрагивающих ЖКТ. Характеризуется проявлениями:
- Боль в эпигастральной области.
- Тошнота, рвота.
- Общая слабость, лихорадка.
- Вздутие живота, метеоризм.
Часто присоединяется расстройство стула – как правило, по типу диареи.
Если наблюдается гнойная форма воспаления, есть риск распространения инфекции на брюшную полость и генерализации процесса вплоть до сепсиса.
Однако такие случаи – редкость, гораздо чаще врачи диагностируют поверхностный, или катаральный (с отеком и покраснением слизистой оболочки) вариант, при котором выздоровление вполне вероятно.
Хроническая форма
Отличается типичной симптоматикой:
- тяжесть и распирание в эпигастрии;
- боль в животе разной степени интенсивности, обычно ноющая или схваткообразная;
- тошнота, плохой аппетит;
- реже – слюнотечение.
В фазе обострения вероятна также общая слабость, лихорадка с невысоким подъемом температуры тела (субфебрильная), головная боль, повышенная утомляемость. Между приемами пищи возможны приступы дрожи и потливости.
Характерный признак – появление боли в животе спустя 1-2 часа после приема пищи. Дискомфорт бывает чрезвычайно интенсивным, с иррадиацией (отдачей) в подреберье слева или справа, поясницу.
Выраженный бульбит может сопровождаться забросом дуоденального содержимого в полость желудка. В результате возникает отрыжка с горьким привкусом, рвота с желчью, в некоторых случаях – изжога.
Язвенная болезнь
Патология, при развитии которой наблюдается формирование глубоких, нередко обильно кровоточащих дефектов в зоне слизистой оболочки желудка и/или двенадцатиперстной кишки.
Она протекает вместе с воспалением, то есть в сочетании с дуоденитом, но ее следует отличать от понятия «язвенный бульбит», иногда ошибочно применяющегося при возникновении эрозий – поверхностных повреждений, заживающих без образования рубца из соединительной ткани.
При язвенной болезни доминирующим симптомом является боль. Она возникает:
- Через 30-60 минут после еды.
- Спустя 1-1,5 часа с момента приема пищи.
- На голодный желудок.
Характер и время возникновения боли зависит от анатомической локализации дефекта. Сопутствующие симптомы – рвота, изжога и отрыжка; примечательно, что не всегда снижается аппетит.
Диагностика
На основании только оценки симптоматики подтвердить наличие бульбита у пациента нельзя. Кроме того, имеет значение характер изменений слизистой – ведь, как уже упоминалось в предыдущем разделе, воспалительный процесс способен сочетаться с образованием дефектов в виде эрозий и язв. Для точной диагностики, помимо осмотра и опроса с целью сбора жалоб, применяют методы:
- фиброгастродуоденоскопия (ФГДС);
- рентгенологическое исследование ЖКТ с контрастом;
- тесты на наличие Helicobacter pylori;
- оценка кислотности в желудке.
Дополнительную информацию получают, используя результаты общего анализа крови, мочи, кала, тестов для определения биохимических параметров, УЗИ органов брюшной полости. Иногда требуется биопсия (взятие фрагментов пораженной ткани для микроскопического исследования) с целью оценки риска возникновения новообразований.
Проводится амбулаторно (врачом поликлиники) или в стационаре (при госпитализации в отделение терапии или гастроэнтерологии, в экстренных случаях – хирургии). Бульбит редко протекает с осложнениями, однако при сочетании с язвенной болезнью вероятно кровотечение, требующее неотложного медицинского вмешательства с последующим наблюдением за пациентом.
Диета
Ни одна методика не будет успешной, если пациент отказывается от коррекции питания – но правильно составленный рацион может улучшить самочувствие и ускорить реабилитацию. Как долго соблюдать диету? При остром процессе с тенденцией к выздоровлению – не менее нескольких недель после нормализации состояния, а при хроническом – всю жизнь (в качестве меры профилактики рецидивов).
В острый период можно есть только теплые, свежеприготовленные блюда:
- измельченные;
- в виде суфле;
- протертые;
- жидкие;
- кашицеобразные.
Это нежирные сорта мяса и рыбы, картофель, свекла, брокколи, цветная капуста, морковь, сладкие яблоки, овсяная каша, различные компоты и морсы.
Когда состояние улучшается, потребность в тщательном измельчении и протирании еды отпадает, однако по-прежнему нужно есть пищу только комфортной температуры (не горячую и не холодную), до разрешения врача воздерживаться от употребления салатов из свежих фруктов и овощей.
В меню добавляются галетные печенья, хлеб вчерашней выпечки из пшеничной муки, кабачки, баклажаны, зефир, пастила и мед. По переносимости – кисломолочные продукты, твердый неострый сыр.
Медикаментозная терапия
Лечить бульбит двенадцатиперстной кишки требуется курсом; могут быть рекомендованы такие средства как:
- Прокинетики («Мотилиум», «Праймер»).
- Ингибиторы протонной помпы («Омез»).
- Блокаторы Н2-рецепторов гистамина («Фамотидин»).
- Обволакивающие и вяжущие («Виснол», «Де-нол»).
- Антациды («Маалокс», «Ренни»).
- Альгинаты («Гавискон»).
- Спазмолитики («Риабал»).
Точный перечень препаратов для фармакологической коррекции состояния при поражениях двенадцатиперстной кишки назначается в индивидуальном порядке. При язвенной болезни терапия может быть дополнена такими средствами, как «Пирензепин», «Персен», «Сайтотек», «Деларгин», «Солкосерил».
Эрадикация хеликобактерной инфекции
Лечение бульбита при положительных тестах на Helicobacter pylori требует обязательного устранения бактериального провокатора воспалительного процесса. В противном случае иные методы терапии не дадут результата или достигнутая ремиссия будет непродолжительной. Применяются разные схемы с использованием средств:
| Антибиотики |
|
В зависимости от типа компонентов 2 или 4 раза в сутки. Курс длится, в среднем, 7-14 дней. |
| Ингибиторы протонной помпы |
|
|
| Блокаторы Н2-рецепторов гистамина |
|
|
| Вяжущие и обволакивающие с антихеликобактерным эффектом | «Висмута субцитрат» «Де-нол» |
Схема терапии может быть дополнена пробиотиками (препаратами, содержащими живые штаммы полезных бактерий группы кишечной микрофлоры). Это Линекс, Йогурт, Бифидумбактерин. После основного курса обычно продолжают прием средств, влияющих на уровень кислотности – ингибиторов протонной помпы 2 недели, блокаторов Н2-рецепторов гистамина – 1 месяц (в зависимости от варианта выбранной фармгруппы).
Рекомендуется проводить постэрадикационный контроль наличия инфекции Helicobacter pylori. Обычно для этого выбирают дыхательный тест или иной метод, не требующий инвазивной (проникающей в полости организма) технологии.
Основной причиной бульбита является инфицирование Хеликобактером пилори
Повторное проведение ФГДС как способ оценки эффективности лечения в рутинной практике не используется.
Источник: https://easymed-nn.ru/bolezni/lukoviza/chto-takoe-bulbit.html
Что такое бульбит желудка: симптомы, как и чем лечить
Бульбит желудка – это заболевание, при котором в луковице двенадцатиперстной кишки возникает воспалительный процесс. Луковица имеет прямой выход в проток желчного пузыря. Многие пищеварительные ферменты делают свою работу именно здесь, но в случае поражения органа их действие не эффективно.
Несмотря на медленное развитие симптомов, патология может быстро прогрессировать и привести к тяжелым осложнениям. Поэтому пациентам рекомендуется знать, что же это такое – бульбит желудка, чтобы своевременно заподозрить его симптомы и обратиться к гастроэнтерологу.
Что такое бульбит желудка и формы его проявления
На вопрос о том, что такое бульбит желудка и как он проявляется, можно ответить по-разному. В зависимости от особенностей протекания патологического процесса выделяют следующие формы болезни:
- Катаральная форма – воспаление, которое приводит к отеку и набуханию слизистой;
- Фолликулярная форма – заболевание, характеризующееся разрастанием в стенке органа лимфатических фолликулов;
- Эрозивно-язвенная форма – патология, при которой на оболочке органа возникают язвенные процессы;
- Атрофический бульбит – состояние, при которое происходит отмирание (атрофия) слизистой органа.
В зависимости от скорости развития бульбит можно разделить на острый и хронический.
Хроническое заболевание в желудке часто развивается при паразитарных инфекциях постепенно или становится таким, переходя из острой формы. Симптомы могут проявляться через большой промежуток времени от начала патологического процесса. Болезнь протекает длительно, с постоянным чередованием периодов обострений и ремиссий из-за повторного возникновения воспаления.
Острый бульбит характеризуется быстрым развитием симптомов и более тяжелым течением.
При наличии бульбита лечение во многом определяется его формой. В случае хронического течения пациенту необходимо постоянно наблюдаться у специалиста, чтобы вовремя диагностировать возможные рецидивы болезни.
В зависимости от степени тяжести заболевания её можно также дифференцировать на формы:
- Болезнь может протекать легко, со слабовыраженными симптомами или полным отсутствием клинической картины.
- Умеренно выраженный бульбит характеризуется типичными проявлениями, которые можно легко дифференцировать при обследовании.
- Тяжело выраженный бульбит протекает более остро, он сразу приводит к появлению нарушений со стороны пищеварительной системы и наиболее часто сопровождается осложнениями.
Причины развития болезни
Основным фактором в развитии заболевания является инфекционный процесс, который затрагивает оболочку двенадцатиперстной кишки.
При поверхностном бульбите в стенке органа начинают развиваться патогенные бактерии, вследствие чего содержимое луковицы органа приобретает кислую среду, вместо положенной щелочной.
Это становится причиной раздражения слизистой двенадцатиперстной кишки, ее воспаления и вызывает проявления катаральной формы болезни.
Особое значение в развитии патологии имеет бактерия Helicobacter pylori. Она является наиболее частой причиной возникновения воспалительных процессов в желудке и кишечнике, вызывающих развитие гастрита и бульбита.
Если инфекции ЖКТ прогрессируют, то в области пораженного участка развиваются язвенные процессы, которые сопровождается кровоточивостью из стенки слизистой.
Такие изменения свидетельствуют о другой стадии заболевания – эрозивном бульбите. Запоздалое лечение при этом виде воспаления может привести к язвенной болезни 12-перстной кишки.
Это особо опасная форма, так как впоследствии возможно развитие рака двенадцатиперстной кишки.
Острая форма заболевания при отсутствии правильного лечения переходит в хроническую. Это связано с тем, что патогенные микроорганизмы остаются в полости кишечника и периодически начинают размножаться. Такая активность приводит к появлению повторного воспаления в стенке органа при хроническом бульбите.
Полное отсутствие лечение патологии может привести к распространению инфекции на другие отделы пищеварительной системы. Затяжную форму бульбита часто усугубляют сопутствующие заболевания желудочно-кишечного тракта – болезнь Крона, имеющую наследственный характер, целиакия и другие патологии.
Другие частые причины возникновения болезни, вызывающие ухудшение прогноза для пациента:
- Неумеренность в еде, неправильное или несвоевременное питание.
- Злоупотребление алкоголем, острой или жирной пищей.
- Острые отравления, в том числе лекарственными средствами, которые пагубно влияют на слизистую пищеварительной системы.
- Лямблиоз и другие паразитарные инфекции, оказывающие разрушительное воздействие на слизистую органов ЖКТ.
Также при болезнях желудка бульбит может возникать из-за прогрессирования основного патологического процесса (например, гастрита) и перехода бактерий на слизистую двенадцатиперстной кишки.
Симптоматика
В зависимости от того, как проявляются симптомы бульбита желудка, меняется и лечение заболевания. Поэтому перед началом терапии необходимо подтвердить наличие патологии и определить форму течения болезни по соответствующим клиническим проявлениям.
Основным симптомом патологии является боль, которая обычно ощущается пациентом в верхней части живота. При катаральной форме заболевания симптом обычно выражен неярко, человек может не обращать внимания на небольшой дискомфорт.
В случае эрозивной и острой форм болезни у больного обычно возникают другие неприятные ощущения. Для них характерны ноющая или режущая боли, которые особенно усиливаются примерно через 15-20 минут после еды.
Другими симптомами патологии являются:
- ощущения тошноты,
- распирания в области живота,
- горечь во рту,
- отрыжка и изжога.
У большинства пациентов наблюдается многократная рвота, которая обычно приносит облегчение. В случае эрозивного бульбита боли могут также усиливаться после вынужденного голодания и сопровождаться рвотой с примесями крови.
К второстепенным симптомам бульбита относятся:
- желтый налет языка;
- потливость;
- сонливость;
- общая слабость;
- снижение аппетита из-за наличия воспалений и нарушения функций пищеварения.
Диагностика бульбита включает консультацию специалиста и комплекс специализированных исследований. Первоначально пациент направляется на прием к гастроэнтерологу, который оценивает симптомы, учитывая особенности прогрессирования заболевания. На основании жалоб после консультации врач назначает диагностические процедуры:
- Общий и биохимический анализ крови;
- ФГДС – визуальное обследование органов специальным прибором.
- Обзорный рентген брюшной полости. Позволяет выявить особенности перистальтики, причины спазм, обнаружить, не увеличена ли луковица.
Основной метод диагностики, при котором патологию обычно выявляют, – это ФГДС. Исследование представляет собой эндоскопическую процедуру осмотра пищеварительной системы. С помощью диагностики можно осмотреть слизистую луковицы двенадцатиперстной кишки и обнаружить патологические изменения на ее поверхности: отечность, кровоточивость или кровоизлияние.
Опираясь на симптоматику и результаты анализов, врач составляет заключение, а также прибегает к следующим методам уточнения диагноза:
- УЗИ или компьютерная томография (КТ).
- Бактериологический анализ содержимого двенадцатиперстной кишки позволяет определить возбудителя, ставшего причиной воспаления (например, в случае Helicobacter pylori).
- Пальпация. Метод может диагностировать состояние брюшной стенки или определить наличие болезненных ощущений при надавливании.
- рН-метрия исследует процесс кислотообразования при естественных условиях.
- Электрогастроэнтерография проводится для изучения моторики ЖКТ путем фиксирования сигналов с помощью электродов и применения матобработки.
- Манометрия, используется для сравнительного анализа давления в различных отделах ЖКТ.
Лечение бульбита желудка
Решение о том, как лечить бульбит желудка, принимает врач. Специалист может учесть все особенности клинической картины заболевания, чтобы подобрать оптимальные методики терапии и время лечения.
Медикаментозное лечение
Основным направлением терапии при хроническом бульбите желудка является эрадикация – устранение патогенного микроорганизма.
Данная схема включает комбинацию антибактериальных препаратов против Helicobacter pylori, которые быстро уничтожают вредного возбудителя.
Также показана противогельминтная терапия (например, при лямблиозе), а для усиления лекарственных эффектов могут использоваться висмутосодержащие препараты, иммунорегуляторные средства.
Другой целью терапии является облегчение болей и снятие неприятных симптомов у пациента. Для этого пациенты лечатся антацидными (Ренни, Маалокс) и спазмолитическими средствами (Дротаверин, Баралгин). Если причина острого бульбита в отравлении, назначают промывание желудка.
При наличии эрозивных процессов для ускоренного заживления язв применяются препараты, стимулирующие регенерационные процессы. Прием лекарств из данной группы обеспечивает ускоренное восстановление пораженной слизистой.
Кроме того, показана диета в сочетании с нормализацией режима питания, отказа от курения и алкоголя.
Режим питания и лечение в домашних условиях
При наличии патологии пациенту назначается специальное диетическое питание, направленное на нормализацию функции желудочно-кишечного тракта. Больной должен питаться по 4-5 раз в день, небольшими порциями, которые не будут оказывать сильную нагрузку на кишечник.
Чтобы не травмировать воспаленную слизистую, пища должна быть не слишком горячей и химически нейтральной. Поэтому из рациона исключаются все вредные продукты – кислые или острые продукты, жирные или жареные блюда. Диета при бульбите включает полезные каши, бульоны, овощи и фрукты. В процессе выздоровления пациента рацион питания постепенно расширяется.
Для лечения бульбита желудка в домашних условиях, а точнее для облегчения его симптомов, использует настои и отвары разных трав. Против паразитов действенна горькая полынь и пижма. Воспаление снимают подорожник в сочетании с медом, исландский мох, ромашка, зверобой.
Но пациентам необходимо понимать, что устранить заболевание в домашних условиях практически невозможно.
Народные способы неспособны вылечить причину развития заболевания, а значит, оно продолжит прогрессировать и представлять опасность для здоровья пациента.
Поэтому для прохождения терапии необходимо обязательно обратиться к врачу. Он подберет те способы, которыми правильнее лечить больного.
Прогноз, последствия, профилактика
Таким образом, бульбит – это опасное, но не смертельное заболевание. При своевременном, с появлением первых симптомов, обращении к врачу и правильной терапии болезнь можно быстро скорректировать без каких-либо последствий для пациента.
- Специалист назначит необходимое лечение, а самому пациенту для хорошего исхода следует отказаться от алкоголя и курения, соблюдать диету.
- Профилактика бульбита желудка включает в себя:
- лечение гастрита;
- проведения тестов, позволяющих следить за развитием в желудке Helicobacter pylori;
- осторожное использование препаратов, раздражающих слизистую желудка, только после врачебной консультации.
Лучшая профилактика заболевания – отказ от вредных продуктов и привычек, а также здоровый образ жизни.
Однако если запустить болезнь, то последствия могут быть самыми неприятными: привести к развитию осложнений, снижающих качество жизни человека. Поэтому при обнаружении симптомов патологии больному рекомендуется обратиться к врачу, чтобы пройти курс назначенного лечения.
Источник: https://BolitVnutri.ru/zabolevaniya-zheludka/bulbitis/bulbit-zheludka-chto-ehto-takoe/
Бульбит – что это такое? Причины, симптомы, лечение заболевания
Заболевания органов желудочно-кишечного тракта – очень распространенная проблема. Существует множество болезней, связанных с дисфункцией этой системы, причем поражать они могут в любом возрасте. Одной из них считается бульбит.
Очень часто его сравнивают с гастритом из-за похожих симптомов. Однако нужно понимать, что это два разных заболевания, лечение которых требует различного подхода. Что такое бульбит и как распознать его симптомы?
Бульбит желудка – это воспаление бульбарного отдела двенадцатиперстной кишки, именно в том месте, где происходит соединение желудка с кишкой. Это особая разновидность дуоденита, при котором воспаляется именно луковица кишки. Заболевание очень опасное, так как этот отдел играет большую роль в процессе пищеварения.
Процесс воспаления проходит таким образом: в луковице открываются выводящие протоки желчного пузыря и поджелудочной железы. Все, что попадает в нее с желудка, сразу нейтрализуется, при этом негативно воздействуя на слизистую кислотными соками. Тут же начинают вырабатываться пищеварительные ферменты.
Очень часто бульбит двенадцатиперстной кишки сопровождается гастритом – воспалительным процессом в слизистой оболочке желудка. Симптомы обоих заболеваний очень похожи, что затрудняет диагностику.
Бульбит чаще наблюдается у взрослых. Однако при повышенном движении двенадцатиперстной кишки симптомы этого недуга могут проявляться и у детей. Лечение требует срочности, в противном случае возможны серьезные осложнения.
Бульбит возникает в результате воздействия следующих факторов:
- Неправильное питание: чрезмерное употребление жирной, жаренной и острой пищи, консервантов, полуфабрикатов;
- Инфекционные заболевания органов пищеварительной системы;
- Развитие язвы желудка и гастрита;
- Употребление большого количества лекарственных препаратов, в особенности, антибиотиков;
- Генетическая предрасположенность к заболеваниям ЖКТ;
- Врожденные аномалии строения органов ЖКТ, почек, печени, органов сердечнососудистой системы;
- Последствия после хирургического вмешательства;
- Чрезмерное употребление спиртных напитков;
- Пониженный уровень иммунитета;
- Психические нагрузки, частые стрессы, депрессия;
- Внутренние ожоги;
- Бытовые травмы желудка и органов ЖКТ;
- Попадание в полость желудка чужеродных предметов с возможностью травмирования слизистой;
- Поражение кишечника глистами, лямблиями или другими паразитными формами;
- Болезнь Крона – воспалительный процесс ЖКТ.
Эти факторы могут спровоцировать не только бульбит, но и другие заболевания пищеварительной системы. Очень важно вовремя распознать признаки заболевания, чтобы начать правильное лечение.
Признаки этого заболевания отличаются в зависимости от клинического типа.
Всего различают пять видов бульбита:
- Поверхностный (поражение верхних областей слизистой);
- Эрозивный (образование на слизистой небольших ран и язв);
- Очаговый (большое скопление язвенных образований);
- Катаральный (истончает стенки двенадцатиперстной кишки);
- Фолликулярный (воспаление слизистой, возможно проявление кровотечений).
Кроме того, различают еще две формы этого недуга – острую и хроническую, клинические признаки которых также отличаются.
Симптомы поверхностного бульбита:
- Повышенное газообразование;
- Сильные спазмы в области желудка;
- Постоянное чувство тошноты;
- Белый налет на языке.
При хронической форме возможно развитие желудочного кровотечения.
Симптомы эрозивного типа:
- Терпимая ноющая боль внизу живота;
- Тошнота и частые приступы рвоты, в рвотных массах возможно появление кровянистых прожилков;
- Появление следов крови в кале, значительное потемнение фекалиев;
- Недомогание, общая слабость, частые головные боли;
- Бледность кожных покровов.
В случае перерастания в хроническую форму часто мучают запоры.
Признаки очагового типа:
- Слабые болевые ощущения, которые усиливаются в ночное время;
- Пустая отрыжка после еды;
- Приступы запоров;
- Неприятный привкус во рту, изжога;
- Метеоризм.
Ключевые симптомы катарального бульбита:
- Острая боль в области желудка;
- Горький привкус и неприятный запах;
- Головная боль и головокружение;
- После обильного употребления пищи учащаются рвотные позывы;
- Сильные запоры;
- Наблюдается повышенное потоотделение, особенно в ночное время;
- Раздражительность и плохое самочувствие.
Фолликулярный бульбит характеризуется такими симптомами:
- Сильные блуждающие боли, отдающие в спину;
- Боль чаще наблюдается на голодный желудок;
- Приступы диареи;
- Частая отрыжка;
- Постоянная тошнота, рвота, после которой становится немного легче.
Каждый тип имеет свои особенности, поэтому и терапия немножко отличается. Целью диагностических процедур является определение типа заболевания и уровня поражения слизистой.
Лечением данного недуга занимается гастроэнтеролог.
Чтобы подтвердить диагноз и назначить терапию ему необходимо провести ряд процедур:
- Общий осмотр (пальпация брюшной полости, полный анализ явных симптомов);
- Назначить общий и биохимический анализ крови (это позволит выявить нарушение в составе крови, что характерно для бульбита);
- Исследование желудочного сока;
- Рентген желудка (для изучения изменений в структуре органа);
- Фиброгастродуоденоскопия (исследование с помощью специального аппарата, который вводится через рот, позволяет взглянуть на слизистую желудка и двенадцатиперстной кишки изнутри);
- Ультразвуковое исследование;
- Зондирование (если нет возможности пройти ФЭГДС).
Только после анализа результатов исследований врач назначает лечение.
Первым шагом будет уменьшение уровня кислотности, чтобы снять острый приступ. Для этого назначаются препараты группы антацидов: «Гастал», «Рени», «Альмагель». Но это поможет только снять острые симптомы, для полного выздоровления нужно начинать комплексное лечение.
Курс терапии зависит от фактора, спровоцировавшего болезнь:
- При бактериальном заражении назначают антибиотики, наиболее популярным считается препарат «Хеликобактер пилори»;
- В случае гельминтоза, врач выбирает противопаразитную терапию, для этого подойдут препараты: «Мебендазол», «Вермокс», «Декарис»;
- При внутренних травмах, ожогах, язвах назначаются ранозаживляющие препараты, например, «Метил урацил»;
- В некоторых случаях возможно промывание желудка, после которого необходим курс терапии обволакивающими препаратами с использованием спазмолитиков: «Но-шпа», «Баралгин»;
- Если заболевание вызвано расстройствами нервной системы, попутно с лечением ЖКТ назначается курс седативной терапии.
Незаменимым аспектом в лечении становится диета. Первую неделю после приступов нужно есть только мягкую и жидкую пищу. Прием пищи должен быть 5-6 раз в день, но маленькими порциями, чтобы не перегружать желудок. Все продукты должны быть потушены, проверены на свежесть, приготовлены на пару, но, ни в коем случае, не жареные.
Приоритетными продуктами при лечении считаются:
- Яйца, сваренные всмятку;
- Отварная курятина;
- Гречневые и овсяные крупы;
- Некислые фрукты и овощи.
Категорически запрещено употреблять:
- Жареную, жирную пищу;
- Солености и копчености;
- Алкогольные напитки;
- Кофе и крепкий чай;
- Щавель и кислую капусту.
Бульбит предусматривает длительный процесс терапии, лечение может длиться несколько месяцев. Кроме того, возможны рецидивы, поэтому врачи рекомендуют следить за своим питанием. Как показывает практика, именно неправильное питание становится первой причиной развития заболевания.
Народная медицина достаточно богата на методы лечения желудочных заболеваний. И многие из них подтвердили свою эффективность на практике. Но традиционная медицина такое лечение предусматривает только как дополнительное, в комплексе с медикаментозной терапией.
При лечении можно воспользоваться такими народными средствами:
- Настои, что имеют антисептическое свойство и снимают воспалительный процесс. Для этого используют ромашку, календулу, подорожник, кору дуба, прополис. Настои готовятся исключительно на воде, применение алкоголя запрещено.
- Морковный сок. Свежий сок из моркови – незаменимый союзник в лечении заболеваний ЖКТ, его нужно принимать по четверти стакана три раза в день, перед приемом пищи за 30 минут. Он помогает снизить уровень кислотности.
- Сок подорожника. Он на вкус немного неприятный, поэтому его можно разводить водой или добавлять мед. Такое средство имеет заживляющий эффект.
Но важно понимать, что такие методы не способны справиться с запущенными формами болезни. Поэтому лучше регулярно следить за состояние своего здоровья и не допускать развития бульбита.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник: https://allergology.ru/gastro/bulbit