Содержание:
- Механизм развития
- Причины
- Хондромаляция надколенника – степени и виды
- Классификация по локализации и распространенности
- Хондромаляция надколенника – симптомы
- Диагностика
- Как вылечить хондромаляцию надколенника?
- Хондромаляция надколенника – операция
Механизм развития
Хондромаляция надколенника в клинике Доктора Глазкова в Москве
Хрящевая ткань, покрывающая суставные поверхности костей, выполняет важную биологическую функцию. Она уменьшает нагрузку на сустав, обеспечивая амортизацию, а также способствует меньшему трению поверхностей сустава во время выполнения активных и пассивных движений.
Хрящи не содержат кровеносных сосудов, питание их клеток (хондроциты) осуществляется за счет диффузии питательных веществ и кислорода из синовиальной жидкости, заполняющей полость сустава. Разрушение ткани происходит вследствие нарушения трофики на фоне изменения состава и свойств синовиальной жидкости.
Дегенеративно-дистрофический процесс приводит к нарушению функционального состояния хрящей. Их поверхность становится менее гладкой, что во время движений способствует еще большему повреждению. Далее ткани воспаляются и отекают. Патология проявляется застоем крови с прогрессированием болевых ощущений.
Причины
Хондромаляция надколенника коленного сустава – это патологический процесс, развитие которого может провоцировать воздействие нескольких этиологических (причинных) факторов. В их числе:
- Генетическая предрасположенность.
- Врожденное изменение анатомического соотношения коленной чашечки по отношению к другим структурам.
- Травма колена, при которой воздействие повреждающего фактора направлено непосредственно на коленную чашечку (падение на колено, механический удар).
- Повышенные нагрузки на колено, которые имеют место у спортсменов при систематическом беге, прыжках, приседаниях.
- Сниженный тонус и сила мышцы квадрицепса бедра, при которых затрудняется нормальное движение чашечки.
Одновременное воздействие сразу нескольких факторов приводит к тому, что развивается более тяжелая хондромаляция надколенника. Сколько повреждается хрящевых структур и какая степень их разрушения, определяются видом и силой воздействия повреждающего фактора.
Хондромаляция надколенника – степени и виды
В зависимости от выраженности повреждений хрящевых структур, которые сопровождает хондромаляция надколенника, стадии патологического процесса выделяются следующие:
Хондромаляция надколенника – степени и виды
- 1 стадия – развиваются небольшие локальные утолщения хряща в виде вздутий.
- 2 стадия – появляются щели и углубления на поверхности, размеры которых не превышают 1 см.
- 3 стадия – трещины и углубления по размерам превышают 1 см, они могут проникать через всю толщу хряща до поверхности кости.
- 4 стадия – самая тяжелая степень повреждения, при которой практически полностью оголяется поверхность кости.
Классификация по локализации и распространенности
В зависимости от распространенности патологического процесса выделяется хондромаляция фасетки надколенника (утолщение хрящевой поверхности, повторяющее форму коленного сустава), которая разделяется на 2 вида:
- Хондромаляция медиальной фасетки надколенника – повреждение в первую очередь затрагивает утолщение хряща коленной чашечки, локализующееся на внутренней (медиальной) стороне.
- Хондромаляция латеральной фасетки надколенника – преимущественно повреждается хрящевое утолщение, расположенное на наружной (латеральной) поверхности коленной чашечки.
- Комбинированное поражение, затрагивающее все структуры хрящевой поверхности чашечки.
Также патологическое разрушение хрящевой ткани может быть изолированным или затрагивать другие структуры колена. Наиболее часто встречается хондромаляция надколенника и мыщелка большеберцовой кости.
Хондромаляция надколенника – симптомы
Основные признаки хондромаляции надколенника включают несколько характерных клинических проявлений, к которым относятся:
Хондромаляция надколенника – симптомы
- Острая выраженная боль, усиливающаяся при повышении нагрузки на колено (подъем или спуск по лестнице, бег, приседания, опускание на колени).
- Хроническая постоянная боль в покое. Она имеет меньшую выраженность, чем при выполнении движений в колене.
- Характерные щелчки и хруст, которые возникают при выполнении активных или пассивных движений в суставе.
- Ограничение объема движений в колене.
- Отечность и покраснение кожи в области коленной чашечки, указывающие на развитие воспалительной реакции.
Хондромаляция медиальных мыщелков и надколенника имеет выраженную клиническую симптоматику. В целом клинические проявления имеют тенденцию к постепенному прогрессированию в течение достаточно длительного периода времени. По мере прогрессирования дегенеративно-дистрофических процессов, а также на фоне присоединения воспалительной реакции интенсивность симптомов значительно повышается.
Диагностика
Достоверная диагностика степени выраженности разрушения хряща возможна при помощи дополнительных методик визуализации структур колена. К ним относится рентгенография, КТ, МРТ, УЗИ колена, артроскопия. Артроскопия, при которой в полость коленного сустава вводится трубка с камерой и освещением, может также выполняться с лечебной целью.
Как вылечить хондромаляцию надколенника?
хондромаляция надколенника
После того, как был установлен диагноз хондромаляция надколенника, лечение назначается врачом комплексное. Оно включает консервативную медикаментозную терапию (применение противовоспалительных средств и хондропротекторов), физиотерапию и хирургическое вмешательство. Выбор объема и направления терапевтических мероприятий зависит от степени тяжести и локализации патологического процесса.
Хондромаляция надколенника – операция
Хирургическое вмешательство выполняется с целью пластики хрящевой поверхности коленной чашечки или имплантации искусственных материалов, выполняющих функцию хряща. Оно может проводиться открытым доступом (более травматическая методика) или при помощи артроскопии.
- Все отзывы пациентов после артроскопии хондромаляции надколенника являются положительными, так как данный метод требует меньшей длительности реабилитации.
- Ответы на вопросы, как лечить хондромаляцию надколенника и как долго будет проходить реабилитация, даст врач-ортопед после проведенной объективной диагностики.
- Услуги найшей клиники по данному направлению:
Хондромаляция надколенника – симптомы, причины, лечение
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Записаться
Поделиться:
Среди клинических синдромов, встречающихся в ортопедо-травматологической практике, далеко не последнее место занимает хондромаляция надколенника.
Хроническая перегрузка межмыщелкового сочленения приводит к постепенному размягчению хрящевой поверхности и обнажению лежащей под ней субхондральной кости.
И только своевременная медицинская помощь позволяет избежать дальнейшего разрушения и существенно улучшить качество жизни пациента.
Браеску М. Н.
Физический терапевт • стаж 10 лет
26 Апреля 2021 года
Дата проверки: 30 Ноября 2021 года
Локальное повреждение хряща коленной чашечки — это результат ротационной или угловой деформации нижней конечности, приводящей к смещению надколенникового хряща. Данная патология имеет многофакторную природу. Спровоцировать её развитие могут:
- травмы
- хронические перегрузки (микротравмы)
- врожденные аномалии
- острые воспалительные заболевания коленного сустава и близлежащих мягких тканей
- мышечный дисбаланс, слабость четырехглавой мышцы бедра
- обменные нарушения
- гормональные расстройства
Значимым параметром, оказывающим направленное влияние на биомеханику пателлофеморального сустава, является размер угла квадрицепса (места соединения голени с бедром). Чем он больше, тем сильнее воздействие на надколенник. Так как у женщин этот показатель в норме на 4,6° выше, чем у мужчин, то и повреждение коленной чашечки у них встречается чаще.
По своей сути, размягчение хрящевой поверхности надколенника является начальным проявлением дегенеративно-дистрофического процесса. Постепенно развивающееся заболевание впервые дает о себе знать в подростковом или юношеском возрасте.
Основная жалоба пациентов: постоянные или перемежающиеся боли. Вначале болевые ощущения возникают после интенсивных физических нагрузок или длительного сидения с согнутыми коленями под углом в 90°.
Далее – даже при незначительных напряжениях, при подъеме и спуске с лестницы, приседаниях и пр.
В случае развития фронтальной нестабильности происходит отклонение («соскакивание») надколенника, сопровождающееся резкой и очень сильной болью. В ответ на постепенное размягчение хряща может развиваться реактивный синовит (воспаление синовиальной оболочки и накопление жидкости). За ним следуют иммунологические реакции, усиливающие воспаление и разрушение хрящевой и субхондральной ткани.
Стадии хондромаляции
По результатам артроскопии и МРТ определяется 4 стадии хондромаляции надколенника:
- I – мелкоочаговые зоны размягчения и набухания, неизменные внутренние контуры хряща
- II – разволокнение хрящевой ткани, расслоение на фрагменты, появление поверхностных трещин
- III – локальные изъязвления, увеличение фибрилляции волокон коллагена, разрушение надколенника на половину толщины
- IV – тотальная деградация хряща, обнажение, уменьшение плотности подлежащей под суставом кости
В зависимости от распространенности патологического процесса выделяется 2 вида повреждений надколенника: хондромаляция латеральной (наружной) и медиальной (внутренней) фасетки. Если дегенеративный процесс затрагивает все структуры, диагностируется комбинированное поражение коленной чашечки.
Диагностика
При постановке диагноза учитываются данные анамнеза и физикального осмотра. Для окончательной постановки диагноза применяются функциональные пробы и инструментальные методы визуализации:
- рентгенография, в положении стоя на больной ноге (определение угла отклонения конечности и центральной оси)
- компьютерная томография (оценка состояния подлежащей кости, обнаружение кистозных полостей)
- МРТ (получение информативных изображений всех мягких тканей пателлофеморального сустава, выявление субхондральных изменений, дисконгруэнтности суставных поверхностей, патологического разрастания сосудов в хрящевой ткани)
- диагностическая артроскопия (количественная характеристика дегенеративных повреждений)
Самым высокочувствительным методом диагностики признана магнитно-резонансная томография. Безопасная неинвазивная технология визуализации позволяет с точностью определять степени хондромаляции надколенника, оценить синдром нарушения равновесия и разработать дальнейшую лечебную тактику.
Перейти
Лечением хондромаляции надколенника занимаются ортопеды-травматологи. При проведении диагностических и лечебных мероприятий к ним могут присоединиться ревматологи, хирурги-артрологи, неврологи, реабилитологи и другие узкопрофильные специалисты.
Цитата от специалиста по реабилитации
Браеску Марина Николаевна
Физический терапевт • Стаж 10 лет
Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательного аппарата могут существенно снизить уровень активности, как в спортивном плане, так и на бытовом уровне.
Реабилитация в “Лаборатории движения” направлена на максимально возможное восстановление, компенсацию нарушенных или полностью утраченных функций.
Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления.
Специалисты клиники стремятся сформировать ответственное отношение пациента к реабилитационному процессу и своему здоровью.
Браеску Марина Николаевна
Физический терапевт • Стаж 10 лет
Хондромаляция надколенника 1 степени лечиться консервативно. В список лечебных мероприятий входит:
- медикаментозная терапия (лекарства — производные салициловой кислоты, внутрисуставные инъекции хондропротекторов)
- фиксация коленной чашечки поддерживающим бандажом
- охранительный режим (снижение суставной нагрузки, полное исключение травмирующих движений)
Хондромаляция надколенника 2 степени сопровождается выраженными болевыми ощущениями. Пациентам рекомендуется вискосапплементарная терапия (курсовое введение в сустав гиалуроновой кислоты). Такой подход относится и к хондромаляции надколенника (3 степень) и снижает концентрацию медиаторов воспаления и значительно облегчает состояние пациента.
Хондромаляция надколенника 4 степени с пателлярным синдромом и нестабильностью требует хирургической коррекции. В зависимости от исходных анатомо-функциональных изменений используется миофасциотомия с артролидозом, корригирующая остеотомия, субхондральная остеоперфорация, хондропластика и другие стабилизирующие артроскопические техники.
При отсутствии своевременной и адекватной медицинской помощи хондромаляция надколенника приводит к развитию мучительных ретропателлярных болей. Итогом заболевания может стать:
- переход воспалительного процесса на близлежащие ткани
- ограничение подвижности
- полная деструкция хряща
- деформирующий остеоартроз коленного сустава
- инвалидность
Комплекс профилактических мероприятий включает предупреждение травматизма, минимизацию перегрузок коленного сустава, соблюдение спортивного режима и техники упражнений, ношение удобной обуви, своевременное лечение воспалительных заболеваний бедра и колена.
Реабилитационный центр «Лаборатория движения», созданный на базе диагностических клиник ЦМРТ, предлагает индивидуальные комплексные программы восстановления пациентов с дегенеративно-дистрофическими заболеваниями коленного сустава. Под контролем профессиональных реабилитологов проводятся:
- физиотерапевтические процедуры: магнитотерапия, ультрафонофорез, электромиостимуляция, УВЧ, и пр.)
- лечебная физкультура (статические и изометрические упражнения)
- занятия на запатентованных тренажерах
- массаж
- фармакопунктура
- иглорефлексотерапия
- тейпирование
- медицинский фитнес
Комплексная физическая реабилитация в «Лаборатории движения» дает реальный шанс на восстановление хрящевой ткани коленной чашечки, возвращение к полноценной жизни и активным занятиям спортом.
Материал подготовлен при участии специалистов реабилитационного центра ЦМРТ
- Индивидуальный подбор методик реабилитации
- Персональный и групповой тренинг
- Новейшее спортивное оборудование различной степени нагрузки
Подробнее о центре
Специалисты центра
Москалева В. В.
Редактор • Журналист • Опыт 10 лет
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Остеохондропатии
Остеохондропатии представляют собой группу болезней опорно-двигательной системы, которые сопровождаются нарушением питания костной ткани в месте приложения высокой механической нагрузки и последующим развитием асептического некроза. Заболевание развивается у детей и подростков, характеризуется длительным течением и имеет относительно благоприятный прогноз.
Причины возникновения
Ведущую роль в формировании патологии играет травматический фактор. К развитию остеохондропатии могут привести как частые однотипные травмы, так и чрезмерно высокие физические нагрузки. Результатом систематического локального травмирования или сильных мышечных сокращений является сдавление, а затем и полная несостоятельность функции сосудов, которые питают кость.
Выделяют также ряд факторов, повышающих риск формирования остеохондропатий:
- Наследственная предрасположенность. Описаны случаи остеохондропатии тазобедренного сустава, которые были зафиксированы у представителей нескольких поколений одной семьи.
- Метаболические нарушения, например, авитаминозы.
- Гормональные факторы. Остеохондропатии чаще возникают у пациентов с эндокринными патологиями.
Действие патологических факторов приводит к развитию подхрящевого некроза определенных участков кости. Постепенно происходит деструкция костной ткани, а затем – изменение формы пораженной области, что нередко сопровождается деформацией ближайшего сустава.
Отличительные признаки остеохондропатий
Все патологии, которые относятся к данной группе заболеваний, имеют ряд общих проявлений:
- Выявляются только у детей и подростков (за исключением двух редких патологий: болезнь Кенига и болезнь Кинбека).
- Все остеохондропатии проходят определенные стадии развития, которые сопровождаются характерными анатомическими проявлениями и рентген-признаками.
- Доброкачественность течения и сравнительно благоприятный прогноз.
- Средняя продолжительность течения 1-5 лет.
Патологический процесс поражает эпифизы (расширенные конечные участки) и апофизы (области прикрепления сухожилий) трубчатых костей. Реже наблюдается остеохондропатия позвоночника и губчатых костей.
Развитие патологического процесса
Течение всех остеохондропатий характеризуется 5 последовательными стадиями:
- Асептический некроз. Эта стадия длится до нескольких месяцев и проявляется болями в области поражения. Начало заболевания не сопровождается изменениями на рентгене, но на 2-3 месяце течения выявляется слабое локальное уплотнение костного вещества.
- Импрессионный перелом. Характеризуется дальнейшим нарушением структуры участка кости, его уплотнением. Начинается расширение суставной щели. Стадия длится в среднем до конца 6-начала 7 месяца болезни.
- Рассасывание. Погибший участок кости разделяется на небольшие фрагменты. Суставная поверхность кости деформируется. Продолжительность стадии – от полугода до 2-3 лет.
- Репаративная (восстановительная), во время которой погибшая ткань кости замещается новообразованным грубым костным веществом. Для этого процесса требуется от 6 месяцев до 2 лет.
- На финальной стадии пораженный участок полностью замещается измененной тканью.
Развитию асептического некроза, как правило, предшествует либо механическая травма, либо длительная ишемия (недостаточность кровоснабжения). В качестве компенсации, возникает воспалительный процесс.
Но если травматическое воздействие продолжается, как например, в случае высоких спортивных нагрузок, либо сохраняется ишемия, а тем более, если она усугубляется приемом противовоспалительных средств, блокирующих компенсаторное воспаление, наступает стадия некроза.
Иными словами, происходит гибель костной или хрящевой ткани.
Патологический процесс часто заканчивается деформацией пораженной области, выраженность которой будет зависеть от правильного выбора терапии и полноценной разгрузки сустава во время болезни. Отсутствие лечения или неправильная тактика ведения пациента может привести к развитию у ребенка стойкой костной деформации и остеоартроза вторичного характера.
Характеристика отдельных остеохондропатий
Рассмотрим симптоматику и характерные особенности наиболее распространенных вариантов заболевания.
Болезнь Легга-Кальве-Пертеса
Остеохондропатия головки бедренной кости возникает у детей младшего возраста и подростков до начала полового созревания. У мальчиков болезнь встречается гораздо чаще, чем у девочек.
Патологический процесс отличается длительным течением: средняя продолжительность составляет 3 года, но иногда болезнь затягивается до 5 и даже 6 лет.
Патологические изменения обычно имеют односторонний характер (чаще выявляются слева), но в части случаев поражаются суставы с обеих сторон.
Главными причинами развития болезни Пертеса является предшествующая травма области поражения или чрезмерная спортивная нагрузка в сочетании с местными сосудистыми нарушениями врожденного характера. Допускается также действие таких факторов, как:
- Наследственная предрасположенность.
- Очаги инфекции.
- Диспластическая природа заболевания.
Патологический процесс развивается медленно. Симптоматика на первой стадии заболевания неяркая: дети предъявляют жалобы на боль в суставе приступообразного характера, которая, как правило, иррадиирует в колено. Дальнейшее развитие болезни приводит к тому, что ребенок быстро устает при ходьбе, хромает.
При отсутствии медицинской помощи или неполноценном лечении возможность свободных движений в суставе затрудняется, а затем нога на стороне поражения становится короче здоровой.
Самым неблагоприятным исходом заболевания является развитие остеоартроза тазобедренного сустава у детей с нарушением его функции и выраженным болевым синдромом.
Остеохондропатии коленного сустава
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуд-Шляттера характерна для юношей старше 13 лет. Поражение может носить одно- или двухсторонний характер.
Болезнь Осгуда-Шлаттера иногда развивается у подростков на фоне полного здоровья. В остальных случаях пациент может отмечает связь патологического процесса с высокими нагрузками на ноги во время интенсивных спортивных тренировок, занятий в балетной школе.
Объективным проявлением патологии является болезненная припухлость, расположенная чуть ниже коленной чашечки. При болезни Осгуд-Шляттера основной жалобой пациентов заболевания является боль в колене, которая усиливается при ходьбе и беге. Функциональные возможности сустава не нарушаются или страдают незначительно.
Еще одним вариантом остеохондропатии коленного сустава является болезнь Синдинга-Ларсена-Йоханссона. Она также диагностируется в основном у мальчиков старше 10 лет, которые активно занимаются спортом.
Патология проявляется остеохондропатией нижней или (реже) верхней части надколенника. Субъективно заболевание проявляется болью в передней части коленного сустава, ее интенсивность увеличивается при быстрой ходьбе, беге, подъеме по лестнице.
Болезнь Ларсена может сочетаться с болезнью Осгуд-Шляттера.
Болезнь Келлера-II
Остеохондропатия плюсневой кости поражает преимущественно девушек-подростков. Заболевание имеет постепенное начало. В области 2 или 3 плюсневой кости стопы появляются приступообразные боли, которые провоцируют возникновение хромоты. Когда период выраженной болезненности стихает, пациент перестает хромать.
В месте поражения определяется небольшой отек. При отсутствии лечения или неправильной терапии наблюдается укорочение соответствующего пальца, которое сопровождается ограничением движений и резкой болезненностью при пальпации.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости – редкая патология, которая встречается у мальчиков дошкольного возраста. Причиной развития заболевания является травма, а также костная деформация, вызванная недостатком витамина D.
Болезнь Келлера-I сопровождается болью, которая усиливается во время ходьбы, и отеком в области внутренней поверхности стопы. При дальнейшем течении заболевания развивается хромота.
Болезнь Шейермана-Мау (Шоермана-Мау)
Довольно частое заболевание, которое сопровождается поражением апофизов позвонков, возникает у подростков, чаще мужского пола.
При болезни Шейермана-Мау образуется кифоз средней и нижней части грудного отдела позвоночника. Формируется косметический недостаток: спина принимает округлый вид.
Как правило, это и является поводом для обращения к врачу, так как боли при этой патологии выражены слабо.
Болезнь Кальве
Остеохондропатия тела позвонка – редкое заболевание, которое наблюдается, как правило у мальчиков младшего возраста. Причины развития болезни неясны, допускается роль наследственной предрасположенности.
В большинстве случаев при болезни Кальве происходит поражение позвонка грудного отдела. Ребенок внезапно начинает предъявлять жалобы на боль и усталость в спине. Объективно определяется болезненность и припухлость в области пораженного позвонка.
Болезнь Шинца
Заболевание представляет собой остеохондропатию пяточной кости. Развивается болезнь Шинца у детей в подростковом возрасте, чаще – у девочек. Провоцирующими факторами являются повышенные спортивные нагрузки и постоянное травмирование области пяточного бугра (например, при ношении неудобной обуви). Часто поражаются пяточные бугры с обеих сторон.
Болезнь Шинца сопровождается болями в пятке, которые усиливаются после долгой ходьбы, прыжков, бега. В области пяточного бугра образуется плотная припухлость без признаков воспаления.
Частичные остеохондропатии
Эти варианты заболевания присущи подросткам мужского пола и молодым мужчинам. Чаще всего частичные остеохондропатии локализуются в области коленного сустава.
На одной из суставных поверхностей образуется локальный некроз, который может привести к формированию так называемой «суставной мыши» – свободно расположенного внутрисуставного тела.
Частичные остеохондропатии также сопровождаются болевым синдромом, выраженность которого усиливается после физической нагрузки.
Лечение в клинике доктора Симкина
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Общие принципы терапии остеохондропатий основаны на борьбе с проявлениями патологии и обеспечении покоя пораженной области. Однако истинная причина этой группы заболеваний кроется в нарушении кровообращения в зоне воспаления. Следовательно, и бороться надо не с воспалительными явлениями, а с их причиной. С этой задачей эффективно справляется остеопатия.
В процессе диагностики врач-остеопат при помощи своего основного инструмента – рук – исследует весь организм пациента в целом, выявляя проблемные места и прорабатывая их.
В частности, в области патологических изменений при остеохондропатиях специалист определяет локальное напряжение тканей, вызывающее недостаточность кровообращения, и при помощи легкого остеопатического массажа работает над улучшением питания пораженных тканей.
Кроме того, возможна еще одна причина напряжения тканей и нарушения кровоснабжения, проявляющаяся в остеохондропатии. Это нарушение баланса тела, например, с его смещением вперед или в сторону. При этом увеличивается нагрузка на соответствующие суставы, сухожилия или позвонки.
В свою очередь, причиной этого нарушения может быть полученная когда-то травма. И в этом случае, остеопатия также может быть эффективна для выявления первопричины и эффективного лечения остеохондропатии.
Лечение у врача-остеопата способствует стиханию боли и восстановлению нарушенных функций. Устранение местного дефицита кровообращения обеспечивает профилактику осложнений в виде костных деформаций и вторичного остеоартроза.
Врачи клиники доктора Симкина имеют богатый опыт лечения различных заболеваний. Мы гарантируем профессионализм и внимательность со стороны специалистов, индивидуальный подход к каждому из пациентов.
Записаться на прием можно по телефону или при помощи мессенджеров.
Вам понравилась статья? Добавьте сайт в Закладки браузера
Остеохондропатия: лечение, виды, профилактика
Остеохондропатией именуют группу хронических заболеваний опорно-двигательного аппарата, характеризующихся некротическими изменениями в апофизе, губчатом веществе коротких и эпифизах длинных трубчатых костей. Они появляются в результате чрезмерной механической нагрузки точечного характера, вызвавшей нарушение питания костной ткани.
На начальной стадии, тем более в молодом возрасте явные клинические проявления отсутствуют.
Это препятствует своевременной диагностике остеохондропатии костей и назначению лечения, что чревато микропереломами и развитием артроза. Но, при грамотном подходе к лечению прогноз в целом благоприятный.
Остеохондропатия не представляет опасности для жизни человека. При правильно подобранной терапии деформация и контрактура не возникают.
Что представляет собой остеохондропатия костей
Это заболевание является результатом эмболии или тромбоза, влекущего нарушение циркуляции крови и развитие асептического некроза. По мере его прогрессирования крепость поврежденной костной ткани уменьшается — малейшая нагрузка, судороги, мышечное перенапряжение усиливает патологию.
Появляются болевые ощущения, ограничивается подвижность пораженного участка, суставы теряют здоровую конфигурацию, что приводит к деформирующему артрозу.
При асептическом некрозе, возникающем при остеохондропатии сустава, разрушаются и гибнут костные клетки, при этом межклеточная субстанция сохраняется.
Первое описание остеохондропатии суставов появилось в начале ХХ столетия.
По клиническим проявлениям оно напоминает косно-суставной туберкулез, но отличатся доброкачественным течением с отсутствием таких соматических проявлений, как воспаление, лихорадка, истощение.
Согласно международной классификации болезней (МКБ-10), остехондропатии присвоен код М93.9, она отнесена к болезням костно-мышечной системы и соединительных тканей.
В большинстве случаях остеохондропатия диагностируется у детей и подростков (3-18 лет) – в период активного роста. Для каждой нозологической формы характерно развитие в определенных возрастных границах и распределение по половому признаку.
Симптомы остехондропатии
Для нее характерно длительное развитие. На начальной стадии клиническая картина отсутствует. Постепенное и медленное развитие патологии приводит изменениям в суставных структурах, что проявляется следующими признаками.
- Болевыми ощущениями, особенно при механических нагрузках или травмах пораженного участка;
- Отеками, не сопровождающимися воспалительными процессами;
- Частыми переломами;
- Мышечной контрактурой при остеохондропатии сустава;
- Изменением формы: поверхностно расположенные апофизы утолщены;
- Функциональными нарушениями: двигательная активность ограничена; при пяточной остеохондропатии появляется хромота;
- Укорочением конечностей.
Если поражен позвоночник – нарушается осанка, при патологии в нижних конечностях, в том числе остеохондропатии пяточной кости, изменяется походка — развивается хромота.
Игнорирование проблемы, неправильная диагностика и запоздалое лечение приводит к следующим последствиям:
- контрактуре – полной или частичной утрате подвижности сустава, его фиксации в вынужденном положении;
- мышечной дистрофии из-за нарушения обменных процессов, влекущих дефицит питательных веществ в костных тканях и уменьшение мышечной массы;
- артрозу – дегенеративно-дистрофическим изменениям в суставах, приводящим к постепенному разрушению хрящевой ткани.
При несвоевременном обращении к врачу, инвалидами становятся 27% пациентов.
Причины появления
Остехондропатия является следствием одной или нескольких нижеописанных патологий.
- Генетической предрасположенности — заболевание чаще диагностируется у пациентов, родители которых подвержены такой же патологии;
- Нарушения кровообращения — его природа может иметь врожденный, травматический характер или быть следствием нарушения обмена веществ;
- Нарушения обменных процессов, включая, углеводный, жировой, пуриновый;
- Нерационального или неполноценного питания, провоцирующего дефицит витаминов, микро-, макроэлементов (кальция, фосфора, магния и др.);
- Длительных пищевых расстройств: булимии, анорексии;
- Алиментарного (пищевого) или гормонального ожирения, чрезмерно развитой мышечной массы;
- Бактериальных, вирусных инфекций;
- Травматических повреждений;
- Эндокринных патологий;
- Нейротрофических нарушений;
- Длительного приема кортикостероидных гормонов.
Причиной наиболее часто диагностируемой остеохондропатии пяточной кости являются хронические микротравмы.
Они появляются, например, в результате длительного нахождения в вынужденной противоестественной позе или регулярных высоких нагрузок, приходящихся на один и тот же сустав.
Остеохондропатию пяточной кости диагностируют у профессиональных спортсменов: гимнастов, акробатов, фигуристов, фехтовальщиков.
Стадии заболевания
В своем развитии остеохондропатия костей проходит несколько этапов.
- Первая стадия асептического некроза длится от 1 до 12 месяцев. В этот период формируется и проявляется субхондральный некроз губчатых костей при сохранении жизнеспособности гиалинового хряща. Кость становится менее прочной и более уязвимой.
- Вторая стадия длится около полугода. В этот период выявляют первичную деформацию суставной поверхности. Она приобретает волнистые, фестончатые очертания. Наблюдается сплющивание и сдавливание поврежденных костных тканей, расширение суставной щели.
- Этот этап может длиться до 3-х лет. Для него характерно рассасывание некротических поражений и замещение выболевшей костной ткани грануляционной, содержащей новообразованные кровеносные сосуды. Высота кости уменьшается, на рентгеновских снимках некротический участок представлен отдельными мелкими фрагментами.
- На этой стадии, которая длится 2-3 года, восстанавливаются прочностные характеристики и форма кости. На смену выболевшим фрагментам и заменившим их тканям приходит новообразованное губчатое вещество.
- На конечном этапе возможны два варианта. При своевременном и адекватном лечении остеохондропатии анатомическая структура кости, ее структура и функциональные возможности восстанавливаются до 85% – пациент фактически выздоравливает. В противном случае заболевание приводит к стойкой деформации, развитию вторичного остеоартроза с существенным ограничением подвижности.
Между вышеописанными стадиями не существует четких разграничений. Для патологических процессов характерно постепенное развитие.
Какие кости и сустава подвержены остеохондропатии
патологические процессы могут развиваться в различных костных структурах. Остеохондропатии подвержены:
-
Длинные трубчатые кости (эпифизы): бедренная кость (головка), II—III плюсневые кости, ключица (грудинный конец), пальцы кистей (фаланги);
-
Короткие трубчатые кости: ладьевидная кость стопы, полулунная кистевая, надколенник, тело позвонков, таранная, сесамовидные кости, предплюсна.
-
Апофизы: большеберцовая кость, апофизарные кольца позвонков, плечевая, лобковая кость. Часто диагностируется остеохондропатия пяточного бугра.
В зависимости от локализации поражения выделяют несколько видов заболевания – болезнь Легга-Кальве-Пертеса, Келлера-I и II, Шейермана-Мау, Кальве, частичные остеохондропатии, поражение коленного, локтевого сустава, пяточной кости и т.д.
Диагностика
Диагностические мероприятия при предполагаемой остеохондропатии костей начинаются с анализа жалоб и сбора анамнеза. При клиническом осмотре выявляют характерные признаки заболевания. Обычно им не сопутствует ухудшение общего состояния, лабораторных показателей и явные воспаления (гиперемия, гипертермия).
В дальнейшем пациенту назначают:
-
Ультрасонографию. С ее помощью оценивается состояние поверхности костей.
-
Рентгенографию.
-
Компьютерную томографию. Она эффективна со 2-й стадии остеохондропатии. Применение мультиспиральной томографии с 3D-моделированием позволяет получить объемное изображение пораженного сегмента. Метод является единственно возможной альтернативой МРТ при нахождении металлоконструкций в теле пациента.
-
Магнитно-резонансную томографию. С ее помощью оценивают твердые и мягкие структуры пораженного участка и эффективность кровоснабжения костей.
При подозрении на остеохондропатию сустава рекомендуется проведение артроскопии – минимально инвазивной видеоэндоскопической манипуляции для оценки поверхности сустава, хрящевого покрытия, определения участков омертвевших тканей. Методика применяется не только для диагностики, но и лечения.
Методы лечения
При остехондропатии лечение носит комплексный характер наряду с устранением первопричины.
Режим
Лечебные мероприятия начинаются с соблюдения ортопедического режима для исключения нагрузки на пораженную область. В зависимости от локализации патологии возможно применение бандажей, наколенников, гипсовых лангетных повязок, жестких реклинирующих корсетов и др. При остеохондропатии пяточного бугра или бедренной кости рекомендуется пользоваться костылями или тростью.
Рацион
При остеохондропатии костей в рационе больного должны преобладать продукты, насыщенные жирными кислотами Омега-3, витаминами А, Е, С, цинком, магнием, селеном, медью.
Рекомендуется употребление:
- морепродуктов (особенно лосося, макрели и пр.);
- орехов;
- мяса птицы;
- куриных яиц;
- бобовых, соевых продуктов.
Желательно отказаться от мясных консервов, жирных молочных продуктов, животных жиров, копченостей.
Медикаментозная терапия
При лечении остеохондропатии целесообразно назначение следующих лекарственных средств:
- анальгетиков для устранения болевого синдрома;
- хондропротекторов — они препятствуют развитию дегенеративных изменений в костной ткани, восстанавливают ее структуру, уменьшают болевые ощущения.
- остеопротекторов – витаминно-минеральных комплексов для восстановления костной и хрящевой ткани, поддержания их здоровья;
- дезагрегантов для предотвращения тромбообразования.
Высокую эффективность доказал Артракам– препарат с хондо- и остеопротекторным действием. Он не только снимает боль и воспаление, но и восстанавливает хрящевые и суставные ткани, предотвращая их разрушение.
Удобная форма и дозировка делают лечение комфортным, эффективным, с пролонгированным результатом. Помните, что все препараты должны назначаться врачом – даже у Артракама есть противопоказания.
Самолечение недопустимо.
Эффективность ЛФК, массажа
Главная задача лечебной физкультуры — укрепление суставов, костной и мышечной ткани, восстановление физической активности. ЛФК назначается на любой стадии заболевания и предусматривает два вида упражнений:
- активные – выполняются пациентом самостоятельно;
- пассивные – выполняются специалистом.
Комплекс упражнений разрабатывается врачом в зависимости от стадии заболевания и состояния пациента.
Действие массажа направлено на снятие болевого синдрома, контрактур, улучшение питания костных тканей, коррекцию кровообращения.
Физиотерапия
Физиотерапевтическое воздействие позволяет:
- улучшить кровообращение;
- уменьшить болевые ощущения;
- повысить регенерацию пораженного участка;
- снизить выраженность дистрофических изменений;
- восстановить функции сустава.
При лечении остеохондропатии целесообразно назначение: электро-, фонофареза, гелиотерапии, талассотрапии, воздушных ванн, ультразвука, пелоидотерапии, радоновых и хлоридно-натриевых ванн и пр.
Оперативное вмешательство
Операция при остеохондропатии назначается при отсутствии эффекта от консервативной терапии. После нее значительно улучшается кровоснабжение пораженной области, нейтрализуются биомеханические нарушения костных тканей.
Лечение остеохондропатии может длиться несколько лет. Его эффективность во многом зависит от строгого следования врачебным рекомендациям.
Профилактика
Восстановление суставов – это тяжелый, регулярный совместный труд врача и пациента. Тяжелого состояния и болезненных последствий можно избежать. В этом помогут простые профилактические меры.
При малейших жалобах на суставы рекомендуем ограничить усиленные физические нагрузки, систематически посещать сеансы массажа, заняться плаванием, придерживаться здорового питания.
Надеемся, что наша статья поможет вам сохранить легкость и подвижность на долгие годы.

 Хондромаляция надколенника в клинике Доктора Глазкова в Москве
Хондромаляция надколенника в клинике Доктора Глазкова в Москве 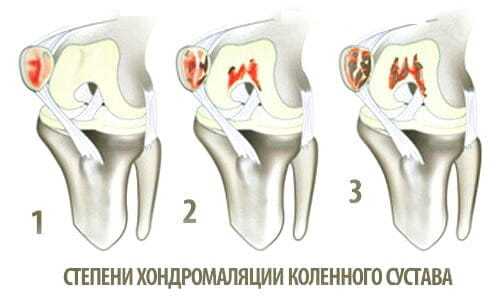 Хондромаляция надколенника – степени и виды
Хондромаляция надколенника – степени и виды  Хондромаляция надколенника – симптомы
Хондромаляция надколенника – симптомы 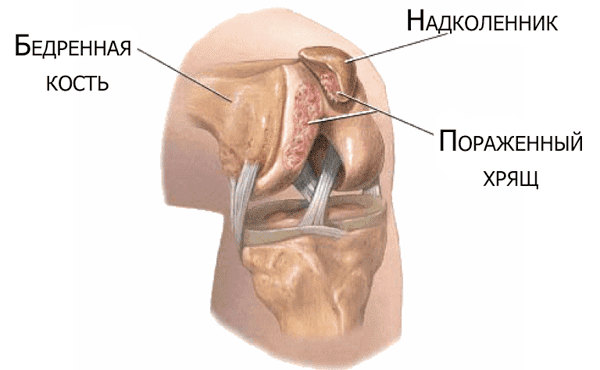 хондромаляция надколенника
хондромаляция надколенника 
 Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.