Для выявления возбудителя бронхолегочных заболеваний зачастую назначается общий анализ мокроты, выделяющейся во время кашля. Это лабораторное исследование патологического секрета, который образуется в трахее, бронхах и легких.Мокрота является секретом слизистых оболочек альвеол легких и бронхов. В норме ее немного или нет совсем. Дыхательные пути продуцируют мало секрета, который незаметно проглатывается. В его состав входят иммуноглобулины, слущенные клетки эпителия, белки и лимфоциты. Кроме того, секрет необходим для выведения мелких частиц пыли, попавших с воздухом при вдыхании. Таким образом происходит естественное очищение дыхательных путей. У курильщиков, а также при различных патологических процессах количество продуцируемого секрета увеличивается в несколько раз. Эта слизь удаляется уже при откашливании или отхаркивании. Состав секрета меняется. Теперь в нем можно обнаружить вирусы, патогенные бактерии, гной, кровь и атипичные клетки.Во время заболеваний ее исследование играет значимую роль для диагностирования деструктивных и воспалительных болезней, выявления возбудителя заболевания. Основная цель общего анализа мокроты – уточнение диагноза.
Показания к проведению
Анализ позволяет тщательно изучить состав мокроты. Чаще всего, его проводят при подозрении на туберкулез. В случае положительного результата в нем обнаруживают микробактерии – специфического возбудителя болезни.
Кроме того, данный анализ назначается при самых различных патологиях, заболеваниях, сопровождающихся упорным длительным кашлем:
- бронхит – воспаление слизистой оболочки бронхов;
- бронхиальная астма – хроническое заболевание аллергической природы, сопровождающееся бронхоспазмом;
- бронхоэктатическая болезнь – локальное расширение бронхов, сопровождающееся развитием гнойно-воспалительного процесса;
- пневмония – воспаление легких;
- туберкулез легких – специфическое инфекционное заболевание, вызванное палочкой Коха;
- коклюш – бактериальная инфекция, провоцируемая возбудителем бордетеллой;
- хроническая обструктивная болезнь легких – прогрессирующая патология, сопровождающаяся частичным нарушением вентиляции легких, вызванным аномальным воспалением в ответ на раздражение пылью или газами;
- новообразования дыхательной системы;
- пневмокониозы – группа профессиональных заболеваний, вызванных длительным вдыханием производственной пыли.
Также общий анализ важен при подозрении на глистную или грибковую инвазию легких, при неясном процессе в органах дыхания с постоянным отделением мокроты, для уточнения диагноза после аускультации или другого исследования.
Правила подготовки
Правила сбора мокроты
Для получения точного результата важно следовать простым правилам сбора мокроты. Для этого заранее нужно приобрести в аптеке специальный стерильный контейнер с закрывающейся крышкой.
Мокрота собирается с утра сразу после пробуждения, натощак, перед этим важно хорошо прополоскать рот. Сплевывать мокроту в контейнер нужно аккуратно, чтобы не прикасаться к нему губами. Для исследования достаточно 3-5 мл.
Главное, собрать отделяемое именно из бронхов и легких, а не слизь из носоглотки.
В течение двух-трех часов анализ важно доставить в лабораторию, до этого времени ее рекомендуется хранить в холодильнике в закрытом контейнере. При сдаче материала лаборанту или врачу необходимо сообщить обо всех препаратах, которые пациент принимает ежедневно или периодически.
Методика проведения исследования
В лаборатории собранная мокрота помещается в специальные чашки Петри.
Общий анализ состоит из нескольких исследований, каждое из которых имеет самостоятельное значение. Критериями для диагностики являются:
- визуальный осмотр выделений;
- установление количества мокроты;
- определение ее цвета, вязкости, степени прозрачности, запаха, слоистости;
- микроскопия для обнаружения примесей;
- бактериоскопия;
- бактериологический посев;
- изучение клеточного состава (цитология).
Если в мокроте будут обнаружены неспецифические патогенные микроорганизмы, сразу проводят дополнительный анализ, цель которого – установление их чувствительности к антибиотикам. Благодаря этому исследованию врач сможет подобрать наиболее эффективные препараты для терапии.
Конкретный объем исследований зависит от предполагаемого диагноза. То есть, в рамках общего анализа мокроты не всегда проводят цитологию или бактериологический посев, а только когда есть для этого показания. Обычно врач в направлении указывает, какие именно показатели его интересуют.
Интерпретация результата (норма и отклонения)
В норме мокрота практически отсутствует, может быть в небольших количествах у певцов или курильщиков. При воспалительных процессах ее может отделяться до литра в сутки, и более того.
Количество. Может колебаться от 10 мл до 100 мл в сутки. Это зависит от характера воспаления и заболевания. Например, много отделяется мокроты при туберкулезе, абсцессе или отеке легких, бронхоэктатической болезни, гангрене легкого.
При пневмониях, острых бронхитах секрета отделяется меньше. Уменьшение количества мокроты может свидетельствовать как об улучшении состояния, так и об ухудшении дренирования тканей легкого.
Увеличение объема отделяемой слизи бывает при прогрессировании заболевания либо является показателем улучшения дренирования полостей в дыхательных путях.
Цвет мокроты. Чаще всего слизь бывает белой или бесцветной. При гнойных процессах, бронхоэктатической болезни или посттуберкулезных нарушениях цвет мокроты зеленый. При крупозной или очаговой пневмонии она может быть ржавого цвета. Такой цвет присутствует и при застойных явлениях в легких, туберкулезе. Если появляются примеси свежей крови, то есть, мокрота становится ярко-розовой, это свидетельствует о кровохарканье при туберкулезе, раке, абсцессе или отеке легкого.
Запах. У здоровых людей запаха от выделяемого секрета нет. При абсцессе или гангрене легких, а также при онкологических процессах и бронхоэктатической болезни запах становится гнилостный, зловонный. При вскрытии эхинококковой кисты мокрота будет иметь специфический фруктовый запах.
Тип мокроты. Выделения слизистого характера бывают при острых и хронических бронхитах и трахеитах. Слизисто-гнойная мокрота образуется при гнойном бронхите, абсцессе и гангрене легких, стафилококковой пневмонии. Серозное отделяемое бывает при отеке легкого. Мокрота с кровью иногда является признаком инфаркта легких, травмы, новообразования, сифилиса.
Секрет здоровых людей не имеет также примесей. При онкологии или других серьезных патологических процессах присутствуют кровяные сгустки, возможно постоянное кровохарканье.
Густая мокрота характерна при трахеите и остром бронхите.
Редко, но иногда в мокроте наблюдается присутствие аскарид и их личинок, яйца легочной двуустки, что свидетельствует о заражении дыхательных путей гельминтами.
Для уточнения диагноза в обязательном порядке проводится химическое исследование мокроты: уточняется реакция, наличие следов белка, желчные пигменты. Их наличие и количество в секрете говорит об имеющихся заболеваниях.
Во время микроскопического исследования определяется наличие клеток плоского эпителия (бронхит, астма), альвеолярные макрофаги, лейкоциты, эритроциты, эластические волокна, опухолевые клетки. Они могут свидетельствовать о следующем:
- Альвеолярные макрофаги. Появляются на фоне хронических процессов.
- Цилиндрический мерцательный эпителий. Говорит о воспалительном процессе в бронхах, трахее или гортани, а также они бывают при бронхиальной астме и злокачественном новообразовании.
- Плоский эпителий. Не имеет диагностического значения. Попадает в мокроту со слюной.
- Лейкоциты. Нейтрофилы появляются при слизисто-гнойном воспалении. Эозинофилы бывают при бронхиальной астме, гельминтах, инфаркте легкого или пневмонии. Лимфоциты встречаются при коклюше и туберкулезе.
- Эритроциты. Единичные клетки диагностического значения не имеют. Неизмененные клетки могут быть при кровохарканье.
- Атипичные элементы. Могут быть признаком злокачественного процесса.
Если пациент применяет какие-либо лекарственные средства, это изменяет характер выделяемого секрета.
Результаты анализа может трактовать только врач. Он учитывает клиническую картину и результаты других анализов, после чего устанавливает окончательный диагноз.
- Где сдать?
- Анализы на дому
- Результаты анализов
- Уникальные анализы
Как собрать мокроту и правильно подготовиться к анализу в медицинской лаборатории ЭндоМедЛаб Клиники Семейной Стоматологии Аполлония в Красноармейске
Как правильно подготовиться к анализу мокроты
Анализ мокроты – это исследование, проводящееся с использованием микроскопического и бактериального исследований для подбора лечения или верификации диагноза.
Лабораторное исследование мокроты включает в себя несколько видов:
- визуальный – оценка физических свойств мокроты глазом: характер, цвет, запах, консистенция, количество, примеси;
- цитологический – при помощи микроскопа оценивается клеточный состав мокроты: лейкоциты, эритроциты, эпителиальные и раковые клетки, волокна, наличие микроорганизмов (бактерий, вирусов, простейших);
- бактериологический – посев мокроты на среды с целью определения возбудителя болезни, а также чувствительности к антибиотикам.
Чтобы собрать слизистое отделяемое бронхов, нужно купить в аптеке контейнер для сбора. Иной вариант – использовать емкость, выданную в медицинском учреждении.
Чаще всего сбору подлежит мокрота, которая скопилась за ночь. Но в экстренных ситуациях возможен сбор в любое время суток.
До процедуры необходимо прополоскать рот фильтрованной или кипяченой водой, при этом утром должна быть произведена чистка зубов.
Для сбора порции мокроты нужно произвести вдох, медленно выдохнуть, воспроизвести эти действия еще раз. И на третий раз нужно вдохнуть, затем резко выдохнуть, будто воздух выталкивается обратно, и откашляться. Производя эти манипуляции нужно прикрыть рот стерильной салфеткой или марлей.
После нужно поднести максимально близко контейнер к нижней губе и сплюнуть в нее, закрыть емкость с мокротой крышкой. Данные манипуляции с откашливанием можно повторять до тех пор, пока не соберется 5 мл мокроты.
Если мокроту трудно собрать, то пациенту рекомендуется:
- откашливаться в определенной позе, например, лежа на животе, левом боку, сделав наклон вниз;
- приготовить раствор из соли и соды, налив в небулайзер вдыхать в течение 15 минут, это помогает выделению мокроты;
- отхаркивающие препараты, которые стоит принять накануне планируемой процедуры, при этом нужно пить не менее полутора литров воды.
Производят забор мокроты во время бронхоскопии в следующих случаях:
- невозможность получения мокроты традиционным способом;
- мокрота должна быть без примеси слюны.
Для получения секрета бронхиального дерева есть 2 техники:
- В бронхиальное дерево вводится катетер и через него происходит аспирация содержимого.
- Через катетер впрыскивается до 200 мл физраствора, а аспирации подвергаются промывные воды.
Принятая мокрота и промывные воды могут использоваться для проведения любых исследований.
Получение мокроты дома должно производиться с использованием техники вдоха-выдоха и откашливания. Лучше производить забор в проветренном помещении или перед открытым окном.
Общий анализ мокроты
Общий анализ мокроты — это лабораторное изучение патологического секрета, образующегося в легких, бронхах и трахее.
Виды анализов мокроты
Общий анализ мокротывключает в себя несколько исследований, каждое из которых имеет самостоятельное значение.
Диагностика включает в себя:
- осмотр выделений;
- установление их количества;
- определение цвета, прозрачности и вязкости;
- микроскопию;
- бактериоскопию;
- бактериологический посев;
- изучение клеточного состава.
Объем исследования и конкретный перечень определяемых параметров зависит от состояния пациента и предполагаемого диагноза. Так, не всегда может использоваться бактериологический посев и детальное цитологическое изучение. Врач в направлении указывает, какие показатели его интересуют. Каждый параметр исследования мокротыизменяется по-разному при различных заболеваниях.
Общий клинический анализ мокротыобнаруживает, прежде всего, патогенные микроорганизмы, самая значимая из которых — микобактерия или возбудитель туберкулеза. Могут быть также обнаружены злокачественные опухолевые клетки, примесь гноя или крови, что тоже указывает на вполне определенные болезни. Если обнаруживаются патогенные микроорганизмы, то сразу устанавливается их чувствительность к антибиотикам и бактериофагам, что позволяет врачу назначить наиболее эффективное лечение.
Микроскопическое исследование— это рассмотрение под большим увеличением отделяемого из дыхательных путей. Для лучшего различения препараты окрашивают.
Заболевания, при которых назначается общий анализ мокроты
У здорового человека мокрота не образуется. В норме дыхательные пути продуцируют небольшое количество секрета, который незаметно для человека проглатывается.
В состав нормального секрета входят слущенные эпителиальные клетки, иммуноглобулины, белки другого назначения и клеточные элементы, в первую очередь лимфоциты. Бронхиальный секрет необходим для выведения мелких частиц, вдыхаемых с воздухом.
Такой механизм необходим для естественного очищения дыхательной системы.
При любом заболевании, а также при курении количество вырабатываемой дыхательными путями слизи увеличивается в разы. Она должна удаляться при отхаркивании. Поэтому основное показание для такого исследования — наличие мокроты.
В мокротемогут содержаться патогенные бактерии, вирусы, раковые клетки, форменные элементы и предметы, случайно попавшие из полости рта. Это своеобразный отпечаток тех процессов, от которых страдает дыхательная система.
Мокрота для общеклинического исследованиясобирается при таких болезнях:
- бронхит – воспалительное поражение бронхиальной стенки;
- пневмония – воспаление легочной ткани;
- бронхиальная астма – аллергическая реакция бронхов с бронхоспазмом;
- легочной туберкулез – инфекционное заболевание, вызываемое палочкой Коха;
- коклюш – преимущественно детская инфекция, вызываемая бордетеллами;
- бронхоэктатическая болезнь – локальное расширение бронхиальной стенки (в образованной полости застаивается мокрота);
- опухоли дыхательной системы;
- глистная инвазия – эхинококкоз и др.;
- грибковое поражение – актиномикоз и др.;
- силикоз – профпатология, развивающаяся при длительном вдыхании кремниевых соединений.
В обязательном порядке исследование выполняется при наличии кашля с мокротой, а также при подозрительных данных рентгеновского снимка или при патологических данных аускультации легких.
Подготовка к анализу
Если мокроты образуется достаточно, то особой подготовки не требуется. Если же отделяемое скудное, основная подготовка к общему анализу мокроты — это теплое питье, лучше всего чай с молоком. По согласованию с врачом можно использовать отхаркивающие средства.
Вечером накануне перед анализом полезно выпить 2-3 стакана чистой воды, чтобы несколько увеличить количество отделяемого.
Необходимо сообщать лечащему врачу или лаборанту название и дозу всех медикаментов, если они принимаются ежедневно или эпизодически незадолго до исследования.
Как сдать мокроту на анализ
Мокрота на общий анализ собирается в стерильный контейнер. Делать это нужно утром, до еды. Нужно умыться, почистить зубы и хорошо прополоскать рот. Материал собирается в процессе откашливания.
Для исследования достаточно 3-5 мл. Важно собирать именно отделяемое бронхов и легких, а не носоглотки. Правильный сбор мокроты на общий анализ— важное мероприятие.
Биологический материал доставляется в течение 3-х часов, а до этого хранится в холодильнике в закрытом контейнере.
Расшифровка общего анализа мокроты
Общий анализ мокроты показывает, какое заболевание дыхательных путей есть у человека. Расшифровывает результаты исследования лечащий врач, который учитывает все особенности состояния пациента. Оцениваются такие параметры:
- характер патологического отделяемого;
- консистенция;
- объем;
- цветовое окрашивание и степень прозрачности;
- запах;
- патологические включения.
При микроскопическом изучении дополнительно исследуются клеточные элементы, присутствующие волокна и кристаллические структуры. В некоторых случаях используют дополнительное окрашивание, когда при анализе мокрота окрашивается для обнаружения эозинофильных лейкоцитов или клеток, которые появляются при бронхиальной астме и аллергии.
Сдать анализ мокроты можно без предварительной записи ежедневно:
- пн.-сб.: 08:30—13:00 (первый забор), 13:00—17:00 (второй забор)
- вс.: 09:30—14:00.
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Общий анализ мокроты: исследования в лаборатории KDLmed
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Для чего используется этот анализ?
- Для диагностики и оценки патологического процесса в легких и дыхательных путях.
Когда назначается анализ?
- При заболеваниях органов дыхания, которые сопровождаются кашлем и выделением мокроты.
- Синонимы русские
- Клинический анализ мокроты.
- Синонимы английские
- Sputum analysis.
- Метод исследования
- Микроскопия.
- Единицы измерения
- Мг/дл (миллиграмм на децилитр),
- Какой биоматериал можно использовать для исследования?
- Мокроту.
- Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
- Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут.
, который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества.
Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты.
У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, её цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса.
Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов.
Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте.
Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции.
Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учётом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
- При заболеваниях легких и бронхов (бронхитах, пневмонии, бронхиальной астме, хронической обструктивной болезни легких, туберкулезе, бронхоэктатической болезни, новообразованиях органов дыхания, грибковой или глистной инвазии легких, интерстициальных заболеваниях легких);
- при наличии кашля с выделением мокроты;
- при уточненном или неясном процессе в грудной клетке по данным аускультации или рентгенологического обследования.
- Что означают результаты?
- Референсные значения
- Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
- Незначительное количество мокроты отделяется при…
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при…
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани).
- По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
- Цвет мокроты
- Чаще мокрота бесцветная.
- Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
- Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
- Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
- Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
- Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
- Запах
- Мокрота обычно не имеет запаха.
- Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
- Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
- Характер мокроты
- Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
- Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
- Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
- Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
- Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
- Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
- Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
- Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
- Альвеолярные макрофаги в повышенномколичестве в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
- Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроте.
- Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
- Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
- Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
- Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Что может влиять на результат?
Результаты анализа будут недостоверными при:
- неправильном сборе материала (например, сборе слюны, а не мокроты);
- попадании в материал посторонних веществ и биоматериалов;
- несвоевременной доставке материала в лабораторию (более двух часов после сбора мокроты).
Прием антибактериальных, противогрибковых или противогельминтных препаратов, влияющих на возбудителей инфекционного процесса в легких, изменяет характер мокроты.
Важные замечания
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Сбор мокроты необходимо осуществлять утром, до еды. Анализ мокроты будет достоверней, если перед сбором материала почистить зубы и прополоскать рот кипячёной водой, что позволит уменьшить количество бактерий в полости рта.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
- Также рекомендуется
- Кто назначает исследование?
- Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог
- Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Подготовка к исследованию мокроты и слюны
Общие правила сбора мокроты | Общие правила сбора слюны | Правила сбора слюны для исследований «Кортизол в слюне» | Общая клиника | Туберкулез | Посев на микрофлору и чувствительность к антибиоткам | Анаэробы и чувствительность к антибиотикам | На грибы Candida | Микроскопические грибы (комплекс) | Сбор мокроты у детей
Правила сбора мокроты
Недопустимо направлять мокроту на исследование в емкостях, не предназначенных для этих целей, так как в них могут содержаться вещества, способные исказить результат анализов.
Нельзя разделять мокроту на две части для исследования в разных лабораториях, так как важные компоненты могут попасть только в один из контейнеров.
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Общие правила сбора слюны
Внимание! Нецелесообразно проводить исследования слюны на фоне применения глюкокортикоидных препаратов (в т.ч. мазей).
За сутки до взятия слюны не употреблять алкоголь.
- За час до сбора слюны не есть, не курить, не чистить зубы (если нет других указаний от лечащего врача).
- За 10 минут до сбора слюны прополоскать рот водой.
Правила сбора слюны для исследований «Кортизол в слюне»
- За сутки и в течение всего периода сбора слюны исключить физические нагрузки, не употреблять кофеин (чай, кофе, кофеиносодержащие энергетические напитки, продукты, жевательная резинка), алкоголь;
- За один час до сбора слюны не курить;
- За 30 минут до сбора слюны не употреблять пищу, не чистить зубы, в том числе не использовать зубную нить и ополаскиватель для полости рта, не жевать жевательную резинку;
- За 10 минут до сбора слюны прополоскать рот водой;
- Прием седативных препаратов, кортизона ацетата, эстрогенов, пероральных контрацептивов, глюкокортикоидных препаратов (в т. ч. мазей) может вызвать повышение уровня кортизола. Отмена лекарственных препаратов осуществляется строго по рекомендации лечащего врача.
Продробнее о правилах сбора слюны для исследований «Кортизол в слюне» смотрите по ссылке
Мокрота. Общая клиника
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, отделяющуюся при отхаркивании. Попадание слюны в образец может существенно влиять на результат исследования.
Мокрота. Туберкулез
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию не позднее, чем через 1–1,5 часа после сбора. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Посев мокроты на микрофлору и чувствительность к антибиотикам
Для бактериологического исследования мокроту собирают до начала антибактериальной терапии или через определенный промежуток времени после введения препарата.
Порядок сбора
- Мокрота собирается утром, натощак. Перед сбором мокроты почистите зубы и прополощите рот водой, чтобы удалить частицы пищи и бактериальный налет. Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию. При этом должны быть созданы условия, исключающие ее охлаждение при транспортировке. В противном случае в мокроте быстро произойдут изменения ее качеств, состава микробных колоний, что может исказить результаты исследования.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Мокрота. Анаэробы и чувствительность к антибиотикам
- Внимание Мокрота собирается натощак.
- Предварительно почистите зубы, десны и язык зубной щеткой и прополощите рот кипяченой водой комнатной температуры.
- Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Внимание! Нельзя собирать мокроту, выделяемую при отхаркивании, только при откашливании. Попадание слюны в образец может существенно влиять на результат исследования.
Мокрота. На грибы Candida
Внимание! Мокрота собирается до начала антибактериальной терапии.
Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Мокрота. Микроскопические грибы (комплекс)
Мокрота собирается до начала антибактериальной терапии. Предварительно почистите зубы, десны и язык зубной щеткой и прополощите рот кипяченой водой комнатной температуры.
Порядок сбора
- Сделайте два глубоких вдоха, задерживая дыхание на несколько секунд, после каждого глубокого вдоха медленно выдыхайте. Затем вдохните в третий раз и с силой выдохните (вытолкните) воздух. Еще раз вдохните и хорошо откашляйтесь.
- Поднесите контейнер как можно ближе ко рту и осторожно сплюньте в него мокроту после откашливания. Следите, чтобы мокрота не попала на край контейнера. Не касайтесь внутренней поверхности крышки и стенок стерильного контейнера пальцами. Плотно закройте контейнер крышкой.
- Вымойте руки с мылом.
- Собранную для исследования утреннюю мокроту доставьте в лабораторию.
Внимание! Качественным материалом для анализа считается мокрота, имеющая слизистый или слизисто-гнойный характер, а также содержащая плотные белесоватые включения.
Сбор мокроты у детей
У детей, не умеющих откашливать мокроту и заглатывающих ее, следует поступить следующим образом:
- Вызвать рефлекторный кашель, раздражая ватным тампоном, накрученным на ручку чайной ложки область корня языка и задней стенки глотки.
- Полученную мокроту собрать этим же тампоном и поместить в контейнер.
Так же следует поступать с очень слабыми больными, которые не могут откашляться самостоятельно.

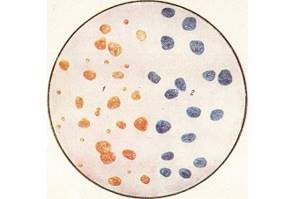 Цвет мокроты. Чаще всего слизь бывает белой или бесцветной. При гнойных процессах, бронхоэктатической болезни или посттуберкулезных нарушениях цвет мокроты зеленый. При крупозной или очаговой пневмонии она может быть ржавого цвета. Такой цвет присутствует и при застойных явлениях в легких, туберкулезе. Если появляются примеси свежей крови, то есть, мокрота становится ярко-розовой, это свидетельствует о кровохарканье при туберкулезе, раке, абсцессе или отеке легкого.
Цвет мокроты. Чаще всего слизь бывает белой или бесцветной. При гнойных процессах, бронхоэктатической болезни или посттуберкулезных нарушениях цвет мокроты зеленый. При крупозной или очаговой пневмонии она может быть ржавого цвета. Такой цвет присутствует и при застойных явлениях в легких, туберкулезе. Если появляются примеси свежей крови, то есть, мокрота становится ярко-розовой, это свидетельствует о кровохарканье при туберкулезе, раке, абсцессе или отеке легкого. Альвеолярные макрофаги. Появляются на фоне хронических процессов.
Альвеолярные макрофаги. Появляются на фоне хронических процессов.