17 Марта 2015
- Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами — лейшманиями.
- Существует 3 основных типа лейшманиоза — висцеральный (часто называемый кала-азар и являющийся самой тяжелой формой болезни), кожный (наиболее распространенный) и слизисто-кожный.
- Возбудителем лейшманиоза является простейший паразит Leishmania , который передается при укусе инфицированных москитов.
- Болезнь поражает самых бедных людей планеты и связана с недостаточностью питания, перемещением населения, плохими жилищными условиями, слабой иммунной системой и отсутствием ресурсов.
- Лейшманиоз связан с изменениями в окружающей среде, такими как обезлесение, строительно дамб и ирригационных систем и урбанизация.
По данным Всемирной Организации Здравоохранения (ВОЗ) ежегодно в мире регистрируется от 700 тысяч до 1,3 миллиона новых случаев кожного лейшманиоза и 200 — 400 тысяч случаев висцерального лейшманиоза. В среднем от висцерального лейшманиоза в мире погибает до 30 тысяч человек и по показателям смертности он уступает только малярии.
Висцеральный лейшманиоз (ВЛ, известный также как кала-азар) без лечения заканчивается смертельным исходом. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. ВЛ является высокоэндемическим в Индостане и Восточной Африке. По оценкам, в мире ежегодно происходит от 200 000 до 400 000 новых случаев заболевания ВЛ. Более 90% новых случаев заболевания происходит в шести странах: Бангладеш, Бразилии, Индии, Судане, Эфиопии и Южном Судане.
Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и вызывает повреждения кожи, главным образом язвы, на открытых участках тела, после которых на всю жизнь остаются шрамы и тяжелая инвалидность.
Около 95% случаев заболевания КЛ происходит в Америке, в Средиземноморском бассейне, на Ближнем Востоке и в Средней Азии. Более двух третей новых случаев заболевания КЛ приходится на 6 стран: Алжир, Афганистан, Бразилию, Иран (Исламскую Республику), Колумбию и Сирийскую Арабскую Республику.
По оценкам, в мире ежегодно происходит от 0,7 миллиона до 1,3 миллиона новых случаев заболевания.
Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и горла. Около 90% случаев заболевания слизисто-кожным лейшманиозом происходит в Многонациональном Государстве Боливия, Бразилии и Перу.
В Российской Федерации регистрируются только завозные случаи лейшманиоза. Это связано с выездом в страны с теплым климатом — тропики, субтропики. Риск заражения лейшманиозом остается при посещении стран ближнего зарубежья: Азербайджана, Армении, Грузии, Кыргызстана, Таджикистана, Узбекистана. Активность переносчиков возбудителя отмечается в весенне — летний период — с мая по сентябрь.
Формы передачи лейшманиоза:
Средиземноморский бассейн
В Средиземноморском бассейне основной формой болезни является висцеральный лейшманиоз. Он зарегистрирован в сельских районах, деревнях в горной местности, а также некоторых пригородных районах, где паразиты лейшмании живут на собаках и других животных.
Юго-Восточная Азия
В Юго-Восточной Азии висцеральный лейшманиоз — основной тип заболевания.
Передача инфекции обычно имеет место в сельских районах на высоте ниже 600 м над уровнем моря, для которых характерны обильные годовые осадки, средняя влажность выше 70%, температура от 15° до 38°C, обильная растительность, грунтовые воды и аллювиальные почвы.
Болезнь наиболее распространена в деревнях, где люди часто живут в домах с глинобитными стенами и земляными полами, а скот и другие домашние животные содержатся по соседству с людьми.
- Восточная Африка
- В Восточной Африке часто бывают вспышки висцеральнгого лейшманиоза в северной саванне, где растут акации и баланитесы, а также в южной саванне и лесных районах, где москиты живут возле термитников.
- Кожный лейшманиоз распространен в горной местности Эфиопии и других местах Восточной Африки, где в деревнях, построенных в скалах или на берегах рек, являющихся природной средой обитания даманов, происходит повышенное число контактов людей с москитами.
- Афроевразия
В Афроевразии самый распространенный тип заболевания — кожный лейшминиоз. Сельскохозяйственные проекты и ирригационные системы могут повысить распространенность одной формы кожного лейшманиоза, так как для работы в рамках этих проектов приезжают люди, не имеющие иммунитета к этой болезни.
Крупные вспышки болезни происходят в густонаселенных городах, особенно в военное время и при крупномасштабной миграции населения. Носителями паразита, вызывающего кожный лейшманиоз, являются, главным образом, люди или грызуны.
Америка
Кала-азар в Америке очень схож с разновидностью, распространенной в Средиземноморье. Считается, что инфицированию людей способствует обычай держать собак и других домашних животных в домах.
Эпидемиология КЛ в Америке сложная, с разными циклами передачи, хозяевами паразита, переносчиками, клиническими проявлениями и ответными реакциями на терапию и с многочисленными видами Leishmania, циркулирующими в одном и том же географическом районе.
Пост-кала-азар кожный лейшманиоз (PDKL)
PDKL является осложнением висцерального лейшманиоза, проявляющимся в виде макулезной, папулезной или узелковой сыпи обычно на лице, верхней части рук, туловище и других частях тела.
Он характерен, в основном, для Восточной Африки и Индостана, где это состояние развивается у 50% и 5-10% пациентов с кала-азар, соответственно.
Обычно сыпь появляется через 6 месяцев — один или более лет после видимого излечения кала-азар, но может появиться и раньше. Люди с PDKL считаются потенциальным источником инфекции кала-азар.
Коинфекция лейшмании и ВИЧ
Существует высокая вероятность, что у людей с коинфекцией лейшмании и ВИЧ разовьется резко выраженная клиническая болезнь с частыми рецидивами и высокими показателями смертности.
Антиретровирусное лечение ограничивает развитие болезни, отдаляет наступление рецидивов и повышает выживаемость коинфицированных пациентов.
Высокие показатели сочетанной инфекции leishmania-ВИЧ зарегистрированы в Бразилии, Эфиопии и индийском штате Бихар.
Основные факторы риска
Социально-экономические условия
Нищета повышает риск заболевания лейшманиозом. Плохие жилищные условия и домашние санитарные условия (например, отсутствие утилизации отходов, открытая канализация) могут способствовать увеличению числа мест для размножения и пребывания москитов, а также расширению их доступа к людям.
Москитов привлекают скученные жилищные условия, которые обеспечивают хороший источник их «кровавой» пищи. Поведение людей, например привычка спать на свежем воздухе или на полу, может повышать риск. Использование надкроватных сеток, обработанных инсектицидом, способствует снижению риска.
- Недостаточность питания
- Недостаточное потребление продуктов с высоким содержанием протеинов, железа, витамина А и цинка повышает риск развития кала-азар после инфицирования.
- Передвижение населения
Эпидемии обеих основных форм лейшманиоза часто связанны с миграцией и передвижением людей, не имеющих иммунитета, в районы, где сохраняются циклы передачи инфекции.
Важными факторами остаются воздействие на рабочих местах, а также широко распространившееся обезлесение. Например, люди, поселяющиеся в местах, которые раньше были лесами, приближаются к местам обитания москитов.
Это может привести к быстрому росту заболеваемости.
- Изменения в окружающей среде
- Изменения в окружающей среде, которые могут повлиять на заболеваемость лейшманиозом, включают урбанизацию, доместикацию цикла передачи инфекции и проникновение сельскохозяйственных ферм и поселений в лесные районы.
- Изменение климата
- Лейшманиоз чувствителен к климату — на него оказывают значительное воздействие изменения, связанные с выпадением осадков, температурой и влажностью. Глобальное потепление и деградация почв оказывают воздействие на эпидемиологию лейшманиоза разными путями:
- изменения температуры, выпадения осадков и влажности могут оказывать значительное воздействие на переносчиков и хозяев путем изменения мест их распространения и воздействия на их выживаемость и размеры популяций;
- небольшие температурные колебания могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может привести к установлению передачи паразита в районах, ранее не являющихся эндемичными по этой болезни;
- засуха, голод и наводнения, происходящие в результате изменения климата, могут приводить к массовому перемещению и миграции людей в районы с передачей лейшманиоза, а плохое питание может ослаблять их иммунитет.
Диагностика и лечение
При висцеральном лейшманиозе диагноз ставится на основе клинических признаков в сочетании с результатами паразитологических или серологических тестов (диагностических экспресс-тестов и других). При кожном и слизисто-кожном лейшманиозе серологические тесты имеют ограниченную ценность. Диагноз кожного лейшманиоза подтверждают клинические проявления и результаты паразитологических тестов.
Лечение лейшманиоза зависит от нескольких факторов, включая тип болезни, вид паразитов, географическое расположение. Лейшманиоз лечится и излечивается.
Всем пациентам, у которых диагностирован висцеральный лейшманиоз, требуется безотлагательное и полное лечение.
Детальная информация о лечении разных форм болезни в зависимости от географического расположения доступна в серии технических докладов ВОЗ 949 о борьбе с лейшманиозом.
Профилактика и борьба
Для профилактики лейшманиоза и борьбы с ним необходимо проводить комбинированные стратегии, так как передача инфекции происходит в сложной биологической системе с участием человека (хозяина), паразита, москита (переносчика) и в некоторых случаях животного резервуара (хозяина). Основные стратегии включают следующие:
Ранняя диагностика и эффективное ведение случаев заболевания способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть. В настоящее время есть высокоэффективные и безопасные препараты от лейшманиоза, особенно от ВЛ, и доступ к этим препаратам намного улучшился.
Борьба с переносчиками особенно в домашних условиях, способствует уменьшению или прекращению передачи инфекции. Методы борьбы включают распыление инсектицидов, использование обработанных инсектицидом сеток, рациональное использование окружающей среды и личную защиту.
Эффективный эпиднадзор за болезнью имеет большое значение. Раннее выявление и лечение случаев заболевания может способствовать уменьшению передачи инфекции и содействовать в проведении мониторинга за распространением и бременем болезни.
Борьба с животными-хозяевами является сложным мероприятием, требующим учета местных условий.
Социальная мобилизация и укрепление партнерств — мобилизация и санитарное просвещение местных сообществ при проведении эффективных мероприятий, направленных на изменение поведения, и коммуникационных стратегий, адаптированных к местным условиям. Партнерство и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями имеет критически важное значение на всех уровнях.
Что такое Лейшманиоз? Симптомы, диагностика, лечение, профилактика
09.12.2020
Мы продолжаем рассказывать о простейших, которые могут вызывать у человека самые разнообразные заболевания. Казалось бы — одноклеточный организм! Но все не так просто, как нам хотелось бы.
Одним из таких заболеваний является лейшманиоз — звучит жутко, но из названия понятно, что вызывается он простейшими рода Leishmania.
Лейшманиозы распространены по всему миру — инфекция у человека вызывается 20 видами Leishmania!
В зависимости от географии, они делятся на лейшманиозы Нового и Старого Света. В зависимости же от клинических проявлений — при поражении только кожи, кожи и слизистых оболочек или внутренних органов — они подразделяются на кожную, кожно-слизистую и висцеральную форму болезни соответственно.
Возбудителями кожного лейшманиоза являются L.L. major, L.L. tropica (Центральная и Юго-восточная Азия, средний Восток, Африка), L.L. aethiopica (Эфиопия, Кения, Уганда), L.L. mexicana, L.V. braziliensis (Центральная и Южная Америка, Мексика, Перу и Аргентина), L.V. guyanensis (Панама, Коста-Рика, Эквадор, Перу, Венесуэла).
Последние 4 группы из них способны вызвать диффузные кожные лейшманиозы и кожно-слизистые формы заболевания. Висцеральные формы лейшманиоза чаще всего вызывают L.L. infantum, L.L.
donovani (Средиземноморье, Северная Африка, Ближний Восток, Центральная и Юго-Западная Азия, Балканы, Китай, Индия, Китай, Пакистан, Центральная и Южная Америка).
Лейшманиозы — группа трансмиссивных заболеваний, это значит, что они передаются через укусы насекомых, в частности при укусах москитов видов Phlebotomus, Lutzomyia в зависимости опять же от географии. Источником инфекции и резервуаром являются человек и различные виды животных грызуны, собаки и другие — это также зависит от видов лейшманий и географического положения.
После укуса москита лейшмании могут либо оставаться в пределах кожи ограниченно или диффузно, либо распространяться на слизистые оболочки — в основном носа, ротоглотки, либо через лимфатическую систему разноситься к другим органам и тканям организма — проникать в селезенку, костный мозг, печень, кишечник и др.
Висцеральный лейшманиоз является наиболее тяжелой формой заболевания. Форма и тяжесть заболевания зависят не только от вида лейшмании, но и от иммунной защиты организма, поэтому тяжелее болеют дети раннего возраста, а для пациентов с ВИЧ-инфекцией лейшманиоз рассматривается как оппортунистическое заболевание.
Кожный лейшманиоз.
Поражение кожи развивается на месте укуса москита через несколько недель или даже месяцев. Множественные поражения кожи могут быть результатом неоднократных укусов.
Изначально это папула, которая медленно увеличивается, в центре образуется язвочка и развивается приподнятая эритематозная граница, где сконцентрированы внутриклеточные паразиты.
Язвочки чаще всего безболезненны, но присоединение вторичной бактериальной флоры может привести к прогрессированию заболевания и нагноению. Изъязвления обычно заживают спонтанно через несколько месяцев, но могут сохраняться в течение многих лет.
Диффузный кожный лейшманиоз.
Диффузная форма кожного лейшманиоза развивается редко, в основном лейшманиями Нового Света.
Характеризуется распространенным утолщением кожи в форме бляшек, папул или множественных узелковых образований, особенно на лице и наружней повержности конечностей, напоминая поражения при лепре.
Изъязвления и поражение слизистых оболочек чаще отсутствуют, но болезнь не проходит спонтанно и отличается склонностью к рецидивам после лечения.
Кожно-слизистый лейшманиоз.
Начинается с первичной кожной язвочки, как и другие формы кожного лейшманиоза. Это поражение кожи проходит спонтанно. Метастатическое распространение процесса на слизистые оболочки носа, ротоглотки могут произойти как на ранней стадии болезни, так и спустя многие годы.
Патогенетически при данном процессе происходит разрушение мягких тканей и хрящей, отек носа и губ. Как правило, у пациентов появляются заложенность носа, выделения и боль. Но болевой синдром может отсутствовать. Со временем развиваются массивные поражения носа, неба или лица, обезображивающие больного. Опасно присоединение вторичной бактериальной инфекции.
Летальные исходы у таких пациентов наступают из-за бактериальных осложнений и истощения.
Висцеральный лейшманиоз.
Клинические проявления могут развиться остро (например при иммунодефицитных состояниях), но могут начать проявляться через многие месяцы. Некоренные жители могут заразиться при посещение эндемичных районов — в таком случае инкубационные=й период может длиться до 2 лет.
Характерны волнообразная лихорадка с ознобом, чаще всего два пика температуры в течение суток, гепатоспленомегалия, лимфаденопатия, истощение, отеки.
Лабораторно выявляются панцитопения, гипоальбуминемия, гипергаммаглобулинемия, нарушение свертываемости крови. Поражения кожи встречаются редко. Нередко присоединяется вторичная бактериальная инфекция.
При несвоевременном неадекватном лечении или его отсутствии в течение нескольких месяцев-лет наступает летальный исход.
У пациентов, у которых нет клинических проявлений (например жители эндемичных районов), либо наступает самоизлечение, либо у оставшихся в живых после успешного лечения, наблюдается резистентность к дальнейшим заражениям — формируется стойкий иммунитет. Однако возможно возникновение рецидива болезни через многие годы.
В Индии висцеральный лейшманиоз называют “кала-азар” или “черная болезнь”, так как из-за поражения надпочечников часто отмечается потемнение кожи лица, рук, живота, стоп.
Примерно у 10% таких больных через несколько месяцев и до двух лет возникает посткалаазарный кожный лейшманиоз — поражение характеризуется плоскими или узловыми повреждениями кожи, в которых содержится множество паразитов — эти поражения считаются резервуаром, они способствуют распространению инфекции в этих областях.
При подозрении на лейшманиоз любой формы для подтверждения диагноза могут быть использованы следующие методы диагностики:
- Микроскопия и ПЦР-исследование пунктатов органов и тканей, соскоба с пораженной области кожи
- ПЦР-исследование крови может быть информативным при лейшманиозе у пациентов с ВИЧ-инфекцией
- Серологическое исследование (ИФА IgG) применяется при подозрении на висцеральный лейшманиоз, но стоит помнить, что возможно получение как ложноотрицательных результатов (например, при ВИЧ-инфекции, при раннем и пожилом возрастах), так и ложноположительных (СКФ, лейкоз, сифилис, и др.). При этом серологические исследования не проводятся для определения эффективности проводимого лечения — это связано с длительным обнаружением IgG в крови после излечения.
- Также может быть информативным культуральное исследование пунктатов — посев на специальные среды.
Лечение лейшманиоза является сложным, что в некоторой степени обусловлено возрастающей резистентностью микроорганизмов к применяемым препаратам. Выбор препаратов зависит от следующих факторов:
- Клинический синдром
- Подтвержденный диагноз лейшманиоза
- Географический регион (место заражения)
- Вероятная восприимчивость микроорганизма к лечению
- Иммунный статус хозяина (иммунодефицитные состояния)
Подходы к лечению кожного и висцерального лейшманиоза сильно отличаются.
При кожном лейшманиозе имеет большое значение клиническая тяжесть инфекции, например при кожном ограниченном лейшманиозе без риска возникновения проявления со стороны слизистых оболочек может применяться только местная терапия, в то время как при кожно-слизистом или диффузном кожном лейшманиозах необходима системная терапия. В случае висцерального лейшманиоза кала-азар при отсутствии лечения летальность составляет до 90%, здесь не стоит вопрос о необходимости терапии, выбор препаратов основан на доступности и сведениях о резистентности. А при развитии лейшманиоза на фоне прогрессирующей ВИЧ-инфекции требуется не только системная терапия противопаразитарными препаратами, но и скорейшее начало антиретровирусной терапии, без которой клинический эффект от проводимой терапии будет недостаточен.
Почему важно знать о лейшманиозе?
География путешествий человека расширяется, но для того, чтобы увеличить риск заражения лейшманиозом, не обязательно лететь в южную Африку. Риск заражения лейшманиозом остается при посещении стран ближнего зарубежья: Азербайджана, Армении, Грузии, Кыргызстана, Таджикистана, Узбекистана в пик активности переносчиков возбудителя.
В России регистрируются только завозные случаи лейшманиоза.
Инкубационный период развития заболевания у туристов может достигать нескольких лет, поэтому очень важны сведения о посещении и длительности пребывания на тех или иных эндемичных территориях, а также указания на взаимодействия с москитами и другими вредными насекомыми 🙂
Специфической профилактики не разработано, поэтому путешественникам в эндемичных областях на открытые участки кожи следует использовать средства от насекомых, содержащие диэтилтолуамид, пропитывать одежду репеллентами. Также могут быть эффективны противомоскитные сетки, сетки на кроватях, особенно если пропитать их перметрином или пиретрумом.
Услуги, упомянутые в статье*:
- Микроскопическое исследование соскобов с кожи, папул и краев язв на лейшмании (А26.01.01.s01)
- Микроскопическое исследование пунктатов органов кроветворения на лейшмании (А26.05.014)
- Определение антител класса G к возбудителю лейшманиоза в крофи методом ИФА
- Определение ДНК лейшманий в крови методом ПЦР (А26.06.053.s01)
*Назначение и интерпретация результатов анализов должны проводиться только лечащим врачом
врач-инфекционист Университетской клиники H-Clinic Анастасия Александровна Коновалова.
Медицинский редактор: руководитель Университетской клиники, к.м.н., врач-инфекционист Коннов Данила Сергеевич.
Возврат к списку
Лейшманиоз
- Заболевание развивается лишь у небольшой доли людей, инфицированных паразитами Leishmania.
- Существует три основных типа лейшманиоза: висцеральный (также известен как кала-азар и является наиболее тяжелой формой болезни), кожный (самый распространенный) и слизисто-кожный.
- Возбудителем лейшманиоза являются простейшие-паразиты Leishmania, которые передаются инфицированными самками москитов при укусе.
- От болезни страдает беднейшее население планеты; заболеваемость ассоциируется с неполноценным питанием, перемещением населения, неудовлетворительными жилищными условиями, ослаблением иммунитета и отсутствием финансовых ресурсов.
- Лейшманиоз связан с антропогенным воздействием на окружающую среду, таким как сведение лесов, строительство дамб, ирригационных систем, а также урбанизацией.
- По оценкам, ежегодно происходит от 700000 до 1 млн новых случаев заболевания.
- Заболевание развивается лишь у небольшой доли людей, инфицированных паразитами Leishmania.
Возбудителем лейшманиоза являются паразитирующие простейшие рода Leishmania, который насчитывает более 20 видов. Установлено, что переносчиками паразитов Leishmania могут быть более 90 видов москитов. Существует 3 основные
формы заболевания:
- Висцеральный лейшманиоз (ВЛ), также известный как кала-азар, который при отсутствии лечения в 95% случаев приводит к летальному исходу. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени
и анемия. Большинство случаев происходит в Бразилии, Восточной Африке и Индии. По оценкам, в мире ежегодно происходит от 50 000 до 90 000 новых случаев ВЛ, однако ВОЗ получает уведомления лишь о 25–45% из них. Эта форма лейшманиоза
остается одной из паразитарных инфекций с наиболее высоким эпидемическим потенциалом и смертностью. В 2020 г. более 90% новых случаев болезни, о которых была извещена ВОЗ, были зарегистрированы в 10 странах: Бразилии, Китае, Эфиопии,
Эритрее, Индии, Кении, Сомали, Южном Судане, Судане и Йемене. - Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и сопровождается поражениями кожного покрова, главным образом язвами, на открытых участках тела, которые могут оставлять перманентные шрамы и приводить к
инвалидности или стигматизации. Около 95% случаев КЛ отмечаются в странах Америки, Средиземноморского бассейна, Ближнего Востока и Центральной Азии. В 2020 г. более 85% новых случаев КЛ были зарегистрированы в 10 странах: Афганистане,
Алжире, Бразилии, Колумбии, Ираке, Ливии, Пакистане, Перу, Сирийской Арабской Республике и Тунисе. По оценкам, в мире ежегодно имеет место от 600 000 до 1 млн новых случаев заболевания. - Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и гортани. Более 90% случаев слизисто-кожного лейшманиоза отмечаются в Боливии (Многонациональное Государство), Бразилии, Эфиопии
и Перу.
Механизм передачи
Паразиты Leishmania передаются при укусах инфицированных самок москитов, которые питаются кровью для откладывания яиц.
Эпидемиологические характеристики лейшманиоза могут быть разными в зависимости от вида паразитов и москитов, особенностей экологии
районов, где происходит передача инфекции, наличия у популяции контактов с возбудителем в данный момент или в прошлом, а также поведенческих факторов. Установлено, что естественными резервуарами паразитов Leishmania являются около 70 видов
животных, в том числе человек.
Особенности эпидемиологии заболевания в различных регионах ВОЗ
Африканский регион
Висцеральная, кожная и слизисто-кожная формы лейшманиоза являются высокоэндемическими в Алжире и странах Восточной Африки. В Восточной Африке вспышки висцерального лейшманиоза – частое явление.
Регион стран Америки
Эпидемиология кожного лейшманиоза в странах Америки отличается высокой сложностью и большой неоднородностью в том, что касается циклов передачи, резервуаров, видов москитов-переносчиков, клинических проявлений и ответной реакции на лечение; кроме того,
в одном и том же географическом районе могут циркулировать разные виды Leishmania. В 2020 г. более 97% случаев ВЛ в этом регионе было зарегистрировано в Бразилии.
Регион Восточного Средиземноморья
На этот регион приходится 80% всех случаев кожного лейшманиоза в мире. Висцеральный лейшманиоз является высокоэндемическим в Ираке, Сомали, Судане и Йемене.
Европейский регион
Этот регион эндемичен по кожному и висцеральному лейшманиозу. В 2020 г. в регионе было зарегистрировано 199 случаев, завезенных главным образом из Африки и региона стран Америки.
Регион Юго-Восточной Азии
Наиболее распространенной формой болезни в этом регионе является висцеральный лейшманиоз, но регион также эндемичен по кожному лейшманиозу. Это единственный регион, в котором реализуется региональная инициатива по ликвидации к 2020 г.
висцерального
лейшманиоза как проблемы общественного здравоохранения. В 2020 г. в регионе было отмечено 2295 случаев заболевания, что стало беспрецедентно низким показателем.
Регион уверено движется к достижению поставленной цели, и страны региона намерены
получить от ВОЗ подтверждение элиминации заболевания к 2023 г.
Пост-кала-азарный кожный лейшманиоз (ПККЛ)
Пост-кала-азарный кожный лейшманиоз (ПККЛ), как правило, является последствием висцерального лейшманиоза и проявляется в виде макулезной, папулезной или узелковой сыпи, чаще всего на лице, плечах, туловище и других частях тела.
Эта клиническая форма заболевания
характерна в основном для стран Восточной Африки и индийского субконтинента, где она регистрируется у 5‑10% пациентов с висцеральным (кала-азарным) лейшманиозом.
Обычно кожные высыпания появляются в промежутке от 6 месяцев до одного или более
лет после исчезновения признаков перенесенного висцерального лейшманиоза, однако это может произойти и раньше. Люди с ПККЛ считаются потенциальным источником инфекции.
Коинфекция лейшманиями и ВИЧ
Для людей с коинфекцией лейшманиями и ВИЧ характерен более высокий риск развития ярко выраженной клинической формы болезни, частые рецидивы и высокая смертность.
Антиретровирусное лечение сдерживает развитие болезни, отдаляет наступление рецидивов и повышает
выживаемость коинфицированных пациентов. По состоянию на 2021 г. коинфекции лейшманиями и ВИЧ были зарегистрированы в 45 странах.
Высокие показатели распространенности коинфекции лейшманиями и ВИЧ отмечаются в Бразилии, Эфиопии
и индийском штате Бихар.
Основные факторы риска
Социально-экономические условия
Нищета является фактором риска заболевания лейшманиозом.
Плохие жилищные условия и антисанитарная обстановка (например, отсутствие системы утилизации отходов, открытая канализация) могут способствовать увеличению числа мест, благоприятных для размножения
и жизни москитов, а также их близости к человеку.
Москитов привлекают скученные жилищные условия, благоприятные для питания кровью людей. Поведенческие факторы, такие как сон на открытом воздухе или на земле, также могут быть связаны с повышенным
риском заражения.
Неполноценное питание
Белково-энергетическая недостаточность и дефицит железа, витамина А и цинка в рационе повышают риск развития клинической формы заболевания в случае инфекции.
Перемещение населения
Эпидемии двух наиболее распространенных форм лейшманиоза часто связаны с миграцией и перемещением не имеющих иммунитета людей на территорию районов, где циркулирует инфекция. Важными факторами заболеваемости остаются профессиональная деятельность и масштабное
сведение лесов.
Экологические изменения
Факторами заболеваемости лейшманиозом могут быть урбанизация и повышение интенсивности хозяйственной деятельности в лесных районах.
Изменение климата
Эпидемиология лейшманиоза зависит от ряда климатических факторов:
- изменение температурного режима, режима осадков и влажности могут оказывать значительное влияние на ареал распространения, выживаемость и размеры популяций переносчиков и резервуаров инфекции;
- небольшие колебания температуры могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может создавать условия для передачи простейших в районах, ранее не являвшихся эндемичными по этой болезни;
- засуха, голод и наводнения могут провоцировать массовое перемещение и миграцию населения в районы циркуляции лейшманиоза, а плохое питание может негативно сказываться на иммунитете.
Диагностика и лечение
Диагностика висцерального лейшманиоза выполняется на основе клинической картины в сочетании с паразитологическими или серологическими исследованиями (например, экспресс-тестированием).
Для диагностики кожного и слизисто-кожного лейшманиоза серологические
исследования не представляют большого интереса; в этих случаях диагноз ставится на основе клинической картины и результатов паразитологического исследования.
Выбор лечения при лейшманиозе зависит от ряда факторов, таких как клиническая форма, наличие сопутствующих патологий, вид паразита и географический район.
Лейшманиоз поддается лечению и может излечиваться полностью, однако эффективность лекарственных
препаратов зависит от состояния иммунной системы пациента, и при ослабленном иммунитете не исключены рецидивы. Всем пациентам с висцеральным лейшманиозом показано безотлагательное назначение полного курса лечения.
Детальная информация о лечении разных
форм лейшманиоза в зависимости от географического района приведена в серии технических докладов ВОЗ №949, посвященной борьбе с лейшманиозом.
Профилактика и контроль
Профилактика и контроль лейшманиоза требуют комбинированного подхода, поскольку передача инфекции происходит в рамках сложной биологической системы, в которой участвуют человек или животное-резервуар (хозяева), паразит и его переносчик (москит). К основным
мерам профилактики лейшманиоза относятся:
- Ранняя диагностика и быстрое начало эффективного лечения способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть пациентов. Это дает возможность снизить интенсивность передачи инфекции и вести мониторинг
распространения и бремени болезни. В настоящее время существуют высокоэффективные и безопасные препараты для лечения лейшманиоза, особенно его висцеральной формы, хотя их применение может быть сопряжено с трудностями. Благодаря усилиям ВОЗ по
согласованию цен и программе бесплатного обеспечения препаратами при посредничестве ВОЗ доступ к лекарственным средствам был значительным образом расширен. - Борьба с переносчиками способствует снижению заболеваемости или прерыванию передачи инфекции путем сокращения численности популяций москитов. Для борьбы с переносчиками применяются распыление инсектицидов, обработанные инсектицидом
сетки, меры инженерно-экологического обустройства и средства индивидуальной защиты. - Эффективный эпиднадзор имеет большое значение, поскольку позволяет вести оперативный мониторинг обстановки и принимать меры во время эпидемий и в ситуациях, когда среди пациентов, находящихся на лечении, отмечаются высокие коэффициенты
летальности. - Контроль численности популяций животных-резервуаров инфекции требует сложного комплекса мероприятий и поэтому должен выполняться с учетом местных условий.
- Социальная мобилизация и укрепление партнерств: мобилизация и санитарное просвещение местного населения и проведение эффективных мероприятий, направленных на изменение поведения, всегда должны осуществляться с учетом местной специфики.
Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Деятельность ВОЗ
Работа ВОЗ по вопросам борьбы с лейшманиозом ведется по следующим направлениям:
- техническое и финансовое содействие национальным программам по борьбе с лейшманиозом в интересах обновления методических документов и составления планов борьбы с заболеванием, охватывающих создание устойчивых и эффективных систем эпиднадзора и систем
обеспечения готовности к эпидемиям и реагирования на них; - мониторинг эпидемиологических показателей и оценка эффективности мероприятий по борьбе с заболеванием, что способствует повышению осведомленности и ведению информационно-разъяснительной работы по вопросу о глобальном бремени лейшманиоза, а также обеспечению
равноправного доступа к медицинской помощи; - разработка научно обоснованных стратегий и стандартов в области профилактики лейшманиоза и борьбы с ним, а также мониторинг их осуществления;
- укрепление сотрудничества и координации среди партнеров и заинтересованных сторон;
- содействие научным исследованиям и использованию эффективных средств борьбы с лейшманиозом, в том числе безопасных, эффективных и доступных по стоимости лекарств, диагностических средств и вакцин;
- оказание поддержки национальным программам по борьбе с заболеванием в интересах обеспечения доступа пациентов к лекарственным препаратам гарантированного качества.
Семейный случай кожного лейшманиоза на приеме детского дерматолога
Лейшманиоз — протозойная инфекция, передаваемая при укусе москитов, вызывающая клинический спектр проявлений, начиная от бессимптомной формы и заканчивая язвенными поражениями кожи, слизистой оболочки и поражением внутренних органов.
По данным ВОЗ, лейшманиоз является эндемическим заболеванием для 97 стран, в том числе для некоторых регионов Африки, Ближнего Востока, Южной Азии, Южной Европы, северной части Южной и Центральной Америки [1]. Эндемичность в РФ не установлена, тем не менее ежегодно поступают сведения о новых случаях заболевания [2].
По оценкам ВОЗ за 2015 г., в мире регистрируют от 700 тыс. до 1,3 млн новых случаев кожного лейшманиоза и 200–400 тыс. случаев висцерального лейшманиоза [1].
В РФ регистрируют только завозные случаи лейшманиоза, что связано с выездом наших туристов в страны с теплым климатом. С 2011 по 2014 г.
в РФ зарегистрировано 23 случая лейшманиоза, в том числе 15 случаев кожного и 8 случаев висцерального лейшманиоза [3].
Кожный лейшманиоз — наиболее распространенная форма лейшманиоза, которая вызывает повреждения кожи на открытых участках тела.
Для российского туриста риск заражения лейшманиозом существует при посещении не только стран дальнего, но и ближнего зарубежья: Азербайджана, Армении, Грузии, Кыргызстана, Таджикистана, Узбекистана в пик активности переносчиков возбудителя с мая по сентябрь [4].
Существует 3 основных типа лейшманиоза: кожный, висцеральный, слизисто-кожный. Клиническая эпидемиология выделяет две отдельные группы — болезни Старого и Нового Света — в зависимости от географии передачи.
Лейшманиоз Старого Света эндемичен в странах Азии, Африки, Ближнего Востока и Средиземноморья, вызывается главным образом Leishmania tropica, Leishmania major и Leishmania infantum. Переносчиком являются кровососущие москиты р. Phlebotomus.
Среди кожного лейшманиоза Старого Света выделяют зоонозный (рано изъязвляющийся лейшманиоз) с инкубационным периодом 2–4 нед, причиной которого является L. Major, и антропонозный (поздно изъязвляющийся) с инкубационным периодом 2–8 мес, причиной которого является L. tropica.
Источником возбудителей зоонозного лейшманиоза являются мелкие млекопитающие (песчанки), собаки, волки, лисы. Источником антропонозного кожного лейшманиоза служит больной человек.
Лейшманиоз Нового Света распространен в странах Южной Америки и некоторых регионах США. Возбудителями кожного лейшманиоза Нового Света являются Leishmania braziliensis, Leishmania guyanensis, Leishmania panamensis, Leishmania peruviana, Leishmania mexicana и Leishmania amazonensis. Переносчик — муха Lutzomyia.
Клинически и патогенетически лейшманиоз Старого и Нового Света почти не различаются, только при лейшманиозе Нового Света чаще поражаются еще и слизистые оболочки [2, 5].
Кожный лейшманиоз может проявляться локализованной, хронической рецидивирующей, диффузной и острой формами. Локализованная форма кожного лейшманиоза проявляется папулами или узлами, которые возникают на месте укусов, чаще всего это лицо и открытые участки тела.
Со временем папулы/узлы превращаются в хорошо очерченные безболезненные язвы с фиолетовым венчиком. Цвет венчика объясняется разрушением эпидермиса и просвечиванием сосудов дермы. Заживают язвы с формированием втянутых рубцов. Возможны лимфаденопатия и наличие сателлитов.
Острая форма лейшманиоза Старого Света клинически напоминает фурункул.
Повреждения кожи могут сопровождаться регионарной лимфаденопатией (в 12–30% случаев без лимфангита), которая иногда сохраняется после заживления поражений и узловым лимфангитом (споротрихоидоподобные подкожные узелки) — симптом четок. Также сообщалось о периферической невропатии.
Много случаев кожного лейшманиоза остаются локализованными; тем не менее иногда вторичные поражения появляются на коже или на слизистых оболочках в других частях тела. Когда паразиты «путешествуют» через лимфатическую систему, а не через кровь, презентация может напоминать споротрихоз.
Диффузный кожный лейшманиоз является редкой формой кожного заболевания, чаще всего вызывается L. Amazonensis и L. Mexicana.
Поражения лейшманиоза Старого Света и L. Mexicana имеют тенденцию к самопроизвольному заживлению в течение нескольких месяцев, но для заживления лейшманиоза, вызванного L. Braziliensis, могут потребоваться годы. После заживления остается рубец, обычно округлой формы.
Некоторыми авторами описаны атипичные формы кожного лейшманиоза: эритематозная вулканическая язва, волчанка, экзематозная, рожистое воспаление, сухая, зостерообразная, паронихиальная, споротрихоидная, шанкриформная и кольцевидная [5].
В определенных случаях клиническая картина может имитировать такие заболевания, как подкожный и глубокий микоз, кожные лимфомы, псевдолимфомы, базально-плоскоклеточный рак. Сообщалось о поражениях в области лица, щек, ушей, носа, век, конечностей, туловища, ягодиц, а также в области ладоней и гениталий.
Причина клинического плеоморфизма кожного лейшманиозного неясна, но иммуносупрессия, по-видимому, играет важную роль в некоторых случаях (в том числе недоедание и ВИЧ-инфекция) [6]. Не существует установленных руководящих принципов для лечения атипичного кожного лейшманиоза.
Тем не менее препараты пятивалентной сурьмы остаются первой линией лечения всех форм лейшманиоза, даже у ВИЧ-инфицированных пациентов и при атипичных формах.
Кроме того, есть данные о туберкулоидной форме, которая описана И.И. Гительзоном в 1932 г. и первоначально названа им металейшманиозом. Туберкулоидная форма развивается через несколько месяцев, а иногда и через несколько лет вокруг рубца от бывших лейшманиом.
Этот процесс имеет длительное течение (многие годы), при этом характерен медленный периферический рост. Описаны лепроматоидная и промежуточная формы лейшманиоза. Диффузно-инфильтрирующая лейшманиома практически не встречается.
Ассоциация микробной флоры осложняет течение лейшманиоза и задерживает выздоровление.
Возбудитель передается самками москитов, в организме которого паразиты находятся в жгутиковой форме (промастиготы). Промастиготная форма лейшманий представляет собой подвижную форму с передним жгутиком.
Форма промастиготы развивается в метациклическую инфекционную форму в течение приблизительно 10 дней. Паразит попадает в организм человека с укусом москита и проникает в макрофаги. Лейшмании способны выжить в кислой среде лизосомы и стать амастиготными формами.
Эти формы являются облигатными, внутриклеточными, неподвижными диаметром около 2,5–7 мкм. Именно эта форма амастиготы вызывает заболевание у людей и влияет на клеточный иммунитет.
В конце концов другой москит при укусе больного человека инфицируется этой формой и лейшмания трансформируется в форму промастиготы у насекомого [7].
Известно, что выраженный ответ Th1 с выработкой IL-2 и IFN-γ приводит к быстрому разрешению инфекции. При слабом Th1-ответе или реакции Th2 с выработкой IL-4 и IL-10 инфекция продолжает развиваться, что наблюдается при диффузном кожном лейшманиозе. После перенесенного заболевания развивается стойкий иммунитет именно к этому виду лейшмании.
Без лечения лейшманиоз Старого Света редуцирует через 2–4 мес, если вызван L. major, или через 6–15 мес, если вызван L. tropica. Кожный лейшманиоз Нового Света, вызванный L. mexicana, редуцирует через 3 мес более чем в 75% случаев, вызванный L. braziliensis и L. Panamensis, — менее чем в 10% случаев [2].
- Диагноз основывается на одном из следующих методов:
- — обнаружение амастиготов лейшмании при цитологическом исследовании из участка поражения с окраской по Романовскому—Гимзе (при зоонозном лейшманиозе в язвах обнаруживают мало лейшманий, что требует более настойчивого поиска в биоптатах и соскобах материала);
- — гистологическое исследование биопсии кожи, в том числе с использованием специфических методов иммуногистохимии;
- — посев на двухфазные среды, такие как Novy-MacNeal-Nicolle с последующим микроскопическим исследованием для выявления промастиготов возбудителя через 1–4 нед после посева [7];
- — молекулярная диагностика методом ПЦР для выявления ДНК кинопласта (kinoplast DNA) лейшмании, позволяет определить род Leishmania.
Тактика лечения зависит от формы и стадии заболевания, общего состояния пациента, вида возбудителя. В настоящее время не существует идеальной или универсально применимой терапии для кожного лейшманиоза.
Некоторые схемы лечения кажутся высокоэффективными только в отношении определенных видов/штаммов Leishmania в определенных регионах мира. Следует учитывать как виды паразитов, так и факторы хозяина (например, сопутствующие заболевания и иммунный статус).
Из-за выраженных побочных эффектов препаратов системное лечение кожного лейшманиоза показано в следующих случаях:
- — локализация поражений имеет важное эстетическое или функциональное значение или размер поражения 4 см и более;
- — поражения располагаются в участках, которые затруднительны для местного лечения, например вокруг глаз;
- — количество высыпаний (3 активных поражения и более);
- — поражения кожи приводят к функциональным расстройствам;
- — наружное лечение неэффективно;
- — иммуносупрессия у пациента;
- — поражения присутствуют более 6 мес [8].
Лекарственными средствами первой линии терапии для кожного лейшманиоза являются препараты пятивалентной сурьмы: стибоглюконат натрия 20 мг/кг/день внутривенно или внутримышечно, антимонат меглюмина 20 мг/кг/день 20 дней и милтефозин 2,5 мг/кг/день перорально (не более 150 мг) в течение 28 дней.
Вторая линия терапии включает топический паромомицин 2 раза в день 10–20 дней, пентамидин 2–3 мг внутривенно или внутримышечно ежедневно или через день, 4–7 доз, флуконазол 200 мг/день или 6–8 мг/кг/день внутрь в течение 6 нед или другие азолы: кетоконазол 600 мг/день или 10 мг/кг/день 4 нед (в некоторых странах кетоконазол из-за побочных действий не применяют), итраконазол 7 мг/кг/день 3 нед, липосомальный амфотерицин В 3 мг/кг 1–5 дней, 14 дней и 21 день, дезоксихолат амфотерицина В 10 мг/кг однократно или 1 мг/кг через день 15 внутривенных вливаний, аллопуринол 300 мг/сут 3 мес (L. tropica), или 300 мг 3 раза в день 6 нед (L. mexicana), или 100 мг 4 раза в сутки (L. panamensis), или 1,5–2,5 мг/кг/день 28 дней (L. donovani). В 2014 г. FDA одобрило лечение кожного лейшманиоза противоопухолевым препаратом: милтефозин в дозе 2,5 мг/кг/день (до 150 мг/день) в течение 28 дней per os [9]. Местное лечение включает применение комбинированной мази с содержанием 15% паромомицина и 12% хлорида метилбензэтония (кожный лейшманиоз Нового Света), паромомицин/гентамицин (кожный лейшманиоз Старого Света), имиквимод. Внутриочаговое введение стибоглюконата натрия 0,2–0,4 мл внутрикожно 3 раза в неделю 2 мес эффективно при лечении лейшманиоза Старого Света. Физиотерапия включает применение криотерапии, кюретажа, радиочастотной терапии, CO2-лазера. Однако доступность и официальные рекомендации для применения этих методов терапии различны в каждой стране. Лечение с помощью сурьмы быстрее излечит поражения и предотвратит рецидив, местное распространение, заболевание слизистой оболочки (обычно) и передачу. Считается, что пятивалентная сурьма работает путем ингибирования синтеза аденозинтрифосфата [10, 11].
Опыт лечения кожного лейшманиоза в России описывает применение: доксициклин 100 мг 2 раза в сутки, хлорохин по 200 мг 2 раза в сутки 10-дневными курсами с 5-дневным перерывом. Рифампицин 600 мг/сут в течение 6 мес, иногда до 1 года.
Возможен более короткий прием рифампицина по 600 мг/сут — от 3 нед до 3 мес (иногда дольше) в сочетании с дапсоном в дозе 2 мг/сут на 1 кг массы тела в течение 3 нед. Кетоконазол в дозе 400 мг/сут в течение 3 мес или 600 мг/сут на протяжении 28 дней. В последнее время используют итраконазол в дозе 200 мг/сут (4 мг/сут на 1 кг массы тела) в течение 1–3 мес.
Описано также применение аллопуринола, метронидазола, гризеофульвина, однако опубликованный клинический опыт лечения этими препаратами ограничен [12].
Наружная терапия — мази с антибиотиками (0,1% гентамициновая, 3% тетрациклиновая), эпителизирующие средства (метилурациловая мазь, мазь, содержащая хлорамфеникол и метилурацил, пируанский бальзам); коагуляция элементов эрбиевым лазером [13, 14].
Варианты лечения детей ограничены и могут потребовать приема плохо переносимых лекарств. Несмотря на различия в ответах на эти препараты, схемы лечения детей основаны на экстраполяции данных об эффективности их применения у взрослых.
Дети — особая популяция для лечения лейшманиоза.
Наблюдательные исследования и клинические испытания показали более высокую долю неудачного лечения препаратами первого ряда кожного лейшманиоза у детей, особенно в младших возрастных группах (

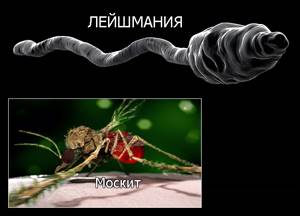 Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами — лейшманиями.
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами — лейшманиями. 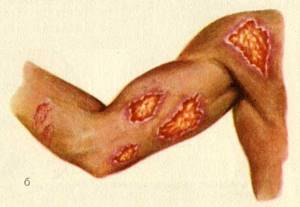 Висцеральный лейшманиоз (ВЛ, известный также как кала-азар) без лечения заканчивается смертельным исходом. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. ВЛ является высокоэндемическим в Индостане и Восточной Африке. По оценкам, в мире ежегодно происходит от 200 000 до 400 000 новых случаев заболевания ВЛ. Более 90% новых случаев заболевания происходит в шести странах: Бангладеш, Бразилии, Индии, Судане, Эфиопии и Южном Судане.
Висцеральный лейшманиоз (ВЛ, известный также как кала-азар) без лечения заканчивается смертельным исходом. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. ВЛ является высокоэндемическим в Индостане и Восточной Африке. По оценкам, в мире ежегодно происходит от 200 000 до 400 000 новых случаев заболевания ВЛ. Более 90% новых случаев заболевания происходит в шести странах: Бангладеш, Бразилии, Индии, Судане, Эфиопии и Южном Судане.





