Легочная гипертензия – это повышение уровня кровяного давления в русле сосудов, располагающихся в легочной артерии. Такое патологическое состояние угрожает не только здоровью человека, но и жизни в целом, поэтому требует немедленной коррекции сразу после обнаружения.
Чаще всего признаки легочной гипертензии обнаруживаются у пациенток женского пола по достижении 30–40 лет, они страдают от заболевания в разы чаще мужчин.
Если гипертензия протекает бессимптомно, то больной узнает о ней уже на запущенных стадиях, когда диагностируются проблемы с сердцем, нарушение дыхания и кровохарканье.
Сегодня будет рассказано об этой опасной патологии, причинах ее развития, симптомах и способах терапии.
Почему развивается
Легочная артериальная гипертензия встречается двух типов, в зависимости от причины ее возникновения.
Первичная или идиопатическая
Этиология заболевания до сих пор точно не установлена, а форма патологии довольно редко встречается. Выраженная идиопатическая гипертензия впервые диагностируется у новорожденных детей, имея наследственную форму. Передаться патология может не только по прямой линии от матери или отца, но также от бабушек, дедушек или даже прабабушек и прадедушек.
Во время диагностики у малышей с подобным диагнозом обнаруживаются атеросклеротические изменения в полости легочной артерии и повышение массы правого сердечного желудочка. Если ребенку или взрослому человеку, у которого впервые развился синдром легочной гипертензии не оказать помощь сразу, он останется инвалидом, а полное игнорирование симптоматики может привести к смерти больного.
Вторичная
Развивается чаще у взрослых людей на фоне сопутствующих заболеваний. Вторичная легочная гипертензия наблюдается при патологиях, протекающих на фоне недостаточного функционирования левого желудочка, ВИЧ-инфекции и пороков сердца врожденной этиологии. Риск развития заболевания повышается для людей с патологиями соединительной ткани – красной волчанкой, системной склеродермией.
При приобретенных пороках сердца, после перенесения тромбоэмболии в полость легочной артерии также высок риск появления признаков повышения кровяного давления в сосудистом русле артерий легкого.
При заболеваниях легких патология также может проявиться, но обычно не достигает запущенной степени.
Потенциальную опасность представляют собой те состояния, при которых повышается риск развития гипертензии легких.
Это прием препаратов определенных лекарственных групп (Аминорекс, Амфетамины, Кокаин, Фенфлюрамин, Химиотерапевтические средства), менее опасными в этом плане считаются оральные контрацептивы, антидепрессанты, препараты эстрогена.
Заболевания, при которых увеличиваются шансы заболеть легочной гипертензией – это ВИЧ-инфекция, наличие врожденных шунтов, располагающихся между системными и легочными капиллярами, тяжелые болезни щитовидки и печени, генетические мутации и нарушения метаболизма.
Нет рекламы 1
Классификация и степени развития
Повышение кровяного давления в полости легочной артерии делится на несколько степеней развития:
- Первая, незначительная степень легочной гипертензии диагностируется при показателях 30–35 мм ртутного столба артериального давления в легких, если они фиксируются в состоянии покоя. При невыраженных физических нагрузках показатели увеличиваются. Первая степень также называется лабильной.
- Вторая степень, или умеренная легочная гипертензия, отличается стабильным повышением показателей артериального давления на фоне начальных повреждений капилляров склеротического характера в легких и увеличением правого желудочка сердца. Она называется стабильной.
- Третья, высокая или необратимая, степень гипертензии легких характеризуется развитием гипертрофии правого сердечного желудочка и его недостаточности, а атеросклеротические изменения диагностируются уже по всей продолжительности ветвей артерий и ствола легких.
Если систолической давление колеблется в промежутке между 25 и 50 мм ртутного столба, то диагностируют 1 степень гипертензии легких, заболевание 2 степени проявляется показателями 51–75 мм ртутного столба.
Третья степень характеризуется повышением отметки до 76–110 мм ртутного столба, а четвертая протекает при 111 мм и выше.
Чтобы определить тяжесть заболевания, используется следующая классификация пациентов с диагностированной недостаточностью кровообращения в легких и сердце:
- I класс – у таких пациентов диагностируется легочная гипертензия 1 степени, физическая активность у них не нарушена, при обычных нагрузках отсутствуют симптомы в виде головокружения, слабости, болезненности в груди и нарушений дыхания (одышки).
- II класс – при умеренном гипертензивном легочном синдроме пациенты в состоянии покоя дискомфорта не ощущают, а при незначительных физических нагрузках испытывают повышенную утомляемость, у них кружится голова, колет за грудиной, появляется одышка.
- III класс – у пациентов значительно нарушается привычная активность, процесс сопровождается усилением перечисленных выше признаков.
- IV класс – все перечисленные признаки болезни возникают даже в состоянии покоя, а при незначительных физических нагрузках становятся ярко выраженными.
Что такое гипертензия легких и каковы ее степени, теперь стало понятно. Далее нужно рассказать о характерной симптоматике заболевания.
Нет рекламы 2
Симптомы
Отличие на разных стадиях проявлений болезни не всегда понятны пациенту, ведь начало развития патологии (стадия компенсации) может протекать совершенно бессимптомно.
Начальные признаки патологии отмечаются во время повышения давления в полости артерии легких в два раза больше, нежели при физиологической норме.
Симптоматика болезни мало специфична, поэтому врач может сразу не поставить верный диагноз, оценивая субъективные жалобы пациента.
Основные жалобы при развитии легочной гипертензии следующие:
- снижение работоспособности, слабость, утомляемость;
- одышка, которая на начальных стадиях болезни появляется при умеренных и сильных физических нагрузках, а затем и в спокойном состоянии;
- болевой синдром за грудиной, в области сердца, проявляющийся постоянно (он вызывается относительной коронарной недостаточностью);
- головокружение и обморочные состояния (проявляются на начальных стадиях болезни ввиду гипоксии головного мозга);
- болезненность в районе печени;
- отечность кожных покровов в области голеней и стоп;
- изменение тембра голоса – он становится хриплым;
- кровохарканье – на последних стадиях легочной гипертензии.
На всех стадиях заболевания у пациентов отмечается тахикардия – это учащение ритма сердечных сокращений из-за развивающейся сердечной недостаточности. Уровень кислорода снижается и организм пытается обеспечить им внутренние органы благодаря учащению пульса. Отечность нижних конечностей сопровождается посинением (цианозом) кожных покровов.
Такие симптомы объясняются нарастающей недостаточностью правого сердечного желудочка и застоем крови в большом круге кровообращения. Из-за большого количества скопившихся в кишечнике газов пациент жалуется на метеоризм, тошноту и боль в эпигастрии. Кровохарканье – признак, отличающий последние стадии болезни и зачастую свидетельствует о высоком риске летального исхода.
Тяжесть и болевые ощущения справа под ребрами проявляется по причине увеличения и растяжения ее капсулы
Диагностика
Обычно пациенты, у которых легочная гипертензия протекает бессимптомно, приходят к докторам с жалобами на гипертонию, одышку, слабость и плохое самочувствие.
Коварство заболевания в том, что его часто удается обнаружить лишь на второй-третьей стадии, когда симптоматика становится ярко выраженной.
При осмотре у пациента обнаруживается посинение кожи наряду с отечностью ног, а при усугублении ситуации и его длительном течении изменяется форма фаланг пальцев. Они приобретают форму барабанных палочек, а ноги похожи на часовые стеклышки.
Диагностика и предварительный прогноз – совместная задача кардиолога и пульмонолога.
С этой целью проводится целый ряд исследований, включающий:
- ЭКГ – требуется для определения гипертрофии правого сердечного желудочка;
- эхокардиография – на УЗИ сердца определяется скорость прохождения крови по системе артерий легкого, проводится осмотр сосудов и сердечных полостей, также ультразвуковое исследование подтверждает увеличение правого желудочка сердца и правого предсердия, которые указывают на повышение кровяного давления в легочной артерии;
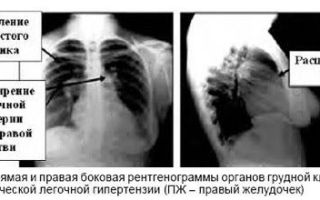
- рентгенографическое обследование легких – на снимке определяется выбухание основного ствола легочной артерии, крупные вены фиксируются расширенными, а мелкие сосуды суженными, что подтверждает одновременное протекание легочного гипертензивного синдрома наряду с другими патологиями сердца;
- компьютерная томография – снимки органов грудной клетки проводятся послойно, на них показаны расширенные артерии легких и сопутствующие признаки болезней легких и сердца;
- катетеризация артерии легких и правого сердечного отдела – самый надежный метод диагностики, с помощью которого удается поставить диагноз и вынести предварительный прогноз. Для определения показателей легочного давления к правым сердечным отделам подводится зонд – с его помощью фиксируют давление в легочных артериях и правом желудочке. Методика не имеет побочных эффектов и относится к группе малоинвазивных;
- ангиопульмонография – обследование капилляров легких при помощи контрастной рентгенографии. Во время процедуры определяется рисунок капилляров в системе легочного кровотока (проводится при обеспечении специальным оборудованием и под контролем специалистов, поскольку введение контраста иногда провоцирует легочно-гипертонический криз).
Нет рекламы 3
Чтобы обнаружить дополнительные причины, спровоцировавшие развитие гипертензии легких, проводят дополнительные диагностические процедуры. Это исследование функции легких, серологические тесты, перфузионно-вентиляционное сканирование, полисомнография, анализ на ВИЧ.
На наследственную этиологию болезни могут указывать случаи смерти членов семьи, которые казались относительно здоровыми. Первичная патология требует участия врача генетика, чтобы информировать остальных членов семьи о риске наследственного развития болезни.
Им даются рекомендации пройти обследование путем эхокардиографии.
Если в ходе обследования был выставлен диагноз гипертензии легких, исследуется семейный анамнез больного для обнаружения возможной передачи заболевания генным путем
Лечение
На начальных стадиях лечение легочной гипертензии предполагает немедикаментозные способы терапии:
- снижение количества поваренной соли, употребляемой в пищу и уменьшение объема выпиваемой жидкости до 1–1,5 литров в сутки;
- кислородотерапия – проводится для насыщения крови кислородом и очищения ее от скопления кислот, восстановления нормальной работы всех отделов нервной системы, разрыва цепочки в механизме патологии;
- дозирование физических нагрузок таким образом, чтобы они не провоцировали обморочных состояний, головокружений, болей за грудиной;
- исключение пребывания на больших высотах (более 1000 метров).
Прогноз в случае начальных признаков гипертензии может быть благоприятным, если пациент следует всем рекомендациям врача и регулярно проходит обследования для контроля состояния здоровья в динамике, лечится доступными народными средствами.
Лечение гипертензии легких медикаментозными способами проводится с применением следующих групп лекарств:
- Антагонисты кальция – изменяют частоту сокращений сердца, устраняют спазмы в малом кругу кровообращения, расслабляют мускулы бронхов и повышают устойчивость мышцы сердца к недостатку кислорода.
- Диуретики – с помощью этой группы препаратов удается вывести из организма лишнюю жидкость и снизить показатели давления (проводят, контролируя вязкость крови и электролитный состав).
- Ингибиторы АПФ – предназначены для снижения давления, расширения капилляров и снижения нагрузки на сердечную мышцу.
- Антикоагулянты прямого и непрямого действия. Первая группа препятствует образование фибрина в крови и предупреждает формирование сгустков в капиллярах. Вторая группа снижает показатели свертываемости крови.
- Антагонисты рецепторов эндотелина – препараты, которые обладают мощным сосудорасширяющим действием.
- Бронходилататоры – препараты для улучшения вентиляции легких и проходимости бронхов. Назначаются при состояниях, сопровождающихся спазмом бронхов, например, при бронхиальной астме.
- Простагландины – препараты, расширяющие сосуды, препятствующие слипанию эритроцитов и тромбоцитов в крови, замедляющие формирование соединительной ткани, уменьшающие повреждение эндотелиальных клеток.
По показаниям назначают также антибиотики (если диагностирована легочная инфекция), антиагреганты (ацетилсалициловая кислота), нитраты.
Проводятся курсы ингаляций оксида азота по несколько часов в сутки в течение 2–3 недель подряд для расширения сосудов.
Остальные препараты для лечения гипертензии легких, которые могут потребоваться, назначаются специалистами при оценке клинической симптоматики.
Хирургические методы
Оперативное вмешательство рекомендуется пациентам, у которых отсутствуют положительные сдвиги в состоянии здоровья при получаемом консервативном лечении. Среди хирургических способов лечения выделяются:
- тромбэндартерэктомия – удаление из полости сосудов кровяных сгустков;
- предсердная септостомия – между двумя предсердиями (правым и левым) создается искусственное отверстие, при помощи которого удается нормализовать давление в правом предсердии;
- трансплантация легких или сочетания сердца и легких – применяется при тяжелом состоянии пациента, когда у него развились признаки недостаточности сердечных клапанов, чрезмерная гипертрофия сердечной мышцы, высокая легочная гипертензия.
Трансплантация легкого проводится только в крайних случаях по строгих показаниях
Проводить лечение медикаментозным или хирургическим путем нужно обязательно, поскольку легочная гипертензия грозит опасными для жизни осложнениями – это тромбоз легочных артерий, гипертонические кризы в системе легочной артерии, нарушение ритма сердечных сокращений и развитие тяжелой недостаточности. При отсутствии должной терапии пациенту грозит летальный исход, особенно в запущенных случаях заболевания.
Чтобы снизить риск развития гипертензивного синдрома, необходимо отказаться от вредных привычек, исключить психоэмоциональные нагрузки, лечить хронические заболевания сердца, сосудов и легких.
Пациентам, у которых диагностирована начальная стадия болезни, рекомендуется регулярно заниматься спортом легкой интенсивности (ходить пешком, плавать, заниматься йогой, если эти нагрузки переносятся хорошо), устранять признаки сопутствующих заболеваний.
Также с диагнозом легочная гипертензия человек должен состоять на учете у кардиолога и пульмонолога для предупреждения обострений и своевременного начала лечения.
Легочная гипертензия: симптомы по степени и лечение
Легочная гипертензия (код по МКБ-10 – I27.0) – это патология, связанная со стойким повышением давления в кровеносных сосудах легочной артерии.
Для легочной гипертензии характерны такие симптомы как одышка, обморочные состояния, сухой кашель, боль в области груди.
Легочная гипертензия 1 степени: что это такое?
Протекать заболевание может по-разному, в зависимости от степени развития.
При первой степени легочной гипертензии у пациентов малозаметны все вышеперечисленные признаки, и даже сохраняется физическая активность.
При отсутствии должного лечения заболевание прогрессирует, нарастает дыхательная недостаточность. При четвертой степени данного заболевания человек утрачивает способность сам себя обслуживать.
Легочная гипертензия у взрослых чаще встречается у женщин в возрасте 30–40 лет. Они страдают этим заболеванием в 4 раза чаще мужчин.
Легочная гипертензия у детей может проявляться уже с возраста 3 месяцев при наличии пороков сердца. При отсутствии лечения имеет крайне неблагоприятный прогноз. Причинами возникновения легочной гипертензии считаются генетические нарушения и/или наличие таких патологий как хронический обструктивный бронхит, ВПС и кардиоваскулярные болезни.
Легочная гипертензия: сколько живут больные с данной патологией
В 90-е годы, когда не было конкретных методик лечения легочной гипертензии, прогноз продолжительности жизни лежал в пределах 2–3 лет от начала заболевания. Сегодня же такие больные, получая своевременное правильное лечение, а также следуя общим клиническим рекомендациям, могут прожить и 20 лет после установления диагноза.
Легочная гипертензия: клинические рекомендации
|
Также существуют рекомендации именно по лечению – оно должно быть симптоматическим.
Например, если у пациента наблюдается отеки, ему показаны мочегонные препараты. Если у него сгущена кровь, показаны коагулянты. Также могут быть назначены препараты, действие которых направлено на расширение сосудов легких и улучшение кровообращения. Лечение должен назначать только врач – самолечение недопустимо.
Клиника «Семейный доктор»: устранение симптомов и лечение легочной гипертензии
Получить правильные рекомендации и эффективное лечение при легочной гипертензии любой формы, в том числе хронической тромбоэмболической легочной гипертензии, вы сможете в клинике «Семейный доктор» в СПб. У нас работают опытные врачи высокой квалификации, а сам медцентр оснащен всем необходимым современным оборудованием для диагностики. Поэтому мы сделаем всё, чтобы помочь вам в борьбе с заболеванием!
| г. Санкт-Петербург, ул. Парашютная, 23к2, м. Пионерская, Удельная, Комендантский проспект Телефон: +7 (812) 677-30-15, E-mail info@familydoctor.spb.ru Режим работы: Пн — Пт: с 08:30 до 21:00, Сб — Вс.: с 08:30 до 19:00 |
Легочная гипертензия: симптомы, проблемы диагностики и методы лечения
Легочная гипертензия – опасное для жизни состояние, вызванное сужением легочных артерий. В медицинской практике существует как самостоятельное заболевание, но чаще – это следствие тяжелых заболеваний сердца или легких. Хотя заболевание «легочная гипертензия» (ЛГ) было описано более 100 лет назад, до сих пор нет исчерпывающего объяснения патогенеза.
Процесс выявления заболевания занимает достаточно длительный период времени: от первой консультации до постановки диагноза проходит в среднем два года.
При этом одна из форм — идиопатическая — приводит к смерти в течение 3 лет, если не предпринимать никаких мер. Поэтому требуется незамедлительное обращение к специалисту при возникновении первых симптомов.
Тщательное обследование позволит назначить курс лечения, в который могут входить диуретические средства.
Общие сведения
У здорового человека давление в легочной артерии находится в пределах 20 мм рт. ст. Согласно определению, давление в легочной артерии выше 25 мм рт. ст. называется легочной гипертензией. Значения от 20 до 24 мм рт. ст. представляют собой «серую зону», для которой в настоящее время нет адекватного определения. Различают две формы заболевания: острую и хроническую.
Хроническая или изолированная развивается идиопатическим путем (чрезвычайно редкое заболевание с частотой 1-2 случая на миллион), то есть без видимой причины.
Острая возникает в результате массивной тромбоэмболии легочной артерии, пневмоторакса или тяжелого приступа астмы. Без экстренной медицинской помощи застой крови в правом желудочке создает большую нагрузку на сердечную мышцу, что приводит к острой сердечной недостаточности и смерти.
Это состояние провоцирует ряд факторов:
- пороки сердца, приобретенные сердечные заболевания, вызывающие необратимое скопление крови в легких;
- аутоиммунные болезни (склеродермия, красная волчанка);
- инфекции (ВИЧ, шистосомоз);
- хронические обструктивные болезни легких;
- подавители аппетита, амфетамины.
При длительном воздействии ЛГ на организм нарушается регуляция роста клеток в кровеносных сосудах. Поскольку сосудисто-активные вещества-посредники вместе с другими факторами создают благоприятные условия для сильного роста эндотелиальных и гладкомышечных клеток, стенки сосудов утолщаются, что сужает кровоток.
В долгосрочной перспективе мышцы также превращаются в соединительную ткань. Кровеносные сосуды теряют эластичность, перестают перенаправлять временно увеличившийся кровоток. Это сокращает время, в течение которого кровь вступает в контакт с богатым кислородом воздухом. Результат – гипоксия.
Типы легочной гипертензии
В 2013 году после Всемирной конференции по легочной гипертензии в Вене международная группа ученых дополнила клиническую классификацию типов легочной гипертензии. Каждому типу соответствуют определенные критерии, симптомы и сопоставимый ответ на лекарственную терапию.
- Легочная артериальная гипертензия, в частности, идиопатическая форма. Изменения происходят исключительно в легочной сосудистой сети.
- Легочная гипертензия, вызванная болезнями левых отделов сердца.
- Легочная гипертензия, вызванная заболеванием легких и/или недостатком кислорода (гипоксия).
- Хроническая тромбоэмболическая легочная гипертензия (ХТЛГ) – заболевание развивается в результате часто повторяющихся тромбоэмболий легочной артерии. Исследования показали, что около 25% людей с ХТЛГ не имели ранее клинических симптомов тромбоэмболии легочной артерии.
- Легочная гипертензия с неясным или многофакторным механизмом.
Легочная гипертензия все еще слишком редко распознается несмотря на значительные достижения в диагностике. Клиническая картина развивается очень медленно, а основные признаки схожи с аналогичными симптомами других заболеваний легких.
Симптомы
Симптомы обычно незаметны и проявляются только тогда, когда потеряно более 60% сосудистого русла легких. Одышка (особенно одышка, связанная с физической нагрузкой) – частый ранний симптом, но не ключевой.
Другими симптомами являются усталость, снижение работоспособности, боль в груди, повторяющиеся обмороки во время упражнений и приступов кашля, кровохарканье (возможно при всех формах легочной гипертензии) и головокружение.
На поздних стадиях характерны отек ног, асцит, защемление шейных вен, гепатомегалия и цианоз, которые также являются признаками декомпенсации правых отделов сердца.
В дополнение к клинической классификации Нью-Йоркская ассоциация здравоохранения разделила легочную гипертензию на четыре функциональных класса в зависимости от степени тяжести.
- Класс I – без ограничения физических нагрузок. Типичные симптомы — усталость, одышка, боль в груди, слабость — отсутствуют при обычных физических нагрузках.
- Класс II – умеренные ограничения физической активности. Симптомы возникают при обычной деятельности, в состоянии покоя – отсутствуют.
- Класс III – значительные ограничения физической активности. Даже незначительная активность вызывает усталость и одышку, в состоянии покоя симптомы отсутствуют. Насыщение крови кислородом составляет около 60%. На данном этапе существует острая необходимость в терапии.
- Класс IV – недостаточность правых отделов сердца, физические нагрузки запрещены. Сатурация ниже 50%.
Диагностика
Исследование сердца (эхокардиография) позволяет измерить кровяное давление в малом круге кровообращения и исключить такие заболевания, как слабость сердечной мышцы. Диагноз «легочная гипертензия» ставится только при положительном результате катетеризации правых отделов сердца.
Рентген грудной клетки идентифицирует до 90% случаев. Клиническая картина – резкие изменения диаметра легочных кровеносных сосудов с расширенными центральными легочными артериями и потерей периферических кровеносных сосудов. Также просматривается увеличение правого предсердия и/или желудочка.
Еще один информативный способ диагностики — спиральная компьютерная томография с внутривенным введением контрастного вещества. КТ особенно подходит для оценки паренхимы легких и сосудов вокруг сердца.
Анализ крови применяется и для диагностики легочной гипертензии. На поздней стадии, связанной с врожденным пороком сердца или гипоксемией, анализ крови показывает полиглобулию и гематокрит > 50%.
Для оценки изменения функциональных возможностей проводят тест с 6-минутной ходьбой и эргометрию.
Для оценки успешности лечения используется исследование гемодинамики.
Лечение легочной гипертензии
В случае одышки и других тяжелых симптомов основное внимание уделяется симптоматическому лечению. В этих случаях применяют терапию кислородом и диуретиками для дренирования. Реабилитация с помощью дыхательной гимнастики и лечебной физкультуры помогает восстановить и поддерживать качества жизни после повреждения легких.
Для лечения легочной гипертензии рекомендуется длительная кислородная терапия не менее 16 часов в день. Эффективность данного метода доказана исследованиями: благодаря терапии пациенты могут пешком преодолевать большие расстояния, вести активную общественную жизнь, самостоятельно заботиться о себе.
Кислородная терапия
Кислородная терапия представляет собой подачу концентрированного кислорода с помощью специального устройства – кислородного концентратора. Устройство работает от электричества и фильтрует кислород из воздуха.
Таким образом, содержание кислорода в воздухе, подаваемом через носовую канюлю, увеличивается до 96%. Преимущество концентраторов состоит в том, что они не требуют дозаправки.
Бывают стационарные и мобильные концентраторы: стационарные подходят для ночного использования, небольшие портативные устройства можно использовать в дороге, а заряжать от прикуривателя.
Кроме этого, для кислородной терапии используются системы с жидким кислородом, который заправляется из бытового бака в небольшие емкости весом 2–6 кг, а также газовые баллоны.
Медикаментозная терапия
- Антикоагулянты — назначаются для устранения тромботического поражения сосудов. Препараты снижают частоту венозных обструкций.
- Диуретики – выводят лишнюю жидкость из организма, скапливающуюся из-за сердечной недостаточности.
- Кальциевые блокаторы – блокируют всасывание кальция клетками, в долгосрочной перспективе способствуют расширению кровеносных сосудов.
- Синтетический простациклин и аналоги простациклина обладают сосудорасширяющим, антипролиферативным, противовоспалительным и антикоагулянтным действием. Препараты предназначены для пациентов только с III и IV стадиями.
Хирургия
Пересадка легких. Если лекарственная терапия безуспешна, трансплантация легких – последний вариант. Средняя продолжительность жизни после трансплантации составляет 5 лет. Операция довольно опасна, так как успешными бывают только 45% случаев из 100%.
Легочная эндартерэктомия – хирургическое удаление пробок, закупоривающих легочные сосуды. Возможна установка баллонного катетера. В зависимости от центра поражения хирургическая летальность составляет от 5 до 24%.
Септостомия предсердий – показана при правосторонней сердечной недостаточности и частых обмороках. Цель — снизить конечное диастолическое давление в правом желудочке.
Лечение легочной гипертензии — признаки, рекомендации и причины
- Преимущества
- Врачи
- Контакты
- Лицензии
- Новейшее, постоянно обновляемое оборудование
- Беспроцентная рассрочка на все услуги
- Онлайн-консультации лор-врача
- Доброжелательный и квалифицированный персонал
- Круглосуточная лор-помощь
Легочная гипертензия – это заболевание сердечно-сосудистой системы, характеризующееся высоким кровяным давлением в легочной артерии. Давление повышается из-за сужения стенок артерий, ведущих от сердца к легким. Из-за этого сердце вынуждено работать интенсивнее, чтобы перекачивать кровь через легкие. Дополнительное усилие в конечном итоге приводит к ослаблению сердечной мышцы и развитию серьезной сердечной недостаточности.
Легочная гипертензия может быть опасной для жизни. Хотя некоторые ее виды неизлечимы, при своевременной диагностике лечение легочной гипертензии уменьшает проявление симптомов и улучшает качество жизни.
Код легочной гипертензии по МКБ 10 – I27.0.
Симптомы легочной гипертензии
Признаки легочной гипертензии появляются медленно. Их можно не замечать месяцами или даже годами. Симптомы усиливаются (или проявляются ярче) по мере прогрессирования болезни. Они включают:
- одышку, сначала во время физических нагрузок, а затем и в состоянии покоя;
- усталость;
- головокружение;
- обмороки;
- давление или боль в груди;
- отек лодыжек, ног и, в конечном итоге, брюшной полости (асцит);
- синюшный цвет губ и кожи (цианоз);
- учащенный пульс и сердцебиение.
Степени легочной гипертензии
В зависимости от стадии развития заболевания, выделяют его степени.
- Легочная гипертензия 1 степени. Клинические проявления отсутствуют, физические нагрузки переносятся хорошо, но на некоторых участках легочной артерии есть признаки нарушения кровообращения, которые можно обнаружить только при специальном обследовании.
- Легочная гипертензия 2 степени. Физические нагрузки начинают приносить дискомфорт. Беспокоит одышка, слабость, головокружение. В состоянии покоя самочувствие нормальное.
- Легочная гипертензия 3 степени. Даже легкая физическая нагрузка причиняет сильный дискомфорт.
- Легочная гипертензия 4 степени. Все симптомы легочной гипертензии ощущаются даже в состоянии покоя, человек не может вести привычный образ жизни.
Причины легочной гипертензии
- Легочная гипертензия подразделяется на пять групп в зависимости от причины.
- Группа 1: легочная артериальная гипертензия.
- Причины включают:
- Неизвестная причина (идиопатическая легочная артериальная гипертензия).
- Генетическая мутация (наследственная легочная артериальная гипертензия).
- Употребление некоторых рецептурных диетических препаратов или запрещенных препаратов.
- Проблемы с сердцем с рождения (врожденный порок сердца).
- Другие состояния, такие как заболевания соединительной ткани (склеродермия, волчанка и др.), ВИЧ-инфекция или хроническое заболевание печени (цирроз).
Группа 2: легочная гипертензия, вызванная левосторонним пороком сердца.
Причины включают:
- Левостороннее заболевание сердечного клапана.
- Отказ нижней левой камеры сердца (левого желудочка).
Группа 3: легочная гипертензия, вызванная заболеванием легких.
Причины включают:
- Хроническая обструктивная болезнь легких.
- Легочный фиброз.
- Обструктивное апноэ во сне.
- Длительное пребывание на большой высоте у людей, которые подвержены более высокому риску легочной гипертензии.
Группа 4: тромбоэмболическая легочная гипертензия, вызванная хроническими тромбами.
Причины включают:
- Хронические тромбы в легких (легочная эмболия).
- Другие нарушения свертывания крови.
Группа 5: вторичная легочная гипертензия, вызванная другими заболеваниями.
Причины включают:
- Заболевания крови.
- Воспалительные заболевания.
- Нарушения обмена веществ, включая болезнь накопления гликогена.
- Заболевания почек.
- Опухоли, давящие на легочные артерии.
- Синдром Эйзенменгера.
Легочная гипертензия у детей может быть всех вышеописанных форм. Однако наиболее часто у них встречается легочная артериальная гипертензия, развившаяся вследствие пороков сердца и идиопатическая легочная гипертензия.
Факторы риска
По мере взросления увеличивается риск развития хронической легочной гипертензии. Заболевание чаще диагностируется у людей в возрасте от 30 до 60 лет. Однако идиопатическая форма чаще встречается у молодых людей.
Другие факторы, которые могут повысить риск легочной гипертензии, включают:
- семейную историю болезни;
- лишний вес;
- нарушения свертываемости крови или наличие тромбов в легких в семейном анамнезе;
- воздействие асбеста;
- генетические нарушения, в том числе врожденные пороки сердца;
- жизнь на большой высоте;
- использование некоторых препаратов для снижения веса;
- употребление запрещенных и наркотических средств;
- использование селективных ингибиторов обратного захвата серотонина, используемых для лечения депрессии и тревоги.
Диагностика легочной гипертензии
Легочную гипертензию сложно диагностировать на ранней стадии, поэтому ее редко выявляют при обычном медицинском осмотре. Даже симптомы более поздней стадии легочной гипертензии часто схожи с другими заболеваниями сердца и легких.
Врач проводит медицинский осмотр и задает вопросы о медицинском и семейном анамнезе. После чего назначаются медицинские исследования, которые помогут поставить диагноз «легочная гипертензия» и определить ее причину. Тесты на легочную гипертензию могут включать:
- анализы крови;
- рентгенограмму грудной клетки;
- электрокардиограмму (ЭКГ);
- эхокардиограмму (иногда во время тренировки на велотренажере или беговой дорожке);
- катетеризацию правых отделов сердца;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- тест легочной функции (измеряет, сколько воздуха могут удерживать легкие, а также поток воздуха в легкие и из них);
- полисомнограмму (во время сна);
- гистологическое исследование биопсийного материала открытого легкого;
- генетические тесты (если результат теста положительный, врач может порекомендовать пройти обследование и другим членам семьи).
Лечение легочной гипертензии
На современном этапе развития медицинской науки уже разработаны эффективные фармакологические методы контроля легочной гипертензии. Главное – вовремя назначить лечение, потому как при декомпенсации препараты не эффективны.
- Лекарства от легочной гипертензии нет, но врачи могут назначить лечение, которое поможет максимально уменьшить симптомы и замедлить прогрессирование болезни.
- Если легочная гипертензия вызвана другим заболеванием, необходимо, по возможности, устранить основную причину.
- Рекомендации по лечению легочной гипертензии включают прием следующих медикаментов: расширители кровеносных сосудов (вазодилататоры), стимуляторы гуанилатциклазы, антагонисты рецепторов эндотелина, блокаторы кальциевых каналов, варфарин, диуретики.
Рекомендации врачей могут включать кислородную терапию для снижения легочной гипертензии. Врач может посоветовать вам чаще дышать чистым кислородом, особенно если вы живете на большой высоте или страдаете апноэ во сне. Некоторым людям с легочной гипертензией требуется постоянная кислородная терапия.
Если лекарства не помогают, рассматривается хирургический вариант лечения – операция на сердце. В этом случае хирург создает отверстие между верхней левой и правой камерами сердца (предсердиями), чтобы уменьшить давление в правой части сердца.
В некоторых случаях возможна трансплантация легкого или сердца-легкого, особенно для молодых людей, страдающих идиопатической легочной артериальной гипертензией.
В «Клинике уха, горла и носа» проводится лечение легочной гипертензии у взрослых и детей. Звоните для консультации или записывайтесь на прием к нашим пульмонологам.
Своевременное обращение к врачу поможет сохранить Ваше здоровье. Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
тел.: +7 (495) 764-33-03 (круглосуточно)
Легочная гипертензия: как не упустить время
Как выявить заболевание на ранних этапах, выстроить его терапию современными средствами и тем самым значительно продлить жизнь пациента, порталу Medvestnik.ru рассказала доцент кафедры пульмонологии Первого МГМУ им И.М. Сеченова Минздрава России, зав. лабораторией интенсивной терапии и дыхательной недостаточности НИИ пульмонологии ФМБА России Наталья Царева.
– Наталья Анатольевна, какие формы включает данная группа заболеваний?
– Клиническая классификация легочной гипертензии менялась на протяжении многих лет.
Cегодня на основании сходства патогенетических особенностей, клинической картины и подходов к лечению выделено пять групп: легочная артериальная гипертензия (ЛАГ), включающая идиопатическую и другие формы; ЛГ вследствие патологии левых отделов сердца; ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксией; хроническая тромбоэмболическая ЛГ и другие обструкции легочной артерии; ЛГ с неясными и/или многофакторными механизмами.
– Учитывая такое многообразие причин, каким образом диагностируется заболевание?
– Мы всегда говорим, что легочная гипертензия – патология, которая требует постановки диагноза в экспертном центре. Это больные, которые требуют большой и сложной диагностической программы, иногда консультаций многих специалистов.
Поэтому этим сложно заниматься в одиночку участковым докторам, вести таких пациентов должна мультидисциплинарная команда – кардиологи, пульмонологи, ревматологи как три основных специалиста.
Еще, безусловно, кардиохирурги и реаниматологи, иногда генетики, когда прослеживаются семейные или наследственные формы.
Распознать на ранних стадиях болезнь достаточно трудно, потому что самый главный симптом – одышка – это такой неспецифический симптом, который может развиваться при очень многих болезнях.
Почему и пациенты часто ходят между кардиологами, пульмонологами, другими специалистами по системным заболеваниям, прежде чем получить диагноз.
Одышка всегда заставляет нас в первую очередь заподозрить болезнь сердца либо легких, но ответ дает более углубленное исследование.
– Кто входит в группы риска?
– Дело в том, что группы риска как таковые довольно сложно определить. Это больные, которые уже имеют заболевания, вследствие которых развивается ЛГ. Конечно, на первом месте стоит тромбоэмболия легочной артерии. Также, например, это больные с тяжелыми заболеваниями легких, с нарушением газообмена, гипоксией, что со временем может приводить к формированию легочной гипертензии.
Что касается идиопатической легочной гипертензии, она встречается у пациентов молодого возраста и не имеет четких причин. В ходе недавних исследований удалось выявить гены, которые кодируют легочную гипертензию.
На первом этапе заподозрить болезнь бывает очень сложно, поэтому пристальное внимание необходимо обращать на молодых людей, жалующихся на одышку при отсутствии явных хронических заболеваний, и тщательно разбираться, откуда она взялась. Частота встречаемости идиопатической легочной гипертензии – от 5 до 6 случаев на 1 млн населения в год, это достаточно редкая патология.
В 2013 году она была причислена к разряду орфанных, редких заболеваний. И это очень большой плюс, потому что дает право пациентам на бесплатное получение препаратов, которые стоят достаточно дорого.
А в целом возрастной диапазон пациентов с ЛГ достаточно велик, включая людей от 18 до 40–45 лет, то есть это люди работоспособные, востребованные в обществе. Поэтому мы боремся за то, чтобы как можно раньше выявлять заболевание, ставить диагноз и начинать лечение.
– Каковы сегодня подходы в терапии легочной гипертензии? Какая часть больных обеспечена необходимыми препаратами в полном объеме?
– Терапия должна назначаться как можно раньше, пациент сразу должен получать специфическую терапию. Тяжелому пациенту часто назначается не один, а два-три препарата. Нужно как можно быстрее схватить болезнь и начать лечение, а потом уже пересматривать его схему.
Хотя в реалиях происходит по-разному. Например, что касается идиопатической легочной гипертензии, то практически все пациенты обеспечены лекарственной терапией в соответствии с рекомендациями экспертов и стандартами.
То же можно сказать и о пациентах с хронической тромбоэмболической ЛГ.
Относительно регионального обеспечения, в Москве, например, ситуация относительно благополучная: у нас все пациенты получают назначенные препараты, некоторые – даже препараты из различных групп, одновременно два и даже три. Слава богу, тут никаких перебоев и проблем нет.
Что касается в целом России, то ситуация очень разная. В регионах из-за недостаточного финансирования иногда складывается сложная обстановка с обеспечением лекарствами.
Где-то пациенты быстро получают требуемые препараты, причем именно те препараты, которые рекомендует экспертный центр, в каких-то регионах приходится их заменять другими.
Этот вопрос уже неоднократно поднимался. Наверное, поможет принятие закона о праве пациента, который имеет диагноз, подтвержденный в экспертном центре, и рекомендации экспертов по приему лекарств, получать необходимые лекарства вне зависимости от места проживания.
– Если проблема ЛГ столь актуальна, должны ли применяться методики массового профилактического обследования граждан из групп риска?
– В российских клинических рекомендациях, которые мы с коллегами подготовили (они датированы 2016 годом, но вышли в свет в январе 2017 года), прописано, что пациентам с одышкой помимо электрокардиографии обязательно проводится эхокардиография.
Это достаточно надежный скрининговый метод, который позволяет если не поставить диагноз, то точно заподозрить повышение давления в легочной артерии и направить человека в специализированный центр, где им будут предметно заниматься специалисты.
Нам часто звонят коллеги: посмотрите пациента, вроде здоров, есть только жалобы на одышку, сделали эхо и обнаружили повышение давления в легочной артерии. Такого пациента берем на заметку и начинаем обследовать по программе ЛГ.
Еще раз подчеркиваю, выявить ЛГ непросто, нужен большой вклад в обучение докторов, чтобы они могли вовремя заподозрить патологию и начали действовать в нужном алгоритме. Но, подчеркну, ситуация меняется, врачи теперь лучше осведомлены. Как я всегда говорю, пусть лучше будет гипердиагностика, чем упущенное для пациента время.
Пусть лучше мы посмотрим больного и скажем, что можно жить спокойно. Лучше перестраховаться, чем пропустить этих пациентов.
– Можно ли утверждать, что при оказании надлежащей помощи многие пациенты с ЛГ проживут значительно дольше?
– Несмотря на то, что диагноз жизнеугрожающий, при назначении и получении лечения пациенты возвращаются к нормальной жизни. Лечение влияет не только на продолжительность жизни, но и на качество: уменьшается одышка, появляется мобильность, возможность обслуживать себя самостоятельно, работать, учиться, в общем, вести практически нормальный образ жизни.
Лет 8–10 назад продолжительность жизни пациентов с ЛГ составляла около 5 лет со времени постановки диагноза. В последние годы появились новые препараты, продолжительность жизни наших больных растет.
Как нам сообщают наши коллеги – кардиологи, уже есть такие, которые наблюдаются и успешно лечатся на протяжении 15–17 лет.
Поэтому мы надеемся донести до коллег информацию: ранняя диагностика и раннее назначение препаратов совершенно меняет течение болезни, прогноз, и продлевает пациентам жизнь.