Гепатит С – этим термином обозначают инфекционное заболевание, возбудителем которого является особый гепатотропный РНК-содержащий вирус HCV.
В настоящее время выделяют 7 генотипов, 88 подтипов (субтипов) и 9 межгенотипных рекомбинантных штаммов вируса гепатита С (например, рекомбинантный штамм 2k/1b). Инфекция распространяется через кровь.
Заражение чаще всего происходит при употреблении инъекционных наркотиков вследствие использования шприцев, на стенках которых содержатся остатки крови с вирусом.
Переливание донорской крови, которая содержит вирус и непреднамеренное применение при оказании медицинской помощи нестерильного инструментария также являются факторами крайне высокого риска заражения гепатитом С.
Гепатит С – это специфическое заболевание печени, в основе которого лежит прогрессирующий диффузный некровоспалительный процесс в печени вследствие воздействия вируса HCV на печеночные клетки. Эффективной вакцины против данного недуга не существует. По этой причине каждому человеку необходимо соблюдать меры безопасности, чтобы избежать заражения.
Выделяют 2 формы гепатита С – острую и хроническую. Не более 10-20% пациентов с острой формой заболевания имеют шансы на полное выздоровление.
В абсолютном большинстве случаев иммунная система организма не в состоянии самостоятельно справиться с вирусом, вследствие чего гепатит С переходит в хроническую форму, а затем прогрессирует до цирроза печени и нередко трансформируется в рак печени со смертельным исходом.
ВОЗ (Всемирная Организация Здравоохранения) ежегодно выпускает отчеты по общемировой статистике гепатита С. Несмотря на предпринимаемые в большинстве стран мира значительные усилия по недопущению распространения этой опасной инфекции, количество новых случаев заболевания находится на высоком уровне:
- вероятность «подхватить» вирус HCV составляет 0,002%;
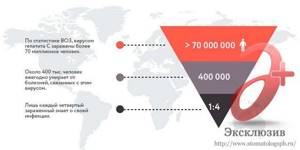
- возбудитель заболевания вирус HCV присутствует в организме как минимум 70 миллионов человек на планете;
- только 25% больных (каждый четвертый) из этих 70 млн знают о своем диагнозе, из них только каждый седьмой (13%) получает хоть какую-то противовирусную терапию;
- каждый год во всем мире от последствий гепатита С умирают не менее 400 тысяч человек;
- самый высокий показатель распространенности гепатита С наблюдается в Египте (не менее 15% населения), затем следуют страны северной Африки, Восточного Средиземноморья и Юго-Восточной Азии.
Печень является самой большой железой внутренней и внешней секреции человеческого организма.
Познания обычного человека про печень заключаются лишь в том, что этот орган обеспечивает слаженную работу всех отделов пищеварительной системы.
В дополнение к этому печень отвечает еще за обмен веществ и выведение из организма различных токсинов и вредных веществ. Основные функции печени перечислены ниже:
- метаболизм (обмен веществ и синтез желчи) – печень расщепляет животные и растительные белки и вырабатывает гликоген, который обеспечивает правильный биохимический обмен глюкозы и полноценный жировой обмен; печень заставляет организм вырабатывать достаточное количество гормонов и витаминов; клетки печени вырабатывают желчь, обеспечивая усвоение витаминов, переваривание жиров и стимуляцию кишечника;
- детоксикация – печень контролирует сложные биохимические процессы обезвреживания различных экзогенных (внешних) и эндогенных (внутренних) токсинов и вредных веществ, которые выводятся из организма с желчью;
- синтез белка – печень синтезирует особые белки альбумины и глобулины, которые определяют нормальную жизнедеятельность человеческого организма.
Печень относится к числу органов, обладающих уникальной способностью полностью восстанавливаться после однократного тяжелого острого повреждения алкоголем, лекарственными препаратами или гипоксией (недостаток кислорода).
В то же время при хроническом многолетнем поражении клеток печени вирусом HCV на фоне активного некровоспалительного процесса происходит постепенное замещение погибших печеночных клеток фиброзной соединительной тканью и внутри печени образуются грубые соединительнотканные рубцы (фиброз).
С годами количество рубцовой соединительной ткани постоянно увеличивается, фиброз прогрессирует до стадии цирроза печени.
Ткань печени теряет эластичность и становится плотной, анатомическое строение органа значительно нарушается, из-за этого нарушается кровоток через печень и возникает состояние портальной гипертензии – повышается давление в системе воротной вены.
При портальной гипертензии значительно возрастает риск возникновения опасных для жизни массивных пищеводно-желудочных кровотечений из варикозно расширенных вен пищевода и желудка. Вследствие значительных структурных изменений печень постепенно утрачивает способность выполнять свои функции.
Вирус гепатита С (HCV) может передаваться через кровь и другие биологические жидкости человека – слюну, вагинальный секрет, мочу, сперму и пот.
Вирус довольно устойчив во внешней среде и в течение некоторого времени сохраняет свою жизнеспособность в высохшей крови.
Даже при попадании мизерного количества содержащего вирус гепатита С биологического материала в восприимчивый организм происходит заражение.
Существуют естественный и искусственный пути передачи инфекции, а также различные механизмы передачи, наиболее распространенными из числа которых являются:
- хирургические вмешательства и операции, при которых используют «загрязненные» вирусом HCV хирургические инструменты (искусственный путь передачи инфекции, гемоконтактный механизм);
- переливание донорской крови, содержащей даже незначительное количество вируса гепатита С (искусственный путь передачи инфекции гемоконтактный механизм);
- использование «загрязненных» вирусом HCV инструментов в тату-салонах и при травматичном нанесении маникюра (искусственный путь передачи инфекции, гемоконтактный механизм);
- перинатально от матери к ребенку посредством околоплодных вод или крови (естественный вертикальный путь передачи инфекции);
- травматичный половой акт (естественный половой путь передачи инфекции);
- бытовое инфицирование при использовании «загрязненных» вирусом HCV зубной щетки или лезвия бритвенного станка от инфицированного человека (искусственный путь передачи инфекции).
Гепатит С является одним из наиболее коварных инфекционных заболеваний. Вирус гепатита С в организме больного постоянно мутирует и изменяет свою антигенную структуру. Из-за этого иммунная система заразившегося человека просто не успевает реагировать на постоянные изменения структуры вируса HCV и не может «очистить» организм.
Заподозрить и распознать острую форму гепатита С можно по следующим клиническим симптомам:
- слабость, недомогание, головная боль;
- тошнота, рвота, исчезновение аппетита, диарейный синдром;
- гриппоподобный синдром с умеренным повышением температуры тела, появлением ломоты и болей в костях, мышцах и суставах;
- потемнение цвета мочи, осветление каловых масс, кожный зуд, желтушность склер, кожных покровов и слизистых оболочек.
У большинства больных острая форма гепатита С переходит в хроническую. На ранних стадиях болезни хронический гепатит С может вообще никак не проявляться, самочувствие больных в течение очень длительного времени остается вполне удовлетворительным, пациенты не обращают внимание на свое состояние.
В течение длительного времени (многие годы и десятилетия) вирус присутствует в организме больного хроническим гепатитом С в явной или скрытой (оккультной, латентной) форме. Время от времени вирус становится более активным, воспалительный процесс в печени усиливается и развивается обострение. Распознать обострение хронического гепатита С позволяют следующие клинические признаки:
- немотивированное снижение физической активности, чрезмерная утомляемость;
- постоянная слабость и повышенная сонливость;
- появление нарушений в работе желудочно-кишечного тракта;
- появление желтухи склер, кожных покровов и слизистых оболочек;
- потемнение цвета мочи и обесцвечивание каловых масс;
- на коже тела появляются сосудистые звездочки;
- появление чувства тяжести и дискомфорта в области печени и правого подреберья.
У женщин хронический гепатит диагностируют чаще и на более ранних стадиях по сравнению с мужчинами. Нередко возникает сбой менструального цикла, что становится причиной обращения к врачу гинекологу.
Для женщин более характерны такие жалобы как повышенная ломкость ногтей, сосудистые звездочки на коже тела, выпадение волос, гормональные нарушения и снижение полового влечения.
Из-за нарушений обменных процессов и у мужчин и у женщин возможны осложнения в работе желудочно-кишечного тракта.
Каждому человеку нужно ежегодно проходить обследование и сдавать анализы на инфекцию гепатита С, который наряду с инфекцией гепатита В (HBV), ВИЧ-инфекцией и сифилисом относят к разряду наиболее актуальных инфекций человека.
Пациенты гематологических и фтизиатрических (туберкулезных) отделений, отделений гемодиализа, реципиенты крови и донорских органов, а также доноры крови и пациенты психиатрических больниц входят в группу повышенного риска заражения гепатитом С. К этой же группе высокого риска относят медицинский персонал хирургических и реанимационных отделений и лиц, находящихся в местах лишения свободы. Им нужно проходить обследование на гепатит С не реже одного раза в полгода.
В многопрофильной медицинской клинике ЭКСКЛЮЗИВ в Санкт-Петербурге можно пройти углубленное лабораторное и инструментальное обследование печени. Программа полного обследования печени представлена здесь.
Гепатит С – это инфекционное заболевание с гемоконтактным механизмом передачи. Это значит, что вирус передается при контакте с кровью, содержащей этот вирус.
Для надежной защиты достаточно не контактировать с кровью и другими биологическими жидкостями зараженного человека.
Не забывайте об элементарных правилах личной гигиены – пользуйтесь исключительно собственными зубной щеткой, бритвенным станком и маникюрными принадлежностями.
Риск заражения существует при незащищенных половых контактах. В семенной жидкости и вагинальном секрете при определенных условиях может содержаться некоторое количество вируса, поэтому при любом половом сношении старайтесь использовать презерватив.
На данный момент эффективной вакцины против гепатита С не существует. Ученые из Оксфордского университета занимаются разработкой вакцины, которая позволила бы обеспечить стойкий иммунитет к данному заболеванию. Сейчас вакцина находится на стадии проверки и апробации среди нескольких десятков добровольцев.
На сегодняшний день известны 7 генотипов вируса гепатита С (HCV). Обследование при данном заболевании должно быть комплексным. Если у врача появляется подозрение на HCV-инфекцию пациенту назначают следующие виды анализов:
- серологический анализ крови (ИФА) – на наличие суммарных антител к различным белкам вируса гепатита С (anti-HCV); это качественный анализ (да/нет), положительный результат которого указывает на то, что иммунная система уже «встречалась» с вирусом и выработала антитела к вирусу; результаты такого анализа не позволяют определить стадию заболевания или форму гепатита С;
- молекулярно-биологический анализ крови (ПЦР) – на наличие РНК HCV в плазме крови (RNA HCV); анализ бывает качественным (да/нет) и количественным (сколько); результаты качественного анализа позволяют оценить активность вируса, результаты количественного анализа позволяют оценить вирусную нагрузку, то есть концентрацию специфических компонентов РНК HCV в единице объема крови;
- молекулярно-биологический анализ крови (ПЦР) – генотипирование вируса HCV; позволяет с точностью 99,99% определить генотип и субтип вируса гепатита С, от чего в некоторой степени зависит клиническая картина и прогноз заболевания и во многом выбор наиболее оптимального режима лечения;
- молекулярно-биологический анализ «клеток-мишеней» (ПЦР) – на наличие РНК HCV в иммунокомпетентных клетках периферической крови и костного мозга или клетках печени; это качественный анализ (да/нет) для диагностики оккультного (скрытого) гепатита С.
После получения положительных результатов анализов на гепатит С необходима их правильная расшифровка и интерпретация. Сделать это может только грамотный специалист врач инфекционист. Отрицательные результаты одновременно обоих анализов ИФА и ПЦР с 97%-ной вероятностью говорят об отсутствии вируса HCV в организме.
К сожалению, отрицательные результаты однократного исследования не гарантируют на 100% отсутствие в организме вируса, который может «спрятаться» глубоко в иммунных клетках периферической крови, костного мозга или клетках печени.
В таких случаях традиционные анализы крови ИФА и ПЦР просто не «увидят» вирус и нужно делать специальный анализ – тестировать РНК HCV в иммунокомпетентных клетках периферической крови, костного мозга или клетках печени гепатоцитах.
| концентрация РНК HCV в единице объема плазмы крови (МЕ/мл) | комментарий возможных результатов анализа ПЦР |
| РНК HCV в плазме крови не определяется … | … это значит, что вирус в плазме крови отсутствует, скорее всего человек здоров или имеет место оккультная (скрытая) HCV-инфекция |
| концентрация РНК HCV в плазме крови находится на уровне ниже 800.000 МЕ/мл … | … это значит, что вирус присутствует в крови, но вирусная нагрузка низкая |
Источник: https://stomatologspb.ru/specialists/hepatologist/gepatit-c/
Вирусный гепатит: что это такое, симптомы, лечение
Вирусный гепатит является наиболее распространённой болезнью печени, которая выражается в глобальном повреждении органа и нарушении его функционирования. Всего классифицируют пять видов этого заболевания, каждый из которых поражает гепатоциты (клетки печени), вызывая воспалительные процессы и возможность развития серьёзных осложнений.
Данной болезнью могут заболеть как ребёнок, так и взрослый. Вирус гепатита может передаваться различными способами, гепатит способен протекать в разной форме: молниеносной, острой, хронической и затяжной. Такие формы характерны для типа А, В, С и D.
Тип Е встречается гораздо реже и преобладает в жарких регионах, где инфицирование происходит водным путём.
Как передаются вирусные гепатиты
Абсолютно все виды заболевания передаются от заражённого человека к больному. В зависимости от типа вируса инфекция распространяется двумя способами: фекально-оральным и парентеральным путём. Для гепатитов А и Е характерен первый вариант.
Такой способ передачи означает:
- употребление заражённой питьевой воды;
- совместное с больным принятие пищи (овощи, фрукты, ягоды);
- несоблюдения правил личной гигиены (грязные руки);
- использование совместных с инфицированным бытовых предметов;
- половой контакт с заражённым.
Гепатиты В, С и D передаются только парентеральным путём через любые биологические жидкости заражённого человека.
Опасность представляют:
- Переливание крови. Процедура представляет угрозу, если медицинские работники пренебрегли предварительным обследованием доноров. Такое случается по халатности медперсонала или в экстренной ситуации, когда требуется немедленное переливание, а времени на анализы нет. Также это распространённое явление в странах, где существует острая необходимость в донорской крови.
- Пересадка органов. В большинстве случаев все доноры тщательно проверяются, и лишь после осуществляется пересадка. Но в экстренных ситуациях врач может пренебречь проверкой и провести пересадку без неё.
- Использование одноразовых шприцев группой людей. Такие явления наблюдаются у наркоманов, принимающих препараты инъекционно. В редких случаях использовать одноразовый шприц может медицинский работник из-за своей невнимательности или халатности.
- Непосредственный контакт с носителем при наличии повреждённых кожных покровов. Стоматологи, травматологи и хирурги постоянно взаимодействуют с больными людьми, поэтому им нужно придерживаться правил безопасности. С инструментами инфекция попадает в организм через порезы, ранки на теле.
- Беспорядочные половые акты без использования контрацептивов. Если мужчина или женщина ведёт беспорядочную половую жизнь, то они могут стать носителями инфекции. Вирусы способны длительное время персистировать в клетках организма. Обнаружить их удаётся только после окончания инкубационного периода.
- Во время беременности. В редких случаях инфекционное заболевание передаётся от матери к плоду. Чтобы избежать дальнейшего развития болезни, врач проводит своевременную вакцинацию малыша. Современные вакцины обеспечивают надёжную защиту на длительный срок.
Первые проявления гепатитов В, С и D могут возникнуть через 6 месяцев, когда болезнь приобретает хроническую форму, поэтому необходимо регулярно проводить диагностику всего организма. Тип А и Е проявляется уже на вторую неделю и отличается рядом симптомов, обнаружив которые, больной должен обратиться в специализированную клинику или больницу.
Что происходит после попадания вируса гепатита в организм?
Чтобы понять, что такое вирусные гепатиты и как они влияют на организм, необходимо изучить механизм развития болезни. После попадания в организм патогенные вирусы атакуют клетки печени, связываясь с белковыми веществами на мембране. После проникновения возбудителя внутрь происходит замена генома здоровых гепатоцитов на генетический материал вирусов.
После замены генома начинается активное воспроизведение (репликация)вирусов, что приводит к глобальному поражению печени.
Вирусный гепатит относится к опасным патологиям печени, которые требуют курсовой медикаментозной терапии. Игнорирование болезни может привести к тяжёлым последствиям, когда требуется экстренная пересадка печени.
Признаки вирусного гепатита
- В большинстве случаев первые признаки различных типов гепатита схожи между собой.
- К таким симптомам относят:
- Диспепсические расстройства. Это периодические рвоты и тошнота. У больного пропадает аппетит, изменяется вкус еды, ему не нравятся любимые продукты. Беспокоит чувство тяжести, наблюдается горечь во рту и неприятная отрыжка.
- Недомогание и общая слабость. Больной становится безразличен ко всему, затяжная апатия и стрессы преобладают над нормальным состоянием. Со временем появляется агрессия и раздражительность без весомого повода.
- Болезненные ощущения в правом подреберье, которые сопровождаются дискомфортом, чувством распирания. Это результат резкого увеличения печени в размерах. Со временем данное ощущение будет усиливаться.
- Иктеричность. Желтуха характерна лишь для некоторых видов гепатита. Пожелтение проявляется на кожных покровах и слизистых, а также на склерах глаз.
- Изменения цвета каловых масс и мочи. Фекалии становятся белого цвета, а моча приобретает тёмно-коричневую окраску.
- Геморрагические проявления. При тяжёлом течении болезни могут возникать кровотечения из носа и рта. Также сосудистые геморрагии могут наблюдаться по всему телу.
Данная симптоматика указывает на развитие гепатитов различных типов, которые требуют немедленного лечения.
Гепатит А — болезнь Боткина
Наиболее распространённый вид патологии, который характеризуется минимальными осложнениями и легко излечим. Гепатит А ещё называют болезнью Боткина или «болезнью грязных рук». Передача инфекции происходит чаще всего через питьевую воду и еду.
Как правило, люди самостоятельно поправляются от данного заболевания и вырабатывают стойкий иммунитет к любому подвиду этого типа гепатитов. Проявляется патология уже через неделю, в некоторых случаях инкубационный период может затянуться на несколько месяцев. Это зависит от иммунитета человека и физиологических данных.
В тяжёлых случаях развития заболевания наблюдаются следующие симптомы:
- головные боли;
- повышенная слабость;
- мышечная боль;
- подъём температуры тела;
- снижение аппетита вплоть до его отсутствия;
- бессонница;
- позывы на рвоту и тошнота.
Такие симптомы проявляются у больного на протяжении 1-2 недель, после чего они исчезают. Полное выздоровление наблюдается уже до конца 3 недели. В крайних случаях врач может назначить внутривенное введение растворов для дезинтоксикации, которые справятся с токсическим влиянием на печень.
Гепатит В
ДНК вируса гепатита В имеет вид кольца из двух нитей, на поверхности которых содержится антиген HBsAg. Патоген попадает в организм здорового человека парентеральным путём и в первую очередь поражает печень. Беспорядочные половые связи, переливание крови и совместное использование нестерильных инструментов приводит к инфицированию.
Гепатит В проявляется через 6 месяцев и больше. За длительный инкубационный период вирус успевает произвести не одно поколение, что приводит к хроническому воспалению печени. К наиболее опасным осложнениям относят цирроз, карциному и печёночную кому.
Среди симптомов данного типа гепатита выделяют:
- слабость и недомогание, человек становится апатичным и вялым;
- геморрагический синдром (кровотечения из дёсен, повышенная проницаемость сосудов по всему телу);
- диарея, рвота и тошнота;
- увеличение печени и селезёнки в размерах;
- пожелтение кожных покровов и склер глаз;
- изменение цвета мочи и кала.
После того как у человека появляется такая симптоматика, врач назначает диагностическое обследование. Это может быть компьютерная и магнитно-резонансная томография. Полученные фото с серией снимков оцениваются специалистом, после чего ставится точный диагноз.
Гепатит С
Гепатит С – болезнь вирусного генеза, которая поражает клеточные структуры печени, протекает обычно бессимптомно, часто приводит к хроническому воспалению органа, циррозу или раку печени.
При этом вирус отличается особой характеристикой – он легко мутирует, имеет больше 10 подвидов, поэтому учёные до сих пор не смогли создать противовирусную вакцину.
Современные лекарственные средства могут эффективно воздействовать на патогенов.
Как и гепатит В, болезнь передаётся через кровь и другие биологические жидкости и отличается длительным инкубационным периодом.
Основные признаки также схожи с типом В:
- постоянная слабость;
- повышение температуры тела;
- расстройства пищеварения;
- суставные и мышечные боли;
- увеличение печени.
Для точного определения гепатита С используют такие тесты, как иммуноферментный анализ и полимеразная цепная реакция, состояние печени выясняют с помощью инструментальных способов исследования.
Гепатит D
Заболевание вирусной этиологии, которое протекает в тяжёлой форме и быстро приводит к развитию цирроза печени. Самостоятельным не бывает. Размножение вирусов возможно только при наличии гепатита В. Инфицирование происходит через биологические жидкости человека: кровь, сперму и слюну.
При тяжёлом течении болезни наблюдаются следующие симптомы:
- повышенная утомляемость;
- резкое снижение веса;
- диспепсические расстройства;
- болезненные ощущения в правом подреберье;
- наличие свободной жидкости в брюшной полости;
- пожелтение кожи и слизистых;
- кровоточивость дёсен.
Чтобы определить данное заболевание, проводят лабораторно-инструментальное обследование.
Гепатит Е
Инфицирование типом Е происходит через загрязнённую воду в жарких странах, где пренебрегают санитарными правилами. Клиническая картина схожа с симптомами вируса типа А: быстрое течение болезни, полное выздоровление и выработка гуморальных антител, которые в дальнейшем защищают организм от заражения.
Большую опасность вирус представляет для беременных женщин. Воспалительные процессы в печени в большинстве случаев приводят к прерванной беременности. Поэтому после того как у женщины обнаруживают данную патологию, её отправляют в стационар под постоянное наблюдение. На фоне заболевания начинает развиваться почечная недостаточность, которая может привести к летальному исходу.
Лечение
Изучением и разработкой противовирусных лекарств занимаются микробиология и эпидемиология. Исследование природы вирусов, их строения и свойств, и разработка соответствующих препаратов на биологическом материале патогенов актуальны и по сегодняшний день.
Учёные детально изучают вирусные гепатиты, их симптомы и способы лечения.
На основе биологического материала вирусных клеток они разрабатывают вакцины с содержанием небольшого количества очищенных антигенов, функция которых состоит в стимулировании активной работы защитных сил организма против данной патологии. Вакцинацию производят с рождения, чтобы в дальнейшем человек был защищён от инфекции на длительное время.
Если же вакцинация по какой-либо причине не произошла, и человек заразился, то врач назначает комплексное лечение, особенностью которого является приём противовирусных и иммуностимулирующих средств на основе интерферона. К противовирусным препаратам относят лекарства Софосбувир и Даклатасвир, а также Задаксин и Рибавирин. Цена на препараты варьируется в зависимости от качества и производителя.
Иногда больные прибегают к народным методам лечения. Такие действия могут привести к осложнениям и побочным явлениям, так как некоторые растения обладают выраженным токсическим эффектом. Поэтому предварительно следует получить одобрение лечащего врача и определить возможные противопоказания.
Возможные осложнения
Практически все типы вирусов приводят к следующим осложнениям:
- Цирроз печени. Необратимый процесс, который характеризуется замещением здоровых клеток паренхимы на фиброзную и соединительную ткань. В результате этих структурных изменений печень уменьшается в размерах, меняет свою плотность и становится бугристой. У человека появляется металлический вкус и горечь во рту, которая усиливается в утреннее время.
- Гепатоцеллюлярная карцинома или рак печени. Патология возникает вследствие злокачественной трансформации гепатоцитов. Здоровые клетки печени перерождаются в раковые из-за чрезмерного повреждающего воздействия на них.
- Печёночная недостаточность. Данная патология возникает вследствие глобального поражения паренхимы печени, развития интоксикации, что приводит к почечной энцефалопатии. Поражённый орган прекращает выполнять свои обычные функции и становится несостоятельным.
- Холецистит. Воспалительное заболевание жёлчного пузыря, которое возникает вследствие воспалительных процессов в соседних органах и как осложнение желчнокаменной болезни.
Развитие данных заболеваний связано с несвоевременным лечением и тяжёлыми хроническими формами болезни. Чтобы предотвратить осложнения и избежать летального исхода, больному следует вовремя проходить диагностику и следовать указаниям врача.
Клиническое течение вирусных гепатитов
Классическое течение вирусных гепатитов представляет собой четыре этапа, неизменно связанных между собой:
- Инкубационный период. Длительность этого этапа зависит от физиологических данных человека, состояния его иммунитета и количества вирусов, которые попали в организм. Наименее короткий период у типа А и Е, он составляет около 2 недель. Самый длинный инкубационный период у типа С, он может составлять несколько месяцев и больше.
- Преджелтушный этап. После инкубационного периода начинают проявляться первые признаки, по которым довольно сложно выявить наличие болезни. Это постоянная усталость, расстройства сна, диспепсические расстройства и мышечные боли.
- Желтушная стадия. В период иктеричности наблюдается сильная интоксикация всего организма, состояние больного ухудшается. Начинают желтеть кожные покровы, склеры глаз и другие слизистые. Изменяется цвет мочи до тёмно-коричневого, а кал становится белым и глиняным.
- Стадия выздоровления. Начинается данный период с медленного исчезновения всех неприятных симптомов. Печень уменьшается в размерах, проходят носовые кровотечения и иктеричность. Пациент выходит из затяжной депрессии.
Полное выздоровление наблюдается тогда, когда биохимические анализы крови подтвердят нормализацию всех показателей.
Профилактика вирусных гепатитов
Чтобы избежать заражения гепатитом вирусной этиологии, необходимо придерживаться следующих правил безопасности:
- своевременное вакцинирование от типа А и В;
- не пренебрегать правилами личной гигиены;
- употреблять только чистую питьевую воду, хорошо вымытые овощи и фрукты;
- не использовать чужие бытовые предметы, которые контактировали с кожными покровами других людей;
- избегать сомнительныхтату-салонов;
- отказаться от употребления наркотиков.
Каждый человек регулярно должен проходить полный медицинский осмотр, чтобы точно знать о состоянии своего здоровья.
Источник: https://gepatit.su/vidy/virusnyy
Вирусный гепатит: симптомы и признаки у взрослых
Одним из самых опасных заболеваний инфекционной этиологии, при которых происходит воспалительный процесс печеночных тканей, является вирусный гепатит.
Он может быть вызван различными известными факторами, но многие из них до сих пор не изучены в полной мере. Формы вирусного гепатита получили обозначение в виде латинских букв. Каждый из видов имеет свои особенности и пути передачи.
Заболевания гепатитом можно разделить на две группы, имеющие различные способы заражения:
- Заражение через жидкости организма. Вирусное заболевание передается непосредственно через жидкие среды организма: кровь, молоко, слюну, сперму и мочу. К такому виду относятся гепатиты групп B, C, D, F, G.
- Кишечное заражение. Путь передачи инфекции происходит орально-фекальным путем, т.е. заражение происходит через инфицированную воду и пищу. В такую группу входят вирусы группы A и E.
Гепатиты вирусной этиологии могут иметь острую форму и хроническую, при этом каждый из них имеет свой инкубационный период и своеобразные признаки.
Острый гепатит у взрослых, особенно при правильной терапии на ранней стадии, поддается быстрому лечению, хронический вид – лишь в редких случаях удается вылечить полностью.
Существует группа людей, у которых риск заразиться в разы больше, чем у других. К ним относятся:
- люди, беспорядочно меняющие половых партнеров;
- люди, употребляющие наркотики;
- пациенты клиник, подвергающиеся частым хирургическим вмешательствам: операциям, переливаниям крови и другим манипуляциям;
- медицинский персонал, чья работа связана с контактом с больными людьми и зараженной кровью.
Во избежание заражения существуют методы профилактики, соблюдение которых позволит снизить риск.
Общие симптомы
Несмотря на то, что каждая группа вирусных гепатитов имеет свои характерные проявления, все же имеются общие признаки, указывающие на вирус. Основные симптомы болезни:
- расстройства желудочно-кишечного тракта, сопровождающиеся тошнотой, рвотой, привкусом горечи во рту;
- плохое самочувствие, ломота в теле, повышенная температура, головная боль – признаки, которые можно спутать с симптомами простудного заболевания;
- появление тупой, ноющей боли под ребром с правой стороны, нередко отдающей в лопатку или плечо;
- кожный покров и глаза приобретают желтый оттенок – признаки желтухи, но некоторые виды гепатита могут не иметь желтушных проявлений;
- моча становится темной, а каловые массы светлыми;
- появление кожного зуда.
Появление некоторых из этих признаков может и не свидетельствовать о наличие болезни. Поэтому первым делом необходимо обратиться к врачу для обследования.
к оглавлению ↑
Гепатит A
Симптоматика заболевания зависит от возраста человека. Чем взрослее больной, тем тяжелее будет протекать заболевание, а после него чаще будут возникать осложнения. У совсем маленьких детей гепатит A может протекать без проявления каких-либо признаков, при этом риск появления осложнений минимален.
Инкубационный период болезни составляет от 1 недели до 1,5 месяца. В этот период больного могут беспокоить следующие симптомы:
- недомогание, характерное для гриппа: озноб, высокая температура и головная боль;
- может присутствовать ломота в теле и суставах;
- расстройства ЖКТ: рвота, диарея, тошнота, отсутствие аппетита.
В конце периода появляются изменения в цвете каловых масс и мочи. Это говорит о том, что может начаться следующий период – желтушный. Желтуха возникает при выбросе желчи в кровь, от чего кожа и глаза могут окраситься в желтый цвет. Именно желчь меняет цвет каловых масс и мочи. Стоит помнить! Не при всех видах гепатита возникает желтуха.
После желтушного периода зачастую происходит улучшение состояния человека. Вирусное заболевание группы A является самой легкой формой, практически не имеющей последствий.
Такие больные получают пожизненный иммунитет к данному типу заболевания.
к оглавлению ↑
Гепатит B
Признаки гепатита B схожи с вирусом группы A, но имеют отличия в инкубационном периоде. У острого гепатита B этот период может достигать полугода и на начальной стадии протекать вовсе бессимптомно.
- возникает тошнота и общее недомогание, может отмечаться болезненность живота;
- появляется желтуха, меняется цвет каловых масс и мочи, иногда отмечается появление сыпи;
- при диагностировании обнаруживается увеличение печени и селезенки.
Гепатит B при несвоевременном лечении поражает клетки печени, из-за чего могут возникнуть необратимые тяжелые последствия: рак или печеночная недостаточность. Но также отмечены случаи полного излечивания и приобретения иммунитета к вирусу этой группы.
к оглавлению ↑
Гепатит C
Эта форма заболевания является самой тяжелой. Чаще всего причинами болезни служат переливание крови, использование зараженных игл, незащищенный половой акт и передача вируса от матери ребенку.
При заболевании этой формы могут отмечаться следующие типичные симптомы:
- боли в суставах;
- слабость;
- тошнота и рвота;
- расстройства пищеварительного тракта.
Вирусный гепатит C опасен тем, что может не проявляться долгое время, незначительные расстройства и недомогания списываются больным на ОРВИ или отравление.
Острая форма в 80 % случаев может перейти в хроническую, что в большинстве своем приводит к серьезным осложнениям – цирроз или рак печеночных тканей.
Нередко гепатит C может сочетаться с другими видами вирусных заболеваний, что впоследствии может привести к летальному исходу.
к оглавлению ↑
Гепатит D
Инкубационный период болезни составляет от 45 дней до полугода. Данная форма вирусного заболевания по симптомам схожа с вирусом группы B. Как правило, отмечается одновременное протекание двух форм заболевания, поскольку гепатит D не может существовать самостоятельно. Смешанный вид заболевания может повлечь ряд тяжелых осложнений, в частности цирроз печеночных клеток.
к оглавлению ↑
Гепатит E
Симптомы вирусного гепатита E у взрослых проявляются практически так же, как и при гепатите A – возникает желтуха. Но отличия их в том, что после желтушного периода при гепатите E улучшение состояния не происходит. Инкубационный период может составить от 2 недель до 2 месяцев.
Легкая форма гепатита E, как правило, проходит в течение месяца. Исключением является беременность.
Начиная со 2 триместра беременности заболевание может привести к летальному исходу матери. Смерть плода наступает всегда и на любом сроке.
Отличительной чертой гепатита Е от других проявлений вирусного заболевания является отсутствие у взрослых хронического течения болезни.
к оглавлению ↑
Гепатит G
Симптоматика этой формы заболевания схожа с проявлениями вируса группы C, но все же имеются различия.
При проявлении каких-либо признаков необходимо сразу же обратиться к врачу и не заниматься самолечением, поскольку на начальном этапе есть шанс остановить инфекционный процесс и не стать носителем вируса.
Дайте нам об этом знать — поставьте оценку Загрузка…
Источник: http://VseProPechen.ru/bolezni/gepatit/terapiya-02/kakie-priznaki-virusnogo-gepatita.html
Гепатит А (болезнь Боткина)
Гепатит А представляет собой заболевание печени, проходящее в острой форме. По-другому патологию называют болезнью Боткина. Основные симптомы недуга – значительный подъем температуры тела, озноб, ломота в суставах и мышцах, окрашивание кожных покровов в желтый цвет.
Возбудитель заболевания
Гепатит А вызывается микроорганизмом, относящимся к типу энтеровируса. У него отсутствует защитная оболочка, а размеры не превышают 30нм. Выделяют несколько типов энтеровирусов, обладающих одинаковыми иммуногенными и антигенными характеристиками.
Микроорганизм устойчив во внешней среде. Он способен выживать:
- до 4 недель при температуре 20 – 22 градуса;
- до 4 месяцев при температуре воздуха 4 – 6 градусов;
- 12 часов при повышении температуры до 60 градусов;
- 5 минут при кипячении.
Хлорсодержащие вещества с концентрацией активного компонента свыше 2 мг/мл убивают патогенный микроорганизм в течение 15 минут. Если концентрация хлора не превышает 2 мг/мл, то вирус погибает через 30 минут. Возбудителя невозможно уничтожить при помощи кислот, эфира и щелочей.
Способы заражения
Энтеровирус распространяется преимущественно в теплое время года, но из-за длительного инкубационного периода и размытой симптоматической картины проявляет себя в осеннее время. Возбудитель патологии обычно передается фекально-оральным способом : через грязные руки, немытые овощи и фрукты, зараженную воду.
Существуют и другие способы распространения возбудителя заболевания:
- при переливании крови;
- при оральном сексе;
- при близком контакте с зараженным человеком.
Больной человек представляет наибольшую угрозу в преджелтушный период, а также при скрытых формах патологии, которые не проявляются яркими признаками. При этом заболевший продолжает посещать места массового скопления людей, бассейны, становясь источником заражения для окружающих.
Вспышки недуга чаще всего отмечаются в бедных регионах, где люди живут большими коллективами и не соблюдают правил личной гигиены:
- в странах Северной Африки;
- на полуострове Индостан;
- в некоторых районах Дальнего Востока;
- на Ближнем Востоке;
- в странах Южной и Центральной Америки
К группам риска по развитию гепатита А относятся следующие категории граждан:
- гомосексуальные пары;
- наркозависимые;
- сотрудники канализационных служб и водоснабжения;
- туристы, совершающие поездки в развивающиеся страны.
Реже всего заболеванию подвержены дети до года, поскольку они получают антитела к возбудителю патологии через материнское молоко.
Симптомы
Признаки гепатита А проявляются по-разному в зависимости от стадии его развития. Продромальная или начальная форма инфекции характеризуется следующими симптомами:
- подъемом температуры до 40 градусов;
- головокружением и слабостью;
- расстройством стула;
- тошнотой;
- снижением аппетита;
- рвотой.
Первый признак патологии — незначительные боли или чувство дискомфорта в области правого подреберья. Боль может распространяться на брюшную полость и вниз живота.
Через 3 дня после начала продромального периода наблюдается нормализация температуры тела и уменьшение симптомов интоксикации. После этого начинают проявляться признаки нарушения работы печени. Орган существенно увеличивается в размерах у 50% зараженных людей.
Через неделю после проявления клинических признаков у человека осветляются кал и темнеет моча. Этот процесс свидетельствует о переходе недуга в желтушную стадию.
Для периода «желтухи» характерно:
- общее улучшение самочувствия;
- пожелтение кожных покровов;
- увеличение печени.
Пожелтение кожи и оболочки глаз может наблюдаться в течение нескольких часов, либо растягиваться на 1 – 2 суток. Вначале патологический процесс распространяется на слизистые оболочки, затем на кожу лица, туловище. В последнюю очередь желтеют конечности. Пожелтение кожи связано с повышенным уровнем билирубина в организме, который не может выводиться эффективно из-за поражения печени.
На последних этапах развития гепатита А (стадии рековалесценции) происходит снижение выраженности симптомов патологии. В течение некоторого времени еще наблюдается увеличение печени и отклонение пробирочных анализов от нормальных показателей.
Печень возвращается к первоначальным размерам в восстановительном периоде. В это время также происходит нормализация состава крови. У некоторых граждан, имеющих вредные привычки и ведущих малоподвижный образ жизни, периодические боли в правом подреберье могут сохраняться до 3 месяцев.
У детей патологии протекает практически так же, как у взрослых за исключением некоторых особенностей: гепатит А в детском возрасте чаще протекает в бессимптомной форме, начальные признаки заболевания схожи с ОРВИ.
Диагностика
Гепатит А диагностируется на основе:
- Эпидемиологических данных.
- Симптоматических жалоб. Проводится осмотр пациента и выявление у него признаков, характерных для данного вида инфекции.
- Лабораторных анализов. Проводится биохимический анализ крови для выявления воспаления в печени.
- Анализа мочи. При заражении человека энтеровирусом наблюдается повышенный уровень содержания уробилиногена в моче, который придает ей более темный цвет.
- Специфического анализа на гепатит А. Кровь больного исследуют на наличие антител к возбудителю инфекции. Антитела типа М свидетельствуют о недавно перенесенном недуге либо его развитии в острой форме. Антитела типа G обнаруживаются, если человек перенес заболевание в прошлом.
Лечение
Обычно терапия гепатита А проводится медикаментозно. Для устранения симптомов недуга и уничтожения вируса используют следующие группы препаратов:
- Полиионные растворы, вводимые внутривенно – Реосорбилакт. Назначаются при выраженных признаках интоксикации организма и высоких показателях билирубина – свыше 100 ммоль/л.
- Сорбенты – Энтеросгель, Полисорб, Силикс. Средства принимают 4 раза в день после приема пищи.
- Лекарства лактулозы – Нормазе, Лактувит. Средства снижают вероятность выработки токсинов, отрицательно отражающихся на работе мозга.
- Полезные аминокислоты – Гептрал, Глутаргин.
- Ингибиторы ферментов – Гордокс, Контрикал.
- Лекарства для снижения кислотности желудочной среды – Омепрозол, Ранитидин.
- Гепатопротекторы – Гепабены.
Последняя группа препаратов не назначается в остром периоде недуга. О способах лечения вирусного гепатита А рассказано в видео:
Осложнения
Осложнения после гепатита А, которые способны привести человека к летальному исходу, встречаются в редких случаях. Обычно заболевание проходит без поражения клеток головного мозга.
На фоне перенесенного недуга чаще всего отмечаются следующие последствия:
- нарушение моторики желчевыводящих путей, когда происходит застой желчи в организме;
- холецистит – поражение стенок желчного пузыря;
- панкреатит в хронической форме;
- язвенные заболевания;
- гастрит.
Заболевание в острой форме может сопровождаться артритом, серьезным поражением почек и васкулитами.
У подавляющего большинства пациентов процесс выздоровления происходит без осложнения, у 10% зараженных наблюдается долгий восстановительный период после перенесенного недуга.
Режим во время болезни и диета
Во время заболевания пациенту рекомендован полупостельный режим. Главное правило – меньше пребывать в сидячем положении, поскольку это еще больше препятствует оттоку желчи из организма. Список рекомендованных и запрещенных продуктов при гепатите А представлен в таблице.
| -нежирные сорта мяса;-кисломолочные продукты;-овощи;-белая рыба;-черствый хлеб;-крупы (кроме перловки);-десерты на основе желатина;-сливочное масло;-травяные чаи, компоты. | -бобовые;-консервация;-жирное мясо;-жареные и копченые продукты;-жирную рыбу;-овощи, негативно сказывающиеся на работу ЖКТ: лук, капуста, редис, щавель, огурцы;-грибы;-кондитерские изделия;-мороженное;-газированные напитки, кофе, какао. |
Способы профилактики
Профилактика гепатита А может быть экстренной и плановой. В очаге обнаружения заболевания больного изолируют от окружающих в отдельное помещение. Все вещи больного подвергают обработке хлоросодержащими веществами.
К плановым профилактическим мероприятиям относится вакцинирование. Прививка от гепатита А показана:
- детям, старше года, проживающим в неблагополучных по заболеванию регионах;
- контактным лицам, находящимся в очаге инфекции;
- людям, относящимся к категории риска.
Некоторые препараты для вакцинации могут применяться только для детей старше 3 лет. Инъекции выполняют в 2 этапа в дельтовидную мышцу плеча. Повторная вакцинация проводится не ранее, чем через 30 дней после первой инъекции. Данная схема прививания гарантирует полноценную защиту от возбудителя недуга как минимум на 15-20 лет.
Инъекции от гепатита А осуществляются следующими видами вакцин:
- Альгавак М (Россия) – разрешена для прививания взрослых и детей с 3 лет.
- Харвикс (Англия):
- Харвикс 720 для детей 1 – 16 лет;
- Хапрвикс1440 для детей с 16 лет и взрослых.
- Аваксим (Франция):
- Аваксим 80 для детей 1 – 15 лет;
- Аваксим 160 для детей с 16 лет и взрослых.
- Вакта (США) для детей с 2 лет и взрослых
Главная особенность всех перечисленных вакцин – хорошая переносимость пациентами, минимальное количество побочных реакций.
Более подробно о вакцинации можно узнать в статье: Вакцинация от гепатита А.
Гепатит А при беременности
Заболевание может развиться и у беременных женщин, иммунная система которых подвергается двойной нагрузке. Патология у беременных протекает по классической схеме со всеми присущими ей симптомами. Течение патологии у женщин в положении проходит не тяжелее, чем у небеременных. Лишь в редких ситуациях гепатит А может привести к серьезным последствиям – к самопроизвольному аборту в 1% случаев (особенно это касается поздних сроков беременности) и преждевременным родам – в 17% случаев. Не исключается риск заражения плода внутриутробно.
Успех терапии недуга зависит от того, насколько рано беременная обратилась за медицинской помощью. Введение человеческого иммуноглобулина на начальных этапах развития болезни (в инкубационном периоде) ускоряет процесс выздоровления. Основные методы лечения в этом случае – соблюдение диеты, прием витаминов и спазмолитических средств.
Отличия гепатита А от других форм заболевания
Гепатит А, В и С встречаются чаще остальных типов патологии (D, Е). Отличительная черта гепатита А – благоприятный исход заболевания и передача преимущественно фекально-оральным путем. Гепатит В и С развиваются парентерально, то есть, минуя ЖКТ. Основной путь передачи этих видов недуга – через кровь и биологические жидкости.
Главное отличие между гепатитом А и В в том, что последний проходит без проявления симптомов желтухи. Кроме того, патология типа В проходит гораздо тяжелее, провоцируя развитие таких осложнений, как цирроз печени или рак этого органа.
Гепатит С протекает в тяжелой форме и чаще поражает людей молодого возраста. В 80% случаев патология переходит в неизлечимую форму. Гепатит С в отличии от рассматриваемого вида вирусного заболевания опасен тяжелейшими последствиями – появлению злокачественных опухолей, циррозом печени, летальным исходом. Кроме того, от заболевания типа С до сих пор не разработано ни одной вакцины.
Заключение
Гепатит А считается наиболее распространенной формой вирусного недуга. Патология протекает одинаково у взрослых людей, детей и беременных женщин с характерными симптомами – пожелтением кожи и признаками интоксикации. Людям, находящимся в группе риска по заболеванию, рекомендуется плановая вакцинация. Она поможет выработать устойчивый иммунитет от заболевания на 20 лет.
Длительность гепатита А составляет от полутора недель до нескольких месяцев. Основа лечения патологии – прием лекарств, защищающих печень и соблюдение диеты. В отличие от других типов гепатита, рассматриваемое заболевание редко протекает с осложнениями.
Источник: https://naprivivki.ru/zabolevaniya/gepatit-a.html