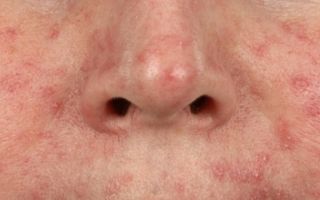
Демодекоз — одно из самых неприятных заболеваний глаз. Его вызывают условно-патогенные паразиты, клещи рода Demodex.
У каждого второго человека они живут в небольшом количестве на коже лица, фолликулах ресниц и в сальных железах века, но при наступлении благоприятных условий клещи начинают быстро размножаться и вызывают такое заболевание, как офтальмодемодекоз, провоцируя появление раздражения и дискомфорта в глазах.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
Симптомы демодекоза
Демодекоз проявляются в 2-х формах: кожная форма заболевания и демодекоз век.
При кожной форме демодекоза появляется воспаление на коже лица, особенно страдают подбородок, щеки и надбровные дуги. Намного реже поражается кожа груди и спины. Основным симптом кожной формы демодекоза является воспаление сальных желез и волосяных фолликулов, что приводит к образованию угревой сыпи, покраснению кожи и образованию корочек.
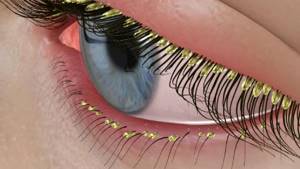
Симптомы демодекоза глаз могут быть следующими:
- зуд и жжение у основания ресниц;
- склеивание ресниц по утрам;
- быстрая усталость глаз;
- синдром «сухого глаза»;
- желтоватая слизь в глазах;
- ощущение инородного тела в глазу.
Симптомы могут усиливаться по утрам, а также после принятия горячей ванны, посещения бани или сауны, пребывания на солнце.
При обнаружении подобных симптомов необходимо срочно проконсультироваться с врачом-дерматологом (в случае кожной формы заболевания) или врачом-офтальмологом (в случае демодекоза глаз): заболевание заразно и быстро распространяется на соседние участки.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
На чем основывается диагностика демодекоза глаз
Опытный врач-офтальмолог проводит специальные лабораторные исследования на выявление клеща Demodex, а также обязательно обращает внимание на видимые характерные признаки демодекоза глаз:
- покраснение по краям век;
- гнойнички между ресницами;
- липкие, с желтоватым налетом и чешуйками ресницы;
- расширенные капилляры век и сетчатки глаз;
- истончение и частое выпадение ресниц.
Причины демодекоза глаз
Это заболевание может появиться в результате внутренних факторов:
- снижение иммунитета после болезни;
- хронические микробные и вирусные заболевания;
- появление в организме очагов инфекции, например, недолеченный кариес;
- заболевания рефракции глаз;
- гормональные нарушения;
- себорейный дерматит;
- угревая болезнь;
- нарушения в работе нервной и сердечно-сосудистой систем;
- болезни печени и желудочно-кишечного тракта.
Внешние факторы также могут спровоцировать появление демодекоза глаз:
- офтальмологические операции в прошлом;
- грязный, пыльный воздух;
- высокая температура воздуха;
- неправильный образ жизни, злоупотребление алкоголем.
Отсутствие лечения демодекоза может привести к кератиту, блефароконъюнктивиту, блефариту и ухудшению зрения. А дефицит слезной жидкости опасен развитием вторичной инфекции.
Как передается демодекоз глаз?
- Демодекозом глаз можно заразиться в быту — при использовании общих с больным предметов гигиены, полотенец, постельного белья, косметики.
- Для исключения повторного заражения необходимо ежедневно менять наволочку, полотенце (или пользоваться бумажными полотенцами), выкинуть зараженные косметические средства.
- Для обработки каждого века необходимо пользоваться отдельной (каждый раз новой) ватной палочкой.
1
Диагностика и лечение демодекоза
2
Диагностика и лечение демодекоза
Лечение демодекоза глаз
Следует иметь в виду, что демодекоз глаз вызван паразитами, и само по себе заболевание не пройдет. Его обязательно необходимо лечить в течение длительного периода.
Если выполнять не все указания врача, то демодекоз быстро переходит в хроническую форму, которая труднее поддается лечению.
Коварство заболевания в том, что через некоторое время внешние признаки заболевания пропадают, но может возникнуть повторное самозаражение.
Поэтому лечение демодекоза достаточно длительное и включает в себя ряд мер, среди которых следующие:
- соблюдение правил личной гигиены, дезинфекция постельного белья;
- обработка век специальными средствами, очистка кожи от корочек и налета;
- обработка основания ресниц с помощью капель или бактерицидного геля;
- регулярное нанесение на веки назначенной врачом лечебной мази;
- регулярный массаж век и удаление появившихся выделений вместе с клещами;
- использование физиотерапевтических методов — магнитотерапии, электрофореза и т.д.;
- соблюдение диеты с исключением сладостей, острой и соленой пищи;
- повышение иммунитета, устранение очагов хронической инфекции.
Медикаментозное лечение демодекоза глаз
Лечение демодекоза заключается в проведении процедур дважды в день. Сначала осуществляют спиртовую обработку век настоем календулы или эвкалипта. Также рекомендуется намыливать основание ресниц дегтярным мылом, которое обладает антисептическим действием.
Эффективна обработка краев век 3% глазными каплями Карбохол несколько раз в неделю (это способствует сокращению круговой глазной мышцы и выходу содержимого желез вместе с клещами).
По указанию врача можно дважды в день применять гель для глаз Stopdemodex или Блефарогель.
При появлении воспаления в глазах вам понадобятся такие антибактериальные капли, как Дексагентамицин, Левомицетин, Ципрофлоксацин и т.д.
Не оставляйте демодекоз глаз без внимания и не занимайтесь самолечением! Только доктор, проведя соответствующее обследование, может назначить лечение, которое окажется наиболее эффективным против клещей. Офтальмолог предложит вам и и последующую профилактику заболевания.
Подкожный клещ демодекс (demodex) на веках глаз — симптомы и лечение
Пациенты, которые заразились клещом Демодекс, могут испытывать неприятные симптомы. Иногда это заболевание приводит к серьезным осложнениям.
Когда клещ проникает в область глаз, то он приводит к повышению слезоточивости, выпадению ресниц, воспалению. Этот паразит размножается в сальных и мейбомиевых железах, а также в волосяных фолликулах пациента.
Нередко заражение клещом протекает бессимптомно, то есть он не причиняет носителю никакого дискомфорта.
Однако активность клеща может повышаться при нарушении работы внутренних органов человека, включая иммунную, нервную и эндокринную системы.
Размеры клеща Демодекса варьируют от 0,16 до 0,48 мм. В одном волосяном фолликуле может обитать около 25 особей.
В четверти случаев выявления клеща на коже лица возникает поражение сальных желез и меймобиевых протоков. В основе ряда офтальмологических проблем также лежит заражение этим паразитом.
Так, он является одной из ведущих причин блефарита, халязиона, блефароконъюнктивита, эписклерита, кератита.
Симптомы демодекоза глаз
При демодекозе век возникают характерные для этого заболевания симптомы. Часто пациент жалуется на то, что даже после минимальной нагрузки глаза его устают. Кроме того, появляется светочувствительность, жжение и раздражение глаз, зуд, тяжесть век.
Проявления демодекоза приносят большой дискомфорт пациенту. При этом край века обычно краснеет, воспаляется, присоединяется припухлость, вязкие и пенные выделения, которые локализуются в уголках глаз. Внешне между ресницами можно различить чешуйчатые образования.
Если на фоне демодекоза век возникли осложнения, то нарушается рост ресничных волос, возникает их атрофия. Иногда ресницы попросту выпадают, а рост их нарушается. Кроме того, при этом заболевании по краю век формируются язвочки, гнойники, налет, папилломы. Сами ресница покрыты слипшимися корочками.
Диагностика
Чтобы диагностировать демодекоз глаз достаточно обратиться в одну из лабораторий в офтальмологической клинике. Продолжительность анализа ресничных проб не высока.
Для этого достаточно взять 3-4 ресницы с каждого века и изучить их под микроскопом. Если количество клещей составляет 1-2 на каждый волос, то специфическое лечение не требуется.
В том случае, когда количество паразитов превышает этот показатель, следует провести терапевтическое лечение.
Лечение
Чтобы вылечить демодекс ресниц, нужно провести необходимое исследование, которое покажет возможные осложнения. Начать терапию необходимо с соблюдения правил личной гигиены. Это позволит в дальнейшем свести к минимуму риск рецидива заболевания. В результате эффективность лечения значительно повысится.
Комплексный подход к терапии заболевания является залогом успешного лечения демодекса. Использование антибиотиков, иммуномодуляторов и антигистаминных препаратов сочетают с приемом акарацидных средств и местных лекарств. Продолжительность лечения обычно составляет около месяца, но может достигать и года. Это зависит от различных осложнений и отягощающих факторов.
Очень важно регулярно очищать веко от образованных чешуек. Для этого можно использовать спиртовой настой на эвкалипте или календуле. Также нужно наносить мазь, которая содержит деготь, серу, ихтиол, желтую ртуть, бензилбензоат или цинкихтиол. Эти акарицидные вещества атакуют клеща, что приводит к уменьшению численности паразита. Перорально применяют препараты с содержанием метронидазола.
Высокой эффективностью обладает Demodex Complex, который помогает справиться с клещом различными путями.
Также в ряде случаев используют антихолинэстеразные препараты, которые парализуют паразита за счет влияния на мышечную и нервную ткань. Одновременно стоит уделить внимание нормализации обмена веществ.
Для этого нужно скорректировать работу органов желудочно-кишечного тракта и иммунной системы.
Демодекоз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум). Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета. В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща.
Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей. Классификация заболевания Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет. При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
Симптомы демодекоза
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи.
Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками.
Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы. При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками. Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул. Диагноз «демодекоз» ставится в тех случаях, когда количество обнаруженных клещей превышает 5 взрослых особей, личинок или яиц на 1 см2 кожного покрова и более 1 особи на 2–3 ресницах. Модифицированный метод диагностики заключается в поверхностной биопсии («скотч-пробе»), когда материал отбирают с помощью покровного стекла с клеем. Возможна также диагностика с использованием дерматоскопа и конфокального лазерного микроскопа.
К каким врачам обращаться
Постановкой диагноза и назначением терапии демодекоза занимается дерматолог. Если причиной избыточной активности сальных желез являются эндокринные заболевания или возрастные нарушения гормонального фона, к лечению подключается эндокринолог. Если демодекоз развивается на фоне заболеваний желудочно-кишечного тракта, требуется консультация гастроэнтеролога.
Лечение демодекоза
Терапия первичного демодекоза обычно не представляет сложностей, хотя и требует определенного времени – на 4-6 недель врач назначает прием пероральных акарицидных (уничтожающих клещей) препаратов и местные акарицидные средства. Лечение вторичного демодекоза должно быть комплексным и включать терапию сопутствующих заболеваний. При выраженных папулопустулезных высыпаниях к назначениям добавляют мази и пасты, содержащие цинк, ихтиол и т.д. В случае акнеформного демодекоза антипаразитарные средства дополняют системными ретиноидами и физиотерапевтическими процедурами. При демодекозе век кроме антипаразитарных препаратов необходимы антихолинэстеразные средства, которые используются при глаукоме. Они парализуют клещей и препятствуют их размножению. Следует отметить, что многие препараты, особенно системного действия (назначаемые в виде таблеток), могут иметь побочные эффекты, поэтому терапию должен назначать врач, учитывая анамнестические данные пациента, течение и форму демодекоза.
Осложнения
Клещи Demodex, проникая в глубокие слои кожи, могут вызывать развитие воспалительных и бактериальных процессов. В результате формируются воспалительные инфильтраты, которые, замещаясь фиброзной тканью, искажают черты лица. Кожа теряет эластичность, грубеет и пигментируется. Демодекоз век может стать причиной хронического блефарита, конъюнктивита.
Профилактика демодекоза
Профилактика демодекоза предусматривает уход за кожей лица, поддержание общего и местного иммунитета. Необходимо воздерживаться от применения кремов с гормональными компонентами, если они не назначены врачом. В случае выявления демодекоза у кого-либо из членов семьи не следует пользоваться его полотенцем и постельным бельем. Кисти для макияжа должны быть индивидуальными и регулярно очищаться. Вне кожи хозяина клещи сохраняют жизнеспособность при комнатной температуре в течение 9 суток.
Источники:
- Шварц Н.Е. Новые методы рациональной терапии демодекоза // Современная медицина: актуальные вопросы. – 2015.
- Кубанова А.А., Галлямова Ю.А., Гревцева А.С. Демодекоз: учеб. пособие / ГБОУ ДПО «Российская медицинская академия последипломного образования». – М.: ГБОУ ДПО РМАПО. – 2014. –41 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Препараты для лечения демодекоза на лице
Лечение демодекоза полностью зависит от степени тяжести патологического процесса и причин, спровоцировавших его. В схему терапии входит массаж век, приём медикаментов, специальная диета.
Что такое демодекоз на глазах?
Офтальмодемодекоз (демодекоз глаз) — инфекционное заболевание органов зрения, вызванное ресничными клещами Демодекс.
Это условно-патогенные паразиты, которые могут долго находиться на коже человека, ничем себя не проявляя.
Как только иммунная система даёт сбой, возбудитель начинает стремительно размножаться, активируя патологический процесс. Распознать болезнь можно по следующим симптомам:
- выраженный зуд, раздражение, жжение;
- воспаление, покраснение, отёчность век;
- ощущение инородного тела в глазах;
- выпадение ресниц;
- шелушение кожи.
При прогрессировании патологии образуются чешуйки у основания ресниц и гнойные выделения по краям век. В запущенных случаях на лице больного появляются угревые высыпания. Иногда развивается насморк, не сопровождающийся дополнительными признаками простуды.
Глазной демодекоз встречается преимущественно у женщин.
В человеческом организме развивается два вида клеща Демодекс: Demodex folliculorum и Demodex brevis. Первый размножается в ресничных луковичках или рядом с ними, а второй встречается только в сальных протоках век. Однако оба они провоцируют воспалительный процесс в области края верхнего и нижнего века, питаясь сальными выделениями и частичками эпидермиса.
Медикаментозное лечение
Лекарственная терапия является основой при лечении глазного демодекоза. Одинаково эффективными считаются как таблетированные формы, так и мази, капли, гели местного применения.
Перед нанесением медикаментов на поражённые веки проводят очищение кожи век и ресниц. Их протирают спиртовой настойкой календулы либо эмульсией, приготовленной из дегтярного мыла.
Для терапии офтальмодемодекоза назначают заменители слёзной жидкости, антисептики и дезинфицирующие капли, антибиотики, акарицидные составы, витамины.
Перед назначением того или иного лекарства пациенту нужно сдать микроскопические анализы в любой лаборатории, например в Инвитро.
Патология носит хроническую форму, и лечебные мероприятия длятся долго, до нескольких месяцев. Важно на фоне приёма медикаментов не допустить заражения близких и предотвратить спаривание паразитов. У пациента, так как он заразен, обязательно должны быть отдельные гигиенические средства, полотенца, постельное бельё, которые после стирки прожаривают горячим утюгом.
Акарицидные глазные капли
Применяются для обработки кожи вокруг ресниц и на краях век. Лекарственное средство наносят на подушечки пальцев и массирующими движениями втирают в веки. При мучительном зуде, воспалении и жжении капли капают в конъюнктивный мешок. Среди акарицидных глазных капель наиболее популярными считаются:
- Карбахол. М,н-холиномиметик, основанный на карбахоле. Парализует конечности паразитов при нанесении на веки. Закапывание в органы зрения вызывает сужение зрачков и способствует понижению внутриглазного давления.
- Физостигмин, антихолинэстеразное средство, основанное на физостигмине. При нанесении на веки парализует конечности возбудителей.
- Фосфакол. Противоглаукомное и сужающее зрачок средство, основанное на фосфаколе. Терапевтический эффект при офтальмодемодекозе — паралич клещей.
Ещё один препарат, заслуживающий внимания — Тосмилен. Применяется для сужения зрачка, снятия внутриглазного давления, прерывания действия атропина, улучшения зрения при афакии, паралича клещей. Противопоказан при бронхиальной астме, раздражении кишечника и желудка, нарушении сердечного ритма.
Антибактериальные капли
Назначаются при осложнениях и присоединении вторичной инфекции. Основное их действие направлено на уничтожение патогенных микроорганизмов путём изменения внутренних процессов на клеточном уровне. К средствам данной фармакологической группы относятся:
- Левомицетин. Деактивирует инфекцию, разрушая синтез белков и блокируя размножение микробов.
- Левофлоксацин. Блокирует ферментативные процессы, препятствуя синтезу ДНК микроорганизмов. Тормозит размножение инфекций, приводит их к гибели.
- Ципрофлоксацин. Бактерицидное средство, ингибирующее ДНК патогенов, приводящее к нарушению репликации ДНК и синтезу клеточных белков микробов.
- Тобрекс, аминогликозид, основанный на тобрамицине. Блокирует ферментативные процессы, необходимые для жизнедеятельности и размножения инфекции.
Также против осложнённого глазного демодекоза применяют капли Декса-гентамицин. Основаны они на гентамицине и дексаметазоне. Обладают противоаллергическим, противовоспалительным, антибактериальным свойством.
Антигистаминные капли
Если у пациента возникает аллергическая реакция, используют антигистаминные средства. Они снимают неприятную симптоматику: зуд, жжение, отёчность, покраснение век. Принцип действия направлен на снижение активной деятельности тучных клеток, ограничение контакта с раздражителем, препятствие высвобождения гистамина. К лучшим средствам этой группы относятся:
- Полинадим. Содержат нафазолин и дифенгидрамин. Противопоказаны при беременности, лактации, ксерозе, закрытоугольной глаукоме.
- Окуметил. В состав входит дифенгидрамина гидрохлорид, цинка сульфат, нафазолина гидрохлорид. Капли снимают отёчность и красноту глаз, а благодаря цинку дают антисептический эффект.
- Кромогексал. Капли основаны на кромоглициевой кислоте. Хорошо справляются с сухостью и раздражением органов зрения.
Капли капают в поражённые глаза чисто вымытыми руками. Флакон при этом не должен касаться глаз. Лекарство капают в карман нижнего века, надевают колпачок и снова моют руки.
Мази для глаз при демодекозе
Мазевые и гелевые составы начинают применять при первых симптомах заболевания. Они помогают облегчить состояние и избавиться от патологического процесса. В зависимости от стадии болезни и наличия гиперчувствительности к тому или иному компоненту, специалист может порекомендовать следующие препараты:
- Синтомициновая мазь. Антибиотик, основанный на хлорамфениколе. Быстро проникает в клетки паразитов и разрушает их. В зависимости от степени тяжести патологического процесса используют 5% и 10% лекарство, накладывая его 1-2 раза за день на пораженные веки.
- Перметриновая мазь, включающая в состав синтетические инсектициды, разрушающие клетки клещей и других паразитов. Действие медикамента заключается в провокации развития мутации в клетках возбудителей, вследстви6е чего они прекращают размножаться и погибают. Наносится раз в сутки в течение 2 недель.
- Ихтиоловая мазь. Антисептик местного действия с противовоспалительным и болеутоляющим свойством. Не только разрушает клетки паразитов, но и заживляет повреждённые ткани. Препарат часто прописывают после полного уничтожения клещей в профилактических целях.
Навсегда справиться с паразитами позволяет Серная мазь. Сера — активное вещество препарата воздействует на любых паразитов и способствует устранению ряда дерматологических проблем: микоза, себореи, псориаза. Наносится 1-2 раза за день.
Гели и кремы для лечения демодекоза
Гелевые и кремовые составы успешно применяют в борьбе с клещом. Они щадящие воздействуют на кожу, быстро снимают неприятную симптоматику. Самыми востребованными препаратами этой группы являются:
- Метрогил. Противомикробное лекарственное средство, активное по отношению к бактериям и паразитам, основанное на метронидазоле. Наносят на края век в утреннее и вечернее время в течение 1-4 месяцев.
- Демалан крем с растительной основой. Включает вытяжку ромашки, масла оливы и гликаны. Помогает вылечить демодекоз. Уничижает возбудителей, купирует воспаление, заживляет кожные покровы. Наносится 1-2 раза за сутки в течение 1,5 месяцев.
- Стоп Демодекс гель растительного происхождения. Отличается мощным противовоспалительным и регенерирующим действием. Лекарство наносят на ватный спонжик и протирают веки.
- Блефарогель-2 содержит серу, гиалуроновую кислоту, экстракт алоэ. Успокаивает эпидермис, нормализует обменные процессы, уничтожает клещей. Гель наносят дважды за сутки, мягко массируя и втирая в веки.
Подобные препараты имеют общие побочные эффекты. В основном связаны они с индивидуальной непереносимостью компонентов, входящих в рецептуру. Это может быть зуд, жжение, покраснение обработанных лекарством зон.
Таблетки против демодекоза глаз
Данная группа препаратов принимается внутрь. Так организм сможет самостоятельно бороться с заболеванием. При этом снизится риск присоединения вторичных инфекций. Зачастую специалисты назначают следующие таблетки:
- Трихопол. Противомикробное лекарство принимают курсами по 10 суток, между которыми делают короткий интервал в 3-7 дней. Схема довольно сложная, однако её нужно чётко соблюдать. При этом параллельно используют мазь Бензилбензоат.
- Кальция пангамат (витамин В15). Принимают по одной таблетке в течение 20 суток. Витаминоподобный препарат нормализует обменные процессы, укрепляет защитные силы организма.
- Стрептоцид. Измельчают в порошок и наносят на распаренные кожные покровы, включая волосистую часть тела. Особое внимание уделяют поражённым участкам. Процедуру повторяют ежедневно в течение десяти суток.
Противомикробные препараты, например, Трихопол, производят в таблетированной форме, а также в растворах для инъекций. Однако к уколам прибегают только в крайне тяжёлых и запущенных случаях. Данные средства быстро проникают во все жидкости и ткани организма, достигая максимальной концентрации уже через 2 часа после приёма.
Народные средства
Нетрадиционные средства при лечении офтальмодемодекоза применяют также часто, как и традиционные препараты. Сырьё для эффективных рецептов приобретают в аптеке, а готовят в домашних условиях. К самым действенным народным средствам относят:
- Отвар полыни. 40 г травы запаривают в 1 литре кипятка, проваривают на медленном пламени 2-3 минуты и оставляют на 24 часа. После процеживания принимают 6 раз за день по 50 мл. В первые сутки принимают напиток через каждый час, затем — через 2, на третьи сутки — через три часа.
- Компресс из листьев алоэ. Литья растения моют, разрезают и прикладывают мякотью к векам на 10 минут.
Популярен и довольно эффективен отвар коры дуба. 10 г сырья запаривают в стакане кипятка и настаивают полчаса. В процеженном отваре смачивают ватный диск и прикладывают к векам, меняя примочку каждые 10 минут.
Паразитарная инфекция у взрослых и детей появляется на фоне тонзиллита, ОРВИ, ВИЧ, гастрита, язвенной болезни желудка, приёма иммунодепрессивных препаратов, стресса.
Избавиться от клещей и других паразитов, поселившихся на коже и волосяной части тела можно, если начать очищение организма изнутри. Для этого готовят отвар берёзовых листьев. 20 г растения запаривают в стакане кипятка, ждут полчаса, отфильтровывают и принимают по 20 мл трижды за сутки.
Лучшие препараты от демодекоза
Для лечения и профилактики данного инфекционного заболевания можно применять наружные и оральные средства.
Действие большинства из них направлено на уничтожение патогенов, снятие воспаления, подавление основной симптоматики. Какие гели, мази, кремы, таблетки лучше всего применять, зависит от степени поражения кожи.
Судя по отзывам, к наиболее лучшим средствам относят такие лекарственные препараты как:
- мазь Цинковая, Серная, Ихтиоловая, мазь;
- гель Метронидазол, Офтагель, Демотен, Блефарогель;
- таблетки Орнидазол, Трихопол;
- капли глазные Карбахол, Тобрекс, Акулар, Дексаметазон.
Губительными для инфекции являются средства, в составе которых есть карболовая кислота, эфир, креозол, дёготь, сера, медицинский спирт, салициловая кислота. Заразиться офтальмодемодекозом можно при контакте с больным животным или человеком. Если болеет домашний питомец, его обязательно нужно лечить. В таких случаях хорошо помогает Аверсектиновая мазь.
Лечение офтальмодемодекоза в современных реалиях
Дата написания статьи: 15.04.2022 Колличество просмотров: 1314
Демодекоз занимает лидирующее положение по частоте диагностирования среди всех дерматозов.
Высокая степень распространения связана с бессимптомным паразитоносительством и воздействием предрасполагающих факторов, таких как слабая иммунная система, наличие хронических заболеваний, тип сальности кожи, пренебрежение здоровым образом жизни.
Важно, что не у всех инфицированных демодексом пациентов проявляется демодексоз. Это объясняется сильным иммунитетом, а также количеством особей, недостаточным для постановки диагноза. Лечение офтальмодемодекоза является крайне сложным и длительным.
Многообразие препаратов, к сожалению, не позволяет облегчить терапию. Успех лечения и продление ремиссии зависит не только от верно подобранных специфических и симптоматических средств, но и от соблюдения пациентом рекомендаций врача, гигиенических требований. Параллельно с терапией демодекоза глаз необходимо пройти обследование у дерматолога.
На данный момент ученые озадачены поисками современных подходов к этиотропной и патогенетической терапии заболевания. Переход в хроническую форму и частые рецидивы офтальмодемодекоза связаны с особенностями и высокой степенью распространения возбудителя инфекции, а также с анатомией век.
Демодекоз — инфекционное заболевание, вызванное клещами рода Demodex. Условно-патогенные сапрофиты обитают в сально-волосяных фолликулах. При снижении иммунитета, обострении заболеваний желудочно-кишечного тракта, нарушении работы эндокринных желез, а также несоблюдении личной гигиены и наличии вредных привычек происходит активная колонизация возбудителя.
Определение понятия «демодекоз»
Точного времени манифестации офтальмодемодекоза не существует, однако данные Центрального научно-исследовательского кожно-венерологического института (ЦНИКВИ) позволили выявить средний возраст заболевших женщин — 44,5±2 года и мужчин — 38,3±5,4 года.
Известно, что распространенность паразитоносительства у детей младше 10 лет составляет 3%. С возрастом частота увеличивается в геометрической прогрессии и к 60-68 годам достигает 100 %. Инфицирование D. Brevis у пациентов старшей возрастной группы встречается чаще, чем у молодых пациентов.
Вероятность выявления D. Folliculorum не зависит от возраста больных.
У пациентов с офтальмологическими заболеваниями (блефароконъюнктивитом, множественными халязионами, эписклеритом и краевым кератитом) важно проводить микроскопическое исследование ресниц с подсчетом количества особей возбудителя.
Важным для рациональной терапии является факт того, что клещи рода Demodex переносят микроорганизмы, независимо от их окраски по Граму.
В ходе исследований подтвердилась ускоренная контаминация демодекса при наличии у пациента золотистого стафилококка.
Среди всех видов офтальмодекоза чаще встречается демодекозный блефарит. Это хроническое поражение век, проявляющееся периодами обострения и ремиссии. Офтальмодемодекоз относится к инфекционно-аллергическим заболеваниям.
Демодекозный блефарит: особенности заболевания
Основными причинами развития демодекозного блефарита считаются снижение защитных сил организма, в том числе синдром иммунодефицита и вирус иммунодефицита человека, сахарный диабет 2 типа, патологии печени, поджелудочной железы и кишечника.
Данные состояния приводят к сбою в работе иммунной системы глаз. В слезной жидкости изменяется соотношение субпопуляций Т-лимфоцитов, а также снижается содержание интерлейкина-4. Как следствие, происходит разрастание эпителия век.
Дополнительными факторами развития заболевания служат недостаточное поступление полиненасыщенных жирных кислот, а также сложное строение век. Между ресницами невозможно полностью удалить кожные чешуйки, декоративную косметику и мейбум.
Нарушение клеточного иммунитета и увеличение питательной среды (кожи, гормонов, масел в фолликулах) приводит к резкому росту числа клещей рода Demodex.
Продукты жизнедеятельности паразитов раздражают воспаленные ткани и вызывают характерные для блефарита симптомы:
- ощущение «песка» или инородного тела в глазах;
- жжение;
- быструю утомляемость зрительного аппарата;
- зуд в области ресниц и бровей;
- наличие отделяемого в уголках глаз, которое меняет консистенцию от вязкой до пенистой в течение дня.
Блефароконъюнктивит отличается от блефарита синдромом «сухого глаза», покраснением конъюктивы.
Отмечено, что даже в период ремиссии края век без должного комплексного лечения остаются воспаленными.
Успешное лечение демодекозного блефарита напрямую связано с его ранней диагностикой. На этом этапе возникают проблемы из-за смазанной картины заболевания, отсутствия специфических симптомов.
Принципы лечения офтальмодемодекоза
Терапия паразитарных инфекций глаз должна быть направлена на все звенья патогенеза. Помимо непосредственной этиотропной и патогенетической терапии, необходимо проводить лечение заболеваний пищеварительной системы, компенсировать проявления сахарного диабета, корректировать питание и образ жизни.
Чтобы снизить количество клещей до субклинического, уменьшить частоту рецидивов, а также устранить симптомы сопутствующих офтальмологических заболеваний, важно применять акарицидные, противовоспалительные, антигистаминные и местные антибактериальные препараты. Положительные результаты дает введение в схему лечения массажа век на стеклянной палочке и физиотерапии.
Основные группы препаратов, применяемые для терапии демодекозного блефарита:
Наибольший успех имеют препараты на основе ихтиола, серы, кротамитона, перметрина, метронидазола и орнидазола.
Возможно применение этих активных компонентов в любых лекарственных формах: мазях, таблетках, гелях, кремах или эмульсиях.
Важно, чтобы средства обладали высокой эффективностью в отношении клещей рода Demodex, не оказывали на человеческий организм токсического или сенсибилизирующего действия.
1. Антипаразитарные и антибактериальные средства
Пари выборе препаратов первой линии необходимо учитывать тот факт, что большинство молекул действующих веществ не проходят через кутикулу клеща из-за отсутствия в ней поровых каналов, связанных с внешней средой.
Часто врачи назначают пероральные средства (трихопол, орнизол, тиберал и т. д.) в сочетании с местными лекарственными формами (серной, цинковой или 4%-перметриновой мазью, оксигелем, спрегалем, метрогил-гелем, розаметом, демаланом и др.).
Исследование совместного применения нестероидной глазной мази «Фенсулкал» (0,5%, калиевая соль a–фенил, a–окси, a–натрий сульфонат уксусной кислоты) с метронидазолом показало выраженное снижение паразитарной и микробной контаминации, подавление воспаления и свободно-радикального окисления в тканях.
В качестве вспомогательной терапии рекомендовано применение парафармацевтической линейки средств STOP-DEMODEX. В нее входят капли для внутреннего применения, мыло и гель для век.
Пероральные капли содержат метилсульфонилметан, а также водно-спиртовые экстракты подсолнечника однолетнего, календулы лекарственной, тысячелистника щетинистого, эхинацеи пурпурной. У наружного геля для век активный компонент — метронидазол.
Однако, средства STOP-DEMODEX применяются только в сочетании с местными кортикостероидами и слезозаменителями.
Курс антипаразитарной терапии должен длиться не менее 30 дней.
Антибактериальные препараты (Тобрадекс, цинковые и щелочные капли) назначают с целью предупреждения присоединения вторичной инфекции.
Препараты для десенсибилизации применяются в качестве симптоматической терапии. Наружные инстилляции Лекролином, Опатанолом, а также пероральное применение таблеток (Цетрина и др) снимают зуд, покраснение и другой дискомфорт в области глаз.
2. Антигистаминные средства
Косметические и лекарственные средства на основе гиалуроновой кислоты, карбомера, трегалозы, гипромеллозы и др увлажняющих компонентов призваны смазывать и очищать веки. Большинство капель и гелей из этих групп обладают противовоспалительными свойствами.
3. Слезозаменители и медицинские изделия для очищения век
Ввести в терапевтическую схему блефарогель и блефаролосьон предложил профессор Полунин Г.С. в 2007 году. Данные медицинские изделия оказывают не только увлажняющий эффект, но и антисептический (включая акарицидный), противовоспалительный, сорбирующий и дезинтоксикационный.
Лечение демодекозного блефарита должно быть комплексным. Как правило, в схему входит минимум 4 лекарственных препарата и один из методов физиотерапии или массаж.
На основании полученных данных можно сделать вывод о том, что самым распространенным офтальмодемодекозом является демодекозный блефарит. Патогенез заболевания до конца не изучен.
Лечение воспаления век, вызванного клещами рода Demodex, достаточно сложное, малоэффективное и длительное. В среднем, терапия занимает 30-45 дней, что существенно снижает комплаенс.
Обилие выписываемых препаратов и косметических средств дополнительно снижает приверженость пациентов к лечению. Ввиду описанных фактов проблема остается актуальной по сей день.

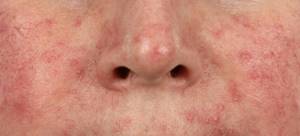 Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул. Диагноз «демодекоз» ставится в тех случаях, когда количество обнаруженных клещей превышает 5 взрослых особей, личинок или яиц на 1 см2 кожного покрова и более 1 особи на 2–3 ресницах. Модифицированный метод диагностики заключается в поверхностной биопсии («скотч-пробе»), когда материал отбирают с помощью покровного стекла с клеем. Возможна также диагностика с использованием дерматоскопа и конфокального лазерного микроскопа.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул. Диагноз «демодекоз» ставится в тех случаях, когда количество обнаруженных клещей превышает 5 взрослых особей, личинок или яиц на 1 см2 кожного покрова и более 1 особи на 2–3 ресницах. Модифицированный метод диагностики заключается в поверхностной биопсии («скотч-пробе»), когда материал отбирают с помощью покровного стекла с клеем. Возможна также диагностика с использованием дерматоскопа и конфокального лазерного микроскопа.