Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова, научный редактор Сергей Федосов
Дата публикации 15 января 2019Обновлено 17 августа 2021
- Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1].
- Краткое содержание статьи — в видео:
- Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
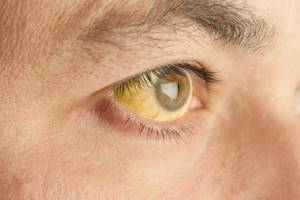
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефектфермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1].
- Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов(особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
- Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
- Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
- Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
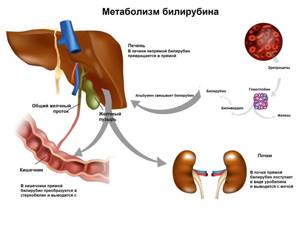
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами («жирами») клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов.
С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин.
Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА.
Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6].
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Данные полиморфизма гена UGT1A1 у обследованных детей
| 5ТА/6ТА | 1 | 0,5 |
| 6ТА/6ТА | 46 | 23 |
| 6ТА/7ТА | 77 | 38,5 |
| 7ТА/7ТА | 74 | 37 |
| 6ТА/8ТА | 1 | 0,5 |
| 7ТА/8ТА | 1 | 0,5 |
| Всего | 200 | 100 |
Синдром Жильбера — гипербилирубинемия | Университетская клиника
Синдром Жильбера (семейная гипербилирубинемия) – распространенное, но легкое генетическое заболевание, при котором повышается уровень билирубина (желчного пигмента) в крови, что проявляется как желтуха. Узнайте, что вызывает синдром Жильбера и как его лечить.
Синдром Жильбера — что это и каковы причины этого состояния?
Синдром Жильбера — это легкое, безвредное генетически детерминированное заболевание, при котором наблюдается периодическое, обычно небольшое увеличение количества билирубина в крови (так называемая гипербилирубинемия). Повышение уровня билирубина может протекать бессимптомно и может быть случайно обнаружено с помощью анализов крови или может вызывать временное и легкое изменение цвета кожи и белков глаз на желтый, называемое желтухой.
Что такое билирубин
Билирубин представляет собой желчный пигмент, имеющий две формы — неконъюгированный и конъюгированный. Неконъюгированный билирубин вырабатывается в крови в основном из использованных красных кровяных телец. В печени здоровых людей неконъюгированный билирубин, образовавшийся при распаде эритроцитов, превращается ферментом UGT1A1 в конъюгированный билирубин.
Причина синдрома Жильбера — мутация в гене, отвечающем за UGT1A1, который определяет трансформацию билирубина (из неконъюгированной формы в конъюгированную).
Патогенез синдрома Жильбера
У здорового человека билирубин преобразуется и выводится из организма на постоянной основе с желчью.
Напротив, у человека с синдромом Жильбера этот фермент работает менее эффективно и, следовательно, вывод отработанного вещества занимает немного больше времени.
Это приводит к тому, что концентрация неконъюгированного билирубина в крови увеличивается, особенно при повышенной выработке билирубина (например, во время лихорадки), голоде, сильном стрессе, употреблении жирной пищи, некоторых лекарств и алкоголя.
Мутация гена UGT1A1, ответственного за синдром Жильбера, означает, что неконъюгированный билирубин остается в организме в большем количестве. Повышение уровня билирубина в крови может вызвать такие симптомы, как желтуха.
Тот же фермент, который метаболизирует билирубин (UGT1A1), также помогает выводить из организма некоторые лекарства, поэтому у людей с синдромом Жильбера эти препараты могут с большей вероятностью вызывать побочные эффекты. Поэтому, хотя это относится к редко используемым лекарствам, если у вас синдром Жильбера, важно сообщить об этом своему врачу.
Схема обмена билирубина
Синдром Жильбера — какова заболеваемость?
Синдром Жильбера — довольно распространенное генетическое заболевание, которым страдает 3-12% населения. В основном проблема наблюдается у мужчин. Первые симптомы заболевания чаще всего появляются у подростков.
В связи с тем, что мутация, вызывающая синдром Жильбера, передается по аутосомно-рецессивному типу, заболевание не возникает до тех пор, пока мутировавший ген не встретится у обоих родителей, и даже тогда шанс иметь больного ребенка составляет 25%. Только в случае более редкой доминантной наследственной мутации риск увеличивается до 50%.
Синдром Жильбера — как он проявляется? Симптомы гипербилирубинемии
Основной признак синдрома Жильбера — желтуха, которая характеризуется пожелтением кожи, слизистых оболочек и глаз. Это специфический симптом патологии. Легкая желтуха часто связана с накоплением билирубина в крови в определенной ситуации (например, голодание). У младенцев, находящихся на грудном вскармливании, синдром Жильбера может проявляться в виде длительной желтухи.
По крайней мере, 30% людей с синдромом Жильбера не имеют никаких специфических симптомов, но у них могут развиваться неспецифические симптомы:
- утомляемость;
- слабость;
- головокружение;
- нарушение концентрации внимания;
- повышенное потоотделение;
- снижение аппетита;
- различные кишечные заболевания.
Снижение аппетита
Иногда накопление билирубина сопровождается симптомами, напоминающими грипп — головной болью, недомоганием, лихорадкой.
Симптомы и их тяжесть могут различаться у отдельных пациентов с этим синдромом, но чаще всего они легкие, временные и не оставляют постоянных последствий.
Факторы, вызывающие желтуху, также могут быть разными, включая стресс, лихорадку, инфекцию, голодание, обезвоживание, недостаточный сон, хирургическое вмешательство, интенсивные упражнения, употребление алкоголя, половое созревание, а у женщин — перименструальный период.
Есть также пациенты, которые не испытывают никаких симптомов, связанных с синдромом Жильбера. К счастью, несмотря на временные недомогания, синдром Жильбера не вызывает серьезных проблем со здоровьем.
Синдром Жильбера – причины ухудшения симптомов
Желтуха и другие симптомы ухудшаются при повышении секреции билирубина. Основные причины:
- употребление жирных блюд;
- алкоголь;
- некоторые лекарства;
- голодная диета;
- беременность;
- менструация;
- состояние после операции;
- высокая температура;
- чрезмерные нагрузки;
- повышенный стресс.
Что делать при появлении симптомов?
Симптомы синдрома Жильбера неспецифичны и могут возникать при многих других заболеваниях. Самый заметный симптом — желтуха. Если у вас развилась желтуха или какие-либо другие симптомы, предполагающие синдром Жильбера, вам следует обратиться к врачу.
Синдром Жильбера — это легкое заболевание, не имеющее каких-либо неблагоприятных последствий, но поскольку желтуха может иметь разные причины, первое, что нужно сделать, – это установить диагноз, поэтому визит к врачу необходим.
Синдром Жильбера — диагностика. Как врач ставит диагноз?
Врач сначала опрашивает пациента о времени и обстоятельствах появления симптомов, их течении во времени и возможных триггерных факторах. Затем он осматривает пациента. При необходимости он может заказать дополнительные анализы, например, лабораторные — тесты на билирубин в крови, ферменты печени, анализы крови, а также визуализационные исследования, например, УЗИ брюшной полости.
Тесты на билирубин в крови
Типичные исследования не показывают, что синдром Жильбера вызывает увеличение печени или селезенки – т.е.при осмотре эти органы будут в норме. Анализы крови на ферменты печени, такие как АЛТ и АСПАТ, также дают нормальные значения. Анализ крови может выявить только повышение билирубина.
Для синдрома Жильбера характерны колебания количества билирубина в крови, что означает, что количество билирубина иногда может быть нормальным, а иногда и повышенным.
Обратите внимание, что это относится к неконъюгированному билирубину, поэтому общий билирубин также может быть повышен (общий билирубин = конъюгированный билирубин + неконъюгированный билирубин).
Однако обычно концентрация неконъюгированного билирубина не превышает определенных значений — около 5 мг/дл (90 мкмоль/л).
Методы выявления аномалий билирубина — это тест на никотиновую кислоту или фенобарбитальный тест. Внутривенное введение никотиновой кислоты увеличивает уровень билирубина у пациентов, тогда как введение фенобарбитала в течение примерно недели снижает уровень свободного билирубина у людей с синдромом Жильбера.
На основе полученной информации он сможет не только распознать синдром Жильбера, но и исключить другие заболевания, например, патологии печени или тяжелые заболевания крови.
Хотя описанной процедуры обычно достаточно для постановки диагноза, также возможно выполнить генетический тест, который обнаруживает мутацию в гене, кодирующем фермент UGT1A1. Это самый точный метод диагностики синдрома Жильбера.
Генетический тест на синдром Жильбера проводится с использованием крови или слюны. Такой тест рекомендуется как людям с желтухой, так и тем, кто болеет в семье и хочет проверить, не является ли он носителем.
Синдром Жильбера — лечение
Синдром Жильбера — легкое, безвредное заболевание, не имеющее неблагоприятных последствий и поэтому не требующее лечения. Следовательно, нет необходимости использовать какие-либо препараты или добавки. Лишь в очень редких случаях у пациентов с крайне тяжелой желтухой применяют препараты для снижения билирубина.
Препараты для снижения билирубина
В первую очередь больным людям следует позаботиться о своем образе жизни так, чтобы не повышалось количество билирубина. Избегайте стресса и при необходимости используйте методы релаксации и легкие седативные препараты.
Также важна диета: рекомендуется регулярно принимать пищу и избегать голодания. Диета должна соответствовать рекомендациям по здоровому питанию – в основном следует избегать низкокалорийных диет, а также тяжелых жирных блюд.
Возможно ли полное выздоровление?
Синдром Жильбера — наследственное генетическое заболевание, поэтому длится всю жизнь. Важно отметить, что это легкое заболевание — оно не ухудшается со временем и не несет значительного риска для пациента, не укорачивает жизнь и не повреждает печень. Прогноз для этого заболевания очень хороший, и пациенты могут вести нормальный образ жизни.
Что делать, чтобы не заболеть?
Так как это генетически детерминированное заболевание, возникновение синдрома Жильбера предотвратить невозможно.
Синдром Жильбера
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Жильбера: причины появления, симптомы, диагностика и способы лечения.
- Определение
- Причины появления синдрома Жильбера
- Выделяют две разновидности билирубина: прямой и непрямой.
Синдром Жильбера (непрямая гипербилирубинемия), или семейная доброкачественная гипербилирубинемия носит наследственный характер и, соответственно, имеет пожизненное течение. Заболевание относится к хроническим патологиям печени и отличается чередованием периодов ремиссии и эпизодов желтухи, которые, как правило, провоцируются какими-либо факторами. Синдром Жильбера манифестирует у подростков в период пубертата. У мужчин встречается в 3-4 раза чаще, чем у женщин. Непосредственной причиной развития синдрома Жильбера является нарушение обмена билирубина, вызванное мутацией в гене UGT1A1, который кодирует фермент (белок) уридиндифосфат (УДФ) – глюкуронилтрансферазу. Этот белок работает в клетках печени (гепатоцитах), а основная его функция – преобразование билирубина. Непрямой билирубин при накоплении в больших количествах достаточно токсичен для организма. И именно непрямой билирубин способен накапливаться в коже, вызывая ее желтую окраску. Основным источником непрямого билирубина являются разрушенные красные кровяные тельца (эритроциты). У взрослого человека длительность жизни эритроцита составляет около 120 дней, после чего старые клетки разрушаются и им на смену приходят новые. Непрямой билирубин, высвобождающийся из разрушенного эритроцита, связывается с белком крови альбумином и переносится в печень. Здесь непрямой билирубин захватывается гепатоцитом, преобразуется при помощи УДФ- глюкоронилтрансферазы в прямой билирубин и выделяется из печени с желчью в просвет кишечника. Таким образом, вредный для организма непрямой билирубин обезвреживается и выводится. У людей, страдающих синдромом Жильбера, нарушается процесс преобразования билирубина, в результате чего у них умеренно повышается уровень непрямого билирубина. В большинстве случаев заболевание не представляет опасности для здоровья человека, но вызывает пожелтение кожи, слизистых и склер глаз. Классификация заболевания Как таковой классификации синдрома Жильбера не существует. Однако для врача становится критически важным исключить другие виды желтухи, которые могут быть признаками значительно более грозных заболеваний, нежели синдром Жильбера.
По причине развития выделяют:
- желтухи гемолитические,
- желтухи печеночные,
- желтухи механические.
Синдром Жильбера относится к печеночному типу желтухи, поскольку связан с нарушением работы печени по утилизации непрямого билирубина. Симптомы синдрома Жильбера Для заболевания характерно пожелтение кожи, слизистых и склер глаз, которое может иметь различную степень выраженности и носит волнообразный характер.
Диагностика синдрома Жильбера
При развитии у пациента желтухи наряду с клиническим анализом крови с подсчетом лейкоцитарной формулы назначают биохимический анализ крови. В данном анализе врача в первую очередь будут интересовать печеночные маркёры: общий белок, альбумин, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин и его фракции, гамма-глутамилтранспептидаза (ГГТ), щелочная фосфатаза (ЩФ). Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок
Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о…
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ …
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий
Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест…
Билирубин прямой (Билирубин конъюгированный, связанный; Bilirubin direct)
Билирубин прямой – водорастворимая конъюгированная форма билирубина, образуемая в печени и выводимая с желчью. Тест применяют для оценки функции печени, в дифференциальной диагностике желтух. Синонимы: Прямой билирубин; Конъюгированный билирубин; Связанный билирубин. D…
Фосфатаза щёлочная (ЩФ, Alkaline phosphatase, ALP)
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч…
Чтобы исключить другие заболевания печени проводится исследование на наличие маркеров гепатита А (anti-HАV IgM/IgG), гепатита В (HBsAg), гепатита С (anti- HCV-total). Anti-HAV-IgM (антитела класса IgM к вирусу гепатита А)
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления клинических симптомов, достигают пика концентрации в течение месяца, персистируют в крови 3 — 6 месяцев и снижаются до неопределяемого…
Anti-HAV-IgG (антитела класса IgG к вирусу гепатита А)
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А.
Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре после антител класса IgM и сохраняются после перенесённого гепатита А пожизненно, обеспечивая стойкий иммунитет. Наличие в крови человека…
Anti-HBс IgМ (антитела класса IgМ к HB-core-антигену вируса гепатита B)
Серологический маркёр острого процесса. Определяет присутствие антител класса M к HBcoreAg Антитела к HBсore антигену класса М начинают вырабатываться в период первого появления клинических симптомов гепатита В и сохраняются до периода выздоровления. Особенности инфекции. Гепатит B…
Anti-HCV-total (антитела к антигенам вируса гепатита C)
Синонимы: Суммарные антитела к вирусу гепатита С; анти-HCV.
Anti-HCV IgG/IgM; Antibodies to Hepatitis C Virus, IgM + IgG; HCVAb, Total. Характеристика показателя Anti-HCV-total (антитела к антигенам вируса гепатита C суммарные)
Внимание! При положительных и сомнительных реакциях срок выдачи ре…
Поражение печени и желчных путей могут вызывать некоторые простейшие, например печеночный сосальщик. Для исключения данного заболевания проводят исследование кала на яйца глистов. Анализ кала на яйца гельминтов (яйца глистов, helminth eggs)
Синонимы: Кал на яйца глист; Анализ кала на яйца глистов. Ova and Parasite Exam; O&P; Stool O & P test. Краткое описание исследования «Анализ кала на яйца гельминтов» Гельминты – это общее название паразитирующих в организме человека плоских и круглы…
С целью визуализации структуры печени и желчных протоков проводят ультразвуковое исследование органов брюшной полости. В ходе этого исследования также исключают одно из осложнений синдрома Жильбера – желчнокаменную болезнь. Подтверждают синдром Жильбера при помощи молекулярно-генетического исследования и выявления мутации гена UGT1A1. Синдром Жильбера, UGT1A1
Исследование промоторной области гена уридиндифосфатглюкуронидазы 1 (количество TA-повторов). Тип наследования. Аутосомно-рецессивный. Гены, ответственные за развитие заболевания.
UGT1A1 (UDP-GLYCOSYLTRANSFERASE 1 FAMILY, POLYPEPTIDE A1).
Ген расположен на хромосоме 2 в регионе 2q37.1. …
К каким врачам обращаться Первым врачом, к которому обращаются при появлении желтухи и других симптомов синдрома Жильбера, является терапевт или педиатр. После тщательного обследования и исключения других заболеваний он направит пациента к генетику, гастроэнтерологу или гепатологу (врачу, который занимается диагностикой и лечением болезней печени).
Лечение синдрома Жильбера
Поскольку заболевание имеет в абсолютном большинстве случаев доброкачественный характер, специфического лечения, как правило, не требуется.
Пациенту необходимо соблюдать рациональную диету, придерживаться режима питания для нормальной работы желудочно-кишечного тракта, печени, желчного пузыря. В некоторых случаях может быть показан прием препаратов, улучшающих отделение желчи, нормализующих ее состав, а также влияющих на работу печени.
Осложнения
Наиболее распространенным осложнением синдрома Жильбера является образование желчных камней. Это связано с недостаточным количеством желчных пигментов в составе желчи. Камни могут образовывать пролежни в желчных протоках, что чревато их разрывом или образованием свищей. Наличие желчных камней является показанием для консультации хирурга.
Профилактика синдрома Жильбера
Профилактические мероприятия при синдроме Жильбера направлены на предупреждение желтушных кризов и желчнокаменной болезни. С этой целью пациенту рекомендовано воздерживаться от избыточных физических нагрузок, исключить из рациона питания консервированную, жареную, жирную и слишком пряную пищу. Важно помнить, что прием некоторых лекарственных препаратов также может спровоцировать развитие эпизодов желтухи. Однако в каждом конкретном случае врач совместно с пациентом определяет необходимость приема таких медикаментов, так как зачастую польза от них значительно выше, нежели угроза развития желтухи.
Желтуху может спровоцировать любое инфекционное заболевание, протекающее с лихорадкой, поэтому методы специфической (вакцинация) и неспецифической (общеукрепляющие мероприятия, закаливание, соблюдение правил личной гигиены и т.д.) профилактики инфекционных заболеваний снижают риск развития эпизодов желтухи.
Стоит помнить, что синдром Жильбера может иметь более тяжелое течение на фоне различных заболеваний печени, например алкогольной болезни печени, вирусных гепатитов. В связи с этим должны быть приняты меры по их профилактике и своевременному лечению. С целью профилактики основного осложнения синдрома Жильбера – желчнокаменной болезни – необходимы регулярные скрининговые обследования с проведением биохимического анализа крови и, при необходимости, ультразвукового исследования органов брюшной полости. Раннее начало консервативной терапии при появлении первых признаков сгущения желчи может предупредить образование камней в желчных путях и избавить от операции по поводу их удаления.
Источники:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Жубера
Синдром Жубера (Joubert syndrome) – редкое генетически гетерогенное наследственное заболевание, характеризующееся нарушением формирования мозжечка и структур мозгового ствола с развитием соответствующей неврологической симптоматики.
Симптомы данной патологии проявляют значительную вариабельность по своей выраженности, наиболее часто наблюдаются расстройства дыхания, глазодвигательные нарушения и мышечная слабость, возможны нарушения слуха и отставание в интеллектуальном развитии.
Диагностика синдрома Жубера производится на основании неврологического осмотра больного, магнитно-резонансной томографии головного мозга, молекулярно-генетических исследований.
Специфического лечения на сегодняшний момент не существует, применяют поддерживающие и симптоматические мероприятия.
История
В 1969 году врач ординатор детской больницы Монреаля Мари Жубер с соавторами описала 4 сибсов от состоящих в кровном родстве родителей. Ее первым пациентом был мальчик, госпитализированный в клинику в возрасте 6 мес. До 2002 года этот пациент оставался жив. Название «Синдром Жубер» было предложено Ойгеном Болтшаузером и Вернером Ислером в 1977 году.
https://www.youtube.com/watch?v=0N9_bzwu86I\u0026t=21s
Диагностические критерии синдрома Жубер продолжают меняться, но большинство авторов считают обязательным нейрорадиологическим признаком симптом «коренного зуба».
Диагноз «классического» синдрома Жубер основан на наличии трех основных критериев:
- симптом «коренного зуба»: на МРТ в аксиальной плоскости через точку соединения среднего мозга и моста (область перешейка) выявляются признаки гипоплазии червя мозжечка и сопутствующие аномалии ствола мозга. Признак «коренного зуба» включает в себя аномально глубокую межножковую ямку, заметные, прямые и утолщенные верхние ножки мозжечка и гипоплазию червя мозжечка;
- гипотония в раннем детском возрасте с последующим развитием
- атаксии; задержка развития/умственная отсталость.
Дополнительные признаки, часто наблюдаемые у пациентов с синдромом Жубер:
- патологический дыхательный паттерн (чередование тахипноэ и/или апноэ);
- аномальные движения глаз: как правило, окуломоторная апраксия или затруднения при плавном слежении за предметами и подергивание при пристальном взгляде.
Термин «синдром Жубера и связанные расстройства» относится к пациентам с синдромом Жубера, имеющим дополнительные признаки, включая дистрофию сетчатки, заболевания почек, колобомы, затылочное энцефалоцеле, фиброз печени, полидактилию, гамартомы полости рта и другие нарушения. У значительной части пациентов с диагнозом «классический синдром Жубера» с течением времени проявляются дополнительные признаки, представляющие собой «синдром Жубера и связанные расстройства». Учитывая общность главных диагностических критериев.
Этиология
Известны 18 генов, мутации в которых вызывают синдром Жубер: NPHP1, AHI1, CEP290 (NPHP6), TMEM67 (MKS3), RPGRIP1L, CC2D2A, ARL13B, INPP5E, OFD1, TMEM216, KIF7, TCTN1, TCTN2, TMEM237, CEP41, TMEM138, C5orf42, и TTC21B.
Вероятно, могут быть вовлечены и другие локусы: примерно у 50% людей с синдромом Жубер и связанными расстройствами была идентифицирована мутация в одном из известных генов; фенотип синдрома Жубер во многих семьях не был связан ни с одним из генов, идентифициро ванных к настоящему времени.
Распространенность синдрома Жубер не определена. Многие авторы приводят цифры от 1:80000 до 1:100000, но эта оценка может быть занижена.
Дифференциальную диагностику синдрома Жубер проводят со следующими заболеваниями: нефронофтиз, синдром Когана, врожденный амавроз Лебера, синдром Барде-Бидля, синдром Меккеля, синдром MORM (умственная отсталость, ожирение, дистрофия сетчатки, микропенис), оро-фацио-дигитальный синдром 1-го типа, гидролетальный синдром, акрокаллезный синдром.
Клиническая картина.
Синдром Жубера характеризуется тремя основными признаками: характерной аномалией мозжечка и ствола головного мозга, называемой симптом «коренного зуба», гипотонией и задержкой развития. Часто эти проявления сопровождаются эпизодическим тахипноэ или апноэ и/или атипичными движениями глаз.
Нарушения дыхания с возрастом проходят, со временем развивается стволовая атаксия и задержка моторного развития. Кроме того, у пациентов с синдромом Жубера могут наблюдаться дистрофия сетчатки, заболевания почек, колобомы, затылочное энцефалоцеле, фиброз печени, полидактилия, гамартомы полости рта и патология эндокринной системы.
Когнитивные способности варьируют от тяжелого дефицита до практически нормального интеллекта. При синдроме Жубера наблюдаются внутри- и межсемейные фенотипические различия.
Пациентам с синдромом Жубера рекомендуется ежегодное наблюдение у ряда специалистов:
- наблюдение педиатра и невролога с оценкой физического, психомоторного и полового развития, дыхательной системы (включая симптомы апноэ);
- консультация нейропсихолога;
- наблюдение офтальмолога (определение остроты зрения, способности следить за предметами, предупреждение развития дистрофии сетчатки);
- УЗИ органов брюшной полости;
- исследование функции печени, включая определение уровня трансаминаз, альбумина, билирубина и протромбинового времени;
- оценка функции почек: измерение артериального давления, определение уровня азота мочевины в крови, концентрации креатинина в сыворотке, клинический анализ крови и анализ мочи с определением концентрационной функции почек.
- По рекомендации лечащего врача, в зависимости от клинических проявлений у конкретного пациента, в этот список могут быть включены дополнительные обследования.
- Нейрорадиологические особенности
- Признак летучей мыши
На сагиттальных срезах почти всегда отмечается отсутствие червя мозжечка, хотя верхняя его часть (разделенная срединной расщелиной) в ряде случаев присутствует.
Своеобразная парциальная гипогенезия червя приводит к появлению специфических формообразующих феноменов IV желудочка: его нижняя часть приобретает треугольноподобную форму, а верхняя благодаря частичной сохранности расщепленного червя — форму «летучей мыши».
В нижних отделах задней черепной ямки — ниже гипопластичного червя церебеллярные гемисферы примыкают друг к другу по срединной линии.
Верхние мозжечковые ножки не пересекаются в задних отделах среднего мозга и могут быть легко идентифицированы на фоне окружающей их спинномозговой жидкости, будучи позиционированы между средним мозгом и мозжечком. Мост уменьшен в переднезаднем размере (возможно, ввиду отсутствия перекреста пирамид).
Признак коренного зуба
На аксиальных срезах дисплазия роста и верхних мозжечковых ножек создает неповторимый по форме феномен «моляра» — действительно, гипопластичные и своеобразно сформированные структуры моста в аксиальной проекции напоминают коренной зуб. Понтинно-церебеллярная дисплазия нечасто сочетается с супратенториальными аномалиями, однако имеются сообщения о сочетании ее с кортикальными дисплазиями и нейронными гетеротопиями.
Синдром Жубера
Синдром Жубера — это аутосомно-рецессивное генетическое заболевание, которое поражает область мозга, контролирующие равновесие и координацию.
Это состояние характеризуется специфической картиной МРТ, называемой признак «коренного зуба», при котором черви мозжечка (пучки нервных волокон) отсутствует или недоразвиты, а ствол мозга имеет аномалии.
Наиболее распространенными признаками синдрома Жубера являются отсутствие контроля над мышцами (атаксия), патологическое дыхание (гиперпноэ), апноэ во сне, аномальные движения глаз и языка и низкий мышечный тонус.
Признаки и симптомы
Многие из клинических симптомов синдрома Жубера проявляются в младенчестве, и у большинства затронутых детей наблюдаются задержки в основных двигательных вехах.
Наиболее распространенными признаками являются недостаточный контроль над мышцами (атаксия), патологическое дыхание (гиперапноэ), апноэ во сне, аномальные движения глаз и языка и низкий мышечный тонус. Интеллект варьируется от нормальной до тяжелой умственной отсталости.
Синдром Жубера характеризуется специфической картиной МРТ, называемой признак «коренного зуба», при котором черви мозжечка отсутствуют или недоразвиты, а ствол мозга имеет аномалии.
Синдром Жубера является очень изменчивым состоянием, и полный спектр симптомов еще не полностью выявлен. Было описано несколько состояний, при которых к признаку «коренного зуба» и основным симптомам синдрома Жубера присутствовали дополнение состояния.
Пока не ясно, являются ли эти состояния вариантами синдрома Жубера или отдельными синдромами. Эти состояния были названы «связанные с синдром Жубера расстройства».
Некоторые из проблем, которые могут быть связаны с синдромом Жубера, включают аномалии глаз, например, аномальное развитие сетчатки, аномалии в радужной оболочке (колобома), быстрое движения глаз (нистагм), косые глаза (косоглазие) и опущенные веки (птоз).
Другие проблемы, иногда связанные с синдромом Жубера, включают аномалии почек и/или печени, лишние пальцы рук и ног (полидактилия), зазор в черепе с выступом мембран, покрывающих мозг (энцефалоцеле) и гормональные отклонения.
Причины
Синдром Жубера наследуется как аутосомно-рецессивное генетическое заболевание.
Рецессивные генетические нарушения возникают, когда человек наследует один и тот же аномальный ген по одному признаку от каждого родителя. Если человек получает один нормальный ген и один ген заболевания, человек будет носителем заболевания, но обычно бессимптомным.
Риск того, что двое родителей-носителей оба передадут дефектный ген и, следовательно, заразят ребенка, составляет 25% при каждой беременности. Риск родить ребенка, который будет носителем, как и родители, составляет 50% при каждой беременности.
Вероятность для ребенка получить нормальные гены от обоих родителей и быть генетически нормальным для этой конкретной черты составляет 25%. Риск одинаков для мужчин и женщин.
Все люди несут 4-5 ненормальных генов. Родители, которые являются близкими родственниками (брат и сестра), имеют более высокий шанс, чем несвязанные родители, иметь один и тот же аномальный ген, что повышает риск рождения детей с рецессивным генетическим расстройством.
Было идентифицировано десять генов, которые вызывают расстройство. Мутация в гене AHI1 (JBTS3) ответственна за это состояние приблизительно в 11% семей. Пострадавшие люди с этой мутацией гена часто имеют нарушения зрения из-за дистрофии сетчатки. Мутация в гене NPHP1 (JBTS4) вызывает примерно 1-2% синдрома Жубера.
У людей с этой мутацией гена часто развивается прогрессирующее заболевание почек, называемое нефронофтиз. Мутация в гене CEP290 (JBTS5) вызывает около 4-10% синдрома Жубера. Мутации в генах TMEM67 (JBTS6), JBTS1, JBTS2, JBTS7, JBTS8 и JBTS9 также связаны с синдромом.
Другие гены, ответственные за это состояние, в настоящее время неизвестны.
Затронутые группы населения
Распространенность заболевания, по оценкам, составляет 1/258000, но, по всей вероятности, это заниженная оценка истинной распространенности, которая может быть ближе к 1/100 000.
Связанные расстройства
Было описано несколько состояний, при которых к признаку «коренного зуба» и основным симптомам синдрома Жубера присутствовали дополнение состояния. Пока не ясно, являются ли эти состояния вариантами синдрома Жубера или отдельными синдромами.
- Синдром Декабана-Арима характеризуется нарушениями зрения и почечной дисфункцией.
- Тяжелая дисплазия сетчатки характеризуется слепотой.
- Синдром COACH характеризуется умственной отсталостью, пороками развития колобомы сетчатки и аномалиями печени.
- Синдром Сениора-Локена характеризуется нарушениями зрения и типом почечной дисфункции, называемым нефронофтизом.
- Синдром Варади-Паппа также известен как орально-лицевой-цифровой синдром VI типа. Это состояние характеризуется расщелиной губы или неба, аномалиями языка, дополнительной тканью между деснами, языком и ртом, зубными аномалиями, аномалиями лица, лишними пальцами рук и ног, плохим ростом.
- Нефронофтиз является специфическим типом дисфункции почек.
- Глазодвигательнная апраксия характеризуется аномалией движения глаз.
Симптомы следующих расстройств могут быть похожи на симптомы синдрома Жубера. Сравнения могут быть полезны для дифференциальной диагностики:
- Синдром Денди-Уокера — это редкий порок развития мозга, который присутствует при рождении (врожденный). Он характеризуется аномально увеличенным пространством в задней части мозга (кистозный 4-й желудочек), которое мешает нормальному потоку спинномозговой жидкости через отверстия между желудочком и другими частями мозга. Избыточное количество жидкости накапливается вокруг головного мозга и вызывает аномально высокое давление в черепе, отек головы (врожденная гидроцефалия) и неврологические нарушения. Задержки двигательных навыков и проблемы с обучением также могут возникнуть. Синдром Денди-Уокера является формой обструктивной или внутренней не сообщающейся гидроцефалии, что означает, что нормальный поток спинномозговой жидкости блокируется, что приводит к расширению желудочков.
- Орально-лицевой цифровой синдром (ОЛЦС) является общим термином для по меньшей мере 10 явно различающихся генетических нарушений, которые характеризуются дефектами и недостатками в развитии структуры полости рта, включая рот, язык, зубы и челюсть; развитие лицевых структур, включая голову, глаза и нос; пальцы рук и ног; наряду с различной степенью умственной отсталости. Признаки и симптомы ОЛЦС чрезвычайно разнообразны, что затрудняет диагностику. ОЛЦС I типа является наиболее распространенным из всех типов этого расстройства, и довольно редок. Каждый из последующих типов встречается еще реже.
- Синдром Меккеля — это редкое наследственное заболевание, характеризующееся нарушениями, затрагивающими несколько систем организма (мультисистемные). С синдромом Меккеля обычно ассоциируются три классических симптома: выпячивание части мозга и окружающих его оболочек (менингиев) через дефект в задней или передней части черепа (затылочный энцефалоцеле), множественные кисты в почках (поликистоз почек), и дополнительные пальцы рук и/или пальцы ног (полидактилия). Пострадавшие дети могут также иметь нарушения, затрагивающие голову и лицо (черепно-лицевую область), печень, легкие и мочеполовые пути. Синдром Меккеля наследуется как аутосомно-рецессивный признак.
Диагностика
Диагноз заболевания основан на физических симптомах и признаке «коренного зуба» на МРТ. Также доступно молекулярно-генетическое тестирование четырех генов, которые, как было показано, вызывают заболевание примерно в 40% случаев.
Стандартные методы лечения
Лечение синдрома Жубера симптоматическое и поддерживающее. Задержки развития обычно лечат с помощью физиотерапии, трудотерапии, логопедии и стимуляции младенца. Лица с болезнью должны проходить лечение у соответствующих специалистов, включая нефрологов, офтальмологов, генетиков и неврологов. При заболеваниях печени, почек и сетчатки рекомендуется ежегодные обследования.
Прогноз
Прогноз синдрома Жубера варьируется у разных людей и во многом зависит от того, частично ли развит червь мозжечка или он отсутствует полностью. У некоторых пациентов может быть короче продолжительность жизни в связи с осложнениями заболевания, включая патологии почек или печени.
Некоторые дети с синдромом имеют легкую форму этого расстройства и в минимальной степени страдают от двигательной недостаточности и имеют хорошее психическое развитие, в то время как другие могут иметь тяжелую двигательную недостаточность, умеренную степень нарушения психического развития и многоорганные нарушения.

 У людей, страдающих синдромом Жильбера, нарушается процесс преобразования билирубина, в результате чего у них умеренно повышается уровень непрямого билирубина. В большинстве случаев заболевание не представляет опасности для здоровья человека, но вызывает пожелтение кожи, слизистых и склер глаз. Классификация заболевания Как таковой классификации синдрома Жильбера не существует. Однако для врача становится критически важным исключить другие виды желтухи, которые могут быть признаками значительно более грозных заболеваний, нежели синдром Жильбера.
У людей, страдающих синдромом Жильбера, нарушается процесс преобразования билирубина, в результате чего у них умеренно повышается уровень непрямого билирубина. В большинстве случаев заболевание не представляет опасности для здоровья человека, но вызывает пожелтение кожи, слизистых и склер глаз. Классификация заболевания Как таковой классификации синдрома Жильбера не существует. Однако для врача становится критически важным исключить другие виды желтухи, которые могут быть признаками значительно более грозных заболеваний, нежели синдром Жильбера.