Содержание
- Анатомия полых вен
- Заболевания полых вен
- Заключение
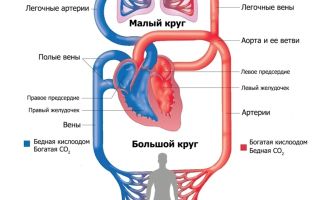
Полые вены составляют основу венозной системы и состоят из двух стволов – верхней и нижней вен, которые собирают кровь со всего тела человека и впадают в сердце.
Анатомия полых вен
Верхняя находится в полости груди, а именно в верхней ее части. Она образуется слиянием двух вен – плечеголовых (правой и левой).
Берет начало на уровне первого ребра справа от грудины, направляется вниз, впадает на уровне третьего правого ребра в правое предсердие. Она прилегает к правому легкому, левее от нее проходит аорта.
Позади верхней полой находится корень правого легкого, на уровне второго правого ребра ее покрывает перикард. Перед ее входом в полость перикарда в нее впадают две вены: непарная и добавочная полунепарная.
Нижняя полая вена начинается в брюшной полости. Она образуется при слиянии подвздошных вен, идет вверх, отклоняется вправо от аорты в сторону диафрагмы.
Она находится в забрюшинном пространстве позади внутренних органов.
Через отверстие в диафрагме она направляется в грудную полость, оттуда идет к перикарду, впадает, так же как и верхняя полая, в правое предсердие. В НПВ впадают следующие вены:
- печеночные;
- диафрагмальные нижние;
- надпочечниковая правая;
- почечные;
- правая яичниковая или яичковая;
- поясничные.
Нижнюю полую вену принято делить на три отдела: инфраренальный, ренальный и печеночный.
Заболевания полых вен
Основной патологией полых вен считается их полная или частичная непроходимость (окклюзия), вследствие тромбоза или опухоли. Развивающиеся в связи с этим патологические состояния называются синдромом верхней полой вены и синдромом нижней полой вены.
Синдром ВПВ
Это патология развивается на фоне тромбоза или сдавления верхней полой вены, в результате чего нарушается венозный отток от шеи, головы, плечевого пояса, верхней части туловища. Синдром чаще наблюдается у мужчин от 30 до 60.
Нарушение проходимости ВПВ связано с особенностями ее расположения, строения и пониженным венозным давлением. Верхняя полая вена снабжена системой анастомозов, которые выполняют компенсаторную функцию в случае непроходимости магистрального сосуда, но они не в состоянии полностью его заменить.
Выделяют три основные причины возникновения синдрома:
- компрессию экстравазальную;
- прорастание опухоли;
- образование тромба.
В большинстве случаев к синдрому ВПВ приводят злокачественные опухоли, такие как:
- рак легкого (обычно правосторонний);
- лимфома;
- метастазы в средостение при раке груди, яичка, простаты;
- лимфогранулематоз;
- саркома.
Кроме этого, могут быть и другие причины:
- опухоли доброкачественные;
- инфекции (сифилис, туберкулёз и другие);
- аневризма аорты;
- перикардит констриктивный;
- медиастинит фиброзный.
Синдром ВПВ может развиться в случае тромбоза вены, что нередко происходит при длительной ее катеризации или если в ней находится электрокардиостимулятор.
Симптомы
Выраженность симптомов зависит от того, насколько сильно нарушено кровообращения, а также от скорости развития синдрома ВПВ. Его протекание может быть как хроническим (при компрессии и опухолях), так и острым (в случае тромбоза).
Для патологии характерно три признака: синюшность кожных покровов, отеки, расширенные подкожные вены на лице, шее, руках и верхней части туловища.
Кроме этого, к проявлениям синдрома верхней полой вены относятся:
- боль в области груди;
- кашель;
- одышка;
- приступы удушья;
- хриплый голос;
- отек гортани и шумное свистящее дыхание;
- затруднения при глотании:
- кровотечения (носовые, пищеводные, легочные), обусловленные повышенным венозным давлением;
- головная боль, шум в голове;
- спутанное сознание;
- сонливость;
- судороги;
- сниженное зрения, слезотечение, быстрое утомление глаз;
- шум в ушах, слуховые галлюцинации, ухудшение слуха.
Симптомы становятся более выраженными, если больной принимает лежачее положение.
Диагностика
Для диагностики синдрома ВПВ проводится ряд исследований, среди которых:
- рентген грудной клетки;
- МРТ;
- КТ;
- бронхоскопия;
- УЗДГ;
- медиастиноскопия;
- торакоскопия и биопсия.
Лечение
Лечение зависит от причины развития синдрома. Если его возникновение связано со злокачественной опухолью, назначают лучевую и химиотерапию. При экстравазальной компрессии может потребоваться применение хирургических методов: удаление злокачественных и доброкачественных опухолей или кист.
При тромбозах показаны тромболитические средства, а также проведение тромбэктомии.
Кроме этого, до выяснения причины развития патологии может потребоваться симптоматическое лечение, которое включает диеты с низким содержанием соли, ингаляции кислорода, прием диуретиков и кортикостероидов.
Прогноз будет зависеть от первичного заболевания и от возможностей его излечения. Если причины синдрома будут устранены, его проявления исчезнут.
Непроходимость нижней полой вены и по проявлениям, и по исходу относится к наиболее тяжелым формам венозных окклюзий. Обычно развивается в сочетании с тромбозом нижних конечностей и является его осложнением при восходящем развитии болезни. Это характерно для пациентов с острыми тромбофлебитами ног и для тех, у кого нижняя полая вена в целях профилактики легочной эмболии была перевязана.
Как правило, тромбоз НПВ сочетается с тромбозом подвздошно-бедренных вен или тромбозом глубоких вен ног, и это сочетание может быть как двухсторонним (в большинстве случаев), так и правосторонним и левосторонним.
Причины
Точные причины синдрома НПВ не выяснены, но из провоцирующих факторов выделяют следующие:
- повышенная свертываемость крови;
- венозные заболевания инфекционного характера;
- изменения в биохимии крови;
- генетическая предрасположенность.
Реже синдром развивается при опухолях брюшной полости и эхинококкозе.
Диагностика
Диагноз ставят на основании лабораторных исследований: общего, биохимического и анализа на свертываемость крови и инструментальных методов: рентгена, УЗИ, МРТ, КТ, флебографии.
Симптомы
Симптоматика зависит от степени закупорки сосуда. Особенно тяжелой она бывает при окклюзии верхней части ствола нижней полой вены и при сочетании ее с закупоркой печеночных вен и развитием почечного синдрома. При такой локализации тромбоза чаще всего наступает смерть.
При непроходимости нижней части НПВ с поражением глубоких сосудов ног, чаще всего наблюдаются симптомы венозной недостаточности ног, признаки тромбоза голеней и подвздошно-бедренного тромбоза.
К первым симптомам синдрома НПВ относят ползание мурашек в нижних конечностях. Дальнейшие проявления связаны с локализацией патологического процесса:
- Если закупоренный участок вены находится выше места расхождения почечных артерий, то могут появиться следующие симптомы: белок в моче; отекшие ноги; почечная недостаточность.
- Если просвет сосуда закрыт ниже расхождения почечных артерий, обычно возникают признаки варикозной болезни: отечность ног, половых органов; синяки на кожных покровах; ощущение слабости и боли в ногах; расширенные вены.
Кроме вышеназванных симптомов, может усилиться сердцебиение, появиться слабость и чувство тревоги, повысится давление.
Лечение синдрома НПВ
Определенная схема лечения отсутствует. Обычно назначают противотромботические препараты, которые эффективны на начальных этапах образования тромба. Показан прием витаминов (C и E), которые способствуют укреплению сосудистой стенки. Полезно употреблять в пищу продукты, богатые этими витаминами.
Аскорбиновая кислота содержится в цитрусовых, киви и многих ягодах, витамин E – в злаках, бобовых, говяжьей печени, растительных маслах. Рекомендуется включать в рацион пищу, богатую рутином (виноград, абрикосы, капуста, петрушка, томаты, укроп, петрушка и др.).
Кроме этого, необходимы такие микроэлементы, как железо, медь, цинк.
В некоторых случаях может быть показано хирургическое лечение, при котором удаляют тромб или проводят стентирование суженного участка вены. Как правило, операция нужна:
- при тромбоэмболии НПВ;
- при закупорке вен почек и печени;
- при коарктации НПВ.
Профилактика
Важно следить за свертываемостью крови и в случае обнаружения нарушений сразу же обращаться к врачу. Необходимо вовремя лечить болезни органов кроветворения и сердечно-сосудистые патологии. К врачу нужно обращаться при первых признаках НПВ.
Прогноз
При своевременном обнаружении синдрома и вовремя начатом лечении прогноз относительно благоприятный.
Синдром нижней полой вены в период вынашивания плода
Синдром НПВ может развиться при беременности. Это объясняется тем, что матка увеличена в размере и изменилось венозное кровообращение.
Чаще всего синдром диагностируется при многоплодии, крупном плоде, многоводии, нарушении свертываемости крови, гипотонии.
Как правило, синдром при беременности не приводит к каким-либо тяжелым последствиям
- Обычно отток венозной крови от нижних участков тела у беременных осуществляется через непарную и позвоночную вены и кровообращение остается в норме.
- Опасной может стать ситуация, при которой возникает легкий коллапс, что происходит при кесаревом сечении и врачи это учитывают.
- Если НПВ сдавливается маткой, может нарушиться кровообращение в почках и самой матке, а это угрожает состоянию плода, может привести к отслойке плаценты, развитию варикоза и тромбоза.
Заключение
Синдром верхней и нижней полых вен – достаточно серьезная патология, которая может угрожать жизни человека, поэтому очень важно вовремя его обнаружить и начать лечение. Особенно внимательно нужно следить за своим самочувствием, если есть предрасполагающие факторы к развитию синдрома.
Анатомия, функции и заболевания полых вен
Верхняя полая вена (ВПВ) представлена в виде короткого ствола, который находится в грудной клетке справа от восходящей части аорты. Она в длину 5-8 см, диаметром 21-28 мм. Это тонкостенный сосуд, который не имеет клапанов и расположен в верхнем отделе переднего средостения. Образуется от слияния двух плечеголовных вен позади I грудино-реберного сочленения справа. Далее, спускаясь, на уровне хряща III ребра вена впадает в правое предсердие.
Топографически справа к верхней полой вене прилегает плевральный листок с диафрагмальным нервом, слева – восходящая аорта, впереди – тимус, позади – корень правого легкого. Нижняя часть ВПВ находится в полости перикарда. Единственный приток сосуда – непарная вена.
Притоки ВПВ:
- плечеголовные вены;
- парная и безымянная;
- межреберные;
- вены позвоночного столба;
- внутренняя яремная;
- сплетения головы и шеи;
- пазухи твердой оболочки головного мозга;
- эмисарные сосуды;
- вены головного мозга.
Система ВПВ собирает кровь из головы, шеи, верхних конечностей, органов и стенок грудной полости.
Нижняя полая вена (НПВ) – это наибольший венозный сосуд в человеческом теле (длинной 18-20 см и диаметром 2-3,3 см), который собирает кровь от нижних конечностей, тазовых органов и брюшной полости. Она также не имеет клапанной системы, расположена внебрюшинно.
НПВ начинается на уровне IV-V поясничных позвонков и образуется путем слияния левой и правой общих подвздошных вен.
Далее она следует вверх фронтально по отношению к правой большой поясничной мышце, боковой части тел позвонков и вверху, спереди от правой ножки диафрагмы, пролегает рядом с брюшным отделом аорты.
В грудную полость сосуд вступает через сухожильное отверстие диафрагмы в заднее, затем верхнее средостение и впадает в правое предсердие.
Система НПВ относится к мощнейшим коллекторам в организме человека (она обеспечивает 70% общего венозного кровотока).
Притоки нижней полой вены:
- Пристеночные:
- Поясничные вены.
- Нижние диафрагмальные.
- Внутренностные:
- Две яичниковые вены.
- Почечные.
- Две надпочечниковые.
- Внешние и внутренние подвздошные.
- Печеночные.
Анатомия венозного аппарата сердца: как все устроено?
Вены несут кровь из органов в правое предсердие (исключение – легочные вены, транспортирующие ее в левое предсердие).
Гистологическое строение стенки венозного сосуда:
- внутренняя (интима) с венозными клапанами;
- эластическая мембрана (медия), которая состоит из циркулярных пучков гладкомышечных волокон;
- внешняя (адвентиция).
НПВ относится к венам мышечного типа, у которых во внешней оболочке присутствуют хорошо развитые пучки продольно расположенных гладкомышечных клеток.
В ВПВ степень развития мускульных элементов умеренная (редкие группы продольно расположенных волокон в адвентиции).
Продвижение крови по полым венам в сердце обеспечивается:
- отрицательным давлением в грудной полости и его колебанием во время дыхания;
- присасывающей способностью сердца;
- работой диафрагмальной помпы (ее давление во время вдоха на внутренние органы выталкивает кровь в воротную вену);
- перистальтические сокращения их стенок (с частотой 2-3 в минуту).
Функция сосудов
Вены вместе с артериями, капиллярами и сердцем образуют единый круг кровообращения. Однонаправленное непрерывное движение по сосудам обеспечивается разницей давлений в каждом сегменте русла.
Основные функции вен:
- депонирование (резерв) циркулирующей крови (2/3 от всего объема);
- возврат обедненной кислородом крови в сердце;
- насыщение тканей углекислотой;
- регуляция периферического кровообращения (артериовенозные анастомозы).
Какие симптомы беспокоят пациента при нарушении кровотока по полым венам?
Основной патологией кавальных вен считается их полная или частичная непроходимость (окклюзия). Нарушение оттока крови по этим сосудам приводит к повышению давления в сосудах, затем и в органах, от которых не производится адекватный отток, их расширению, транссудации (выхода) жидкости в окружающие ткани и снижению возврата крови к сердцу.
Главные признаки нарушения оттока по полым венам:
- отеки;
- изменение цвета кожных покровов;
- расширение подкожных анастомозов;
- снижение артериального давления;
- нарушение функции органов, от которых не осуществляется отток.
Синдром верхней полой вены у мужчин
Эта патология чаще встречается в возрасте от 30 до 60 лет (у мужчин в 3-4 раза чаще).
Факторы, провоцирующие формирование кава-синдрома:
- экстравазальная компрессия (сдавливание извне);
- прорастание опухолью;
- тромбоз.
Причины нарушения проходимости ВПВ:
- Онкологические заболевания (лимфома, рак легких, молочной железы с метастазированием, меланома, саркома, лимфогранулематоз).
- Аневризма аорты.
- Увеличение щитовидной железы.
- Инфекционное поражение сосуда – сифилис, туберкулез, гистиоплазмоз.
- Идиопатический фиброзный медиастинит.
- Констриктивный эндокардит.
- Осложнение лучевой терапии (спаечный процесс).
- Силикоз.
- Ятрогенное поражение – закупорка при длительной катетеризации или кардиостимулятором.
Симптомы окклюзии ВПВ:
- тяжелая отдышка;
- боль в груди;
- кашель;
- приступы удушья;
- охриплость голоса;
- набухание вен грудной клетки, верхних конечностей и шеи;
- одутловатость, пастозность лица, отек верхних конечностей;
- цианоз или полнокровие верхней половины грудной клетки и лица;
- утрудненное глотание, отек гортани;
- носовые кровотечения;
- головная боль, шум в ушах;
- снижение зрения, экзофтальм, повышение внутриглазного давления, сонливость, судороги.
Синдром нижней полой вены у беременных
В период вынашивания ребенка постоянно увеличивающаяся матка в положении лежа давит на нижнюю полую вену и брюшную аорту, что может повлечь за собой ряд неприятных симптомов и осложнений.
Дополнительно отягощает ситуацию увеличение объема циркулирующей крови необходимой для питания плода.
Скрытые проявления синдрома НПВ наблюдаются более чем у 50% беременных, а клинически – у каждой десятой (тяжелые случаи встречаются с частотой 1:100).
В результате сдавления сосудов наблюдается:
- снижение венозного возврата крови к сердцу;
- ухудшение насыщения крови кислородом;
- снижение сердечного выброса;
- венозный застой в венах нижних конечностей;
- высокий риск тромбоза, эмболии.
Симптомы аорто-кавальной компрессии (возникают в положении лежа на спине чаще в III триместре):
- головокружение, общая слабость и обморок (вследствие падения артериального давления ниже 80 мм рт. ст.);
- ощущение нехватки кислорода, потемнение в глазах, шум в ушах;
- резкая бледность;
- сердцебиение;
- тошнота;
- холодный липкий пот;
- отеки нижних конечностей, проявление сосудистой сетки;
- геморрой.
Такое состояние медикаментозного лечения не требует. Беременной нужно соблюдать ряд правил:
- не лежать на спине после 25 недели беременности;
- не выполнять упражнения в положении лежа;
- отдыхать на левом боку или полусидя;
- использовать на период сна специальные подушки для беременных;
- ходить пешком, плавать в бассейне;
- в родах выбрать положение на боку или стоя на корточках.
Тромбоз
Закупорка верхней полой вены тромбом чаще вторичный процесс, обусловленный опухолевым разрастанием в легких и средостении, последствием мастэктомии, катетеризации подключичной или яремной вен (исключение – синдром Педжета-Шреттера).
В случае полной окклюзии просвета стремительно возникает:
- цианоз и отек верхней части туловища, головы и шеи;
- невозможность принять горизонтальное положение;
- сильная головная и загрудинная боль, усиливающаяся при наклоне тела вперед.
Причины тромбоза нижней полой вены:
- Первичные:
- Опухолевый процесс.
- Врожденные дефекты.
- Механические повреждения.
- Вторичные:
- Прорастание стенки сосуда опухолью.
- Длительное сдавление вены извне.
- Восходящее распространение тромба из нижних отделов (наиболее частая причина).
Клинически различают такие виды тромбоза НПВ:
- Дистального сегмента (наиболее частая локализация). Симптоматика выражена в меньшей степени по причине хороших компенсаторных возможностей коллатерального кровотока. У пациента развиваются признаки илеофеморального тромбоза – нарастающий отек щиколоток, распространяющийся на всю конечность, нижнюю половину живота и поясницу, цианоз, распирающие ощущения в ногах.
- Почечного сегмента. Протекает тяжело, имеет высокую летальность и требует хирургической коррекции. Клинически проявляется в виде резкой боли в пояснице, олигурии, наличием белка в моче, микрогематурией, рвотой, нарастающей почечной недостаточностью.
- Печеночного сегмента. Развивается клиника супрагепатической портальной гипертензии: увеличение размеров органа, желтуха, асцит, проявление венозных сплетений на передней поверхности живота, варикозное расширение вен нижней трети пищевода (с риском желудочно-кишечного кровотечения), спленомегалия.
Диагностика и уточнение
Для установки причины затруднения кровотока по системе полых вен и выбора дальнейшей тактики показан ряд диагностических процедур:
- Сбор анамнеза и физикальное исследование.
- Общий анализ крови, биохимия, коагулограмма.
- Ультразвуковая доплерография и дуплексное сканирование вен.
- Обзорная рентгенография органов грудной клетки и брюшной полости.
- КТ, МРТ с контрастированием.
- Магнитно-резонансная флебография.
- Измерение центрального венозного давления (ЦВД).
Методы лечения
Выбор тактики ведения пациента зависит от причины нарушения кровотока в воротных венах.
На сегодня практически все случаи тромбоза лечатся консервативно. Исследования показали, что после тромбэктомии на стенке сосуда остаются фрагменты сгустка, которые в дальнейшем служат источником повторной закупорки или развития грозного осложнения ТЕЛА (тромбоэмболии легочной артерии).
Сдавление сосуда объемным образованием или прорастанием опухолью стенок вен требует хирургического вмешательства. Прогноз консервативного ведения заболевания неблагоприятный.
Хирургические методы
Виды оперативных вмешательств при тромбозе полых вен:
- эндоваскулярная тромбэктомия катетером Фогарти;
- открытое удаление сгустка;
- паллиативная пликация полой вены (искусственное формирование просвета П-образными скобами);
- установка кава-фильтра.
При сдавлении сосуда извне или метастатическом поражении выполняют паллиативные вмешательства:
- стентирование участка сужения;
- радикальная декомпрессия (удаление или иссечение опухолевого образования);
- резекция пораженного участка и замена его венозным гомотрансплантантом;
- шунтирование облитерированного участка.
Медикаментозное лечение
Наиболее эффективный метод консервативного лечения закупорки сгустком глубоких вен – тромболитическая терапия («Альтеплаза», «Стрептокиназа», «Актилизе»).
Критерии выбора этого метода лечения:
- возраст тромботических масс до 7 суток;
- отсутствия в анамнезе острых нарушений мозгового кровотока в последние 3 месяца;
- пациенту не проводили хирургические манипуляции в течение 14 дней.
Дополнительная схема медикаментозной поддержки:
- Антикоагулянтная терапия: «Гепарин», «Фраксипарин» внутривенно капельно с дальнейшим переходом на подкожное введение.
- Улучшение реологических качеств крови: «Реосорбилакт», «Никотиновая кислота», «Трентал», «Курантил».
- Венотоники: «Детралекс», «Троксевазин».
- Нестероидные противовоспалительные: «Индометацин», «Ибупрофен».
Выводы
Нарушение кровотока по системе полых вен – патологическое состояние, которое тяжело поддается лечению и имеет высокий уровень летальности.
Также в 70% случаев в течение года наблюдается повторная окклюзия или ретромбоз пораженного сегмента.
Самыми частыми смертельными осложнениями считаются: ТЕЛА, обширный ишемический инсульт, острая почечная недостаточность, кровотечение с варикозно расширенных вен пищевода и кровоизлияние в головной мозг.
В случае опухолевого поражения сосудов прогноз неблагоприятен. Лечение имеет паллиативный характер и направлено лишь на облегчение имеющихся симптомов и некоторое продолжение жизни пациента.
Вены (венозная система)
Вены
начинаются от сосудов микроциркуляторного
русла (посткапилляры, венозные капилляры,
венулы) и, укрупняясь, образуют венозную
систему, самые крупные сосуды — верхняя
и нижняя полые вены — впадают в сердце,
в его правое предсердие (рис. 118). Вены,
как правило, располагаются рядом с
одноименными артериями (например,
плечевая вена и плечевая артерия;
ягодичная вена и ягодичная артерия).
Стенки
вен по своему строению похожи на стенки
артерий, они также состоят из трех
оболочек: внутренней (интима), средней
(медиа) и наружной (адвентиция) (см. рис.
68). Различают два типа вен: безмышечные
и мышечные. К венам безмышечного типа
относят вены, у которых снаружи к
эндотелию прилежит базальная мембрана,
а за ней расположен тонкий слой рыхлой
волокнистой соединительной ткани.
Вены
мышечного типа в своих стенках имеют
мышечную оболочку со слабым, средним
или сильным развитием мышечных элементов.
Вены со слабым и средним развитием
среднего (мышечного) слоя расположены
преимущественно в верхних отделах
туловища, в области шеи и лица, верхних
конечностей. Вены с сильным развитием
мышечных элементов располагаются в
нижней половине туловища, нижних
конечностях.
Вены
среднего и крупного калибра имеют венозные
клапаны (valvulae venosae)—
тонкие складки внутренней оболочки.
Клапаны препятствуют обратному току
крови, они располагаются попарно, имеют
полулунную форму. Клапаны отсутствуют
у полых, плечеголовных, общих и внутренних
подвздошных вен, вен сердца и головного
мозга и его оболочек, у вен паренхиматозных
органов и вен костного мозга.
Вены
подразделяют на поверхностные и
глубокие. Поверхностные
вены (venae superficiales)располагаются
в подкожной клетчатке, над поверхностной
фасцией (рис. 119). Глубокие
вены (venae profundae)в
области конечностей располагаются, как
правило, попарно, возле одноименных
артерий (вены-спутницы). Некоторые
крупные вены — непарные (бедренная, общая
подвздошная и др.).
Различают
систему верхней полой вены, систему
нижней полой вены и систему воротной
вены печени.
Система верхней полой вены
Верхняя
полая вена(v.
cava superior)представляет
собой сосуд длиной 5-6 см, диаметром 21-25
мм, собирающий кровь из областей головы
и шеи, верхних конечностей, грудной и
брюшной (частично) полостей.
Верхняя
полая вена образуется при соединении
правой и левой плечеголовных вен (позади
соединения I правого ребра с грудиной),
идет отвесно вниз (рис. 120). На уровне
соединения III реберного хряща с грудиной
верхняя полая вена впадает в правое
предсердие.
Спереди от верхней полой
вены находятся тимус, покрытая плеврой
средостенная поверхность правого
легкого. Сзади находятся передняя
поверхность корня правого легкого,
справа — медиастинальная плевра, слева
— восходящая часть аорты.
Несколько выше
места впадения верхней полой вены в
правое предсердие в нее открываются
справа — непарная вена, а слева — несколько
мелких непостоянных средостенных вен
(от соединительной ткани и лимфатических
узлов средостения) и перикардиальных
вен.
Рис.
118.
Верхняя
и нижняя полые вены и их притоки, вид
спереди: 1 — яремная венозная дуга; 2 —
внутренняя яремная вена; 3 — подключичная
вена; 4 — левая плечеголовная вена; 5 —
дуга аорты; 6 — латеральная подкожная
вена руки; 7 — медиальная подкожная вена
руки; 8 — плечевая вена; 9 — верхняя
надчревная вена; 10 — нижняя полая вена;
11 — почечная вена; 12 — левая яичниковая
(яичковая) вена; 13 — нижняя надчревная
вена; 14 — общая подвздошная вена; 15 —
внутренняя подвздошная вена; 16 — наружная
подвздошная вена; 17 — бедренная вена; 18
— глубокая вена бедра; 19 — поверхностная
вена, огибающая подвздошную кость; 20 —
срединная крестцовая вена; 21 — поверхностная
надчревная вена; 22 — правая яичниковая
(яичковая) вена; 23 — почечная вена; 24 —
задние межреберные вены; 25 — внутренняя
грудная вена; 26 — верхняя полая вена; 27
— правая плечеголовная вена; 28 — правая
наружная яремная вена; 29 — внутренняя
яремная вена; 30 — передняя яремная вена;
31 — позвоночная вена
Рис.
119.Поверхностные
вены тела человека, вид спереди: 1 —
поверхностные вены головы; 2 — наружная
яремная вена; 3 — латеральная подкожная
вена руки; 4 — медиальная подкожная вена
руки; 5 — поверхностные вены передней
брюшной стенки; 6 — нижняя надчревная
вена; 7 — большая подкожная вена ноги; 8
— тыльная венозная сеть стопы
Рис.
120.
Верхняя
и нижние полые вены и притоки, вид спереди
(внутренние органы грудной, брюшной
полостей и полости таза удалены: 1 —
внутренняя яремная вена; 2 — левая общая
сонная артерия; 3 — левые подключичные
артерия и вена; 4 — левая наивысшая
межреберная вена; 5 — левая плечеголовная
вена; 6 — дуга аорты; 7 — левый главный
бронх; 8 — добавочная полунепарная вена;
9 — задняя межреберная вена; 10 — полунепарная
вена; 11 — анастомозы между непарной и
полунепарной венами; 12 — диафрагма; 13 —
нижняя диафрагмальная вена; 14 — квадратная
мышца поясницы; 15 — левая восходящая
поясничная вена; 16 — нижняя полая вена;
17 — общая подвздошная вена; 18 — наружная
подвздошная вена; 19 — крестцовое венозное
сплетение; 20 — латеральная крестцовая
вена; 21 — внутренняя подвздошная вена;
22 — срединная крестцовая вена; 23 — правая
восходящая поясничная вена; 24 — непарная
вена; 25 — пищевод; 26 — правый главный
бронх; 27 — верхняя полая вена; 28 — правая
плечеголовная вена; 29 — правая подключичная
вена; 30 — правая наружная яремная вена;
31 — венозное щитовидное сплетение
Непарная
вена(v. azygos)собирает
кровь от стенок грудной и брюшной
полостей, от органов заднего средостения
(рис. 121). Она начинается на задней стенке
брюшной полости из восходящей правой
поясничной вены. Восходящая
правая поясничная вена (v. lumbalis ascendens
dextra)идет
из брюшной полости, где она образуется
из передних крестцовых вен (vv.
sacrales
anteriores),расположенных
на передней поверхности крестца.
Восходящая правая поясничная вена идет
вверх, рядом с правой стороной позвоночника,
проходит в грудную полость между
мышечными пучками правой ножки поясничной
части диафрагмы рядом с большим
внутренностным нервом.
В грудной полости
восходящая поясничная вена принимает
название непарной вены, следующей вверх
в заднем
Рис.
121.
Непарная
и полунепарная вены и их притоки, вид
спереди (внутренние органы и частично
диафрагма удалены): 1 — левая плечеголовная
вена; 2 — правая верхняя межреберная
вена; 3 — добавочная полунепарная вена;
4 — полунепарная вена; 5 — правая восходящая
поясничная вена; 6 — левая надпочечная
вена; 7 — левая почечная вена; 8 — левая
яичковая вена; 9 — левая восходящая
поясничная вена; 10 — левые поясничные
вены;
- 11 —
левая общая подвздошная вена; - 12 —
срединная крестцовая вена; 13 — правая
внутренняя подвздошная вена; 14 — правая
наружная подвздошная вена; 15 — правая
общая подвздошная вена; 16 — нижняя полая
вена; 17 — правые поясничные вены; 18 —
правая яичковая вена; 19 — правая почечная
вена; 20 — правая надпочечниковая вена;
21 — печеночные вены; - 22 —
сухожильный центр диафрагмы; - 23 —
отверстие нижней полой вены; - 24 —
задние межреберные вены; 25 — непарная
вена; 26 — верхняя полая вена; 27 — правая
плечеголовная вена
средостении,
справа от грудной части аорты и грудного
лимфатического протока. На уровне тел
IV-V грудных позвонков непарная вена
огибает сзади корень правого легкого
над правым главным бронхом и впадает в
верхнюю полую вену на уровне тела III
грудного позвонка.
В
непарную вену впадают девять (4-11) задних
правых межреберных вен(vv. intercostales
posteriores dextrae), а
также правая
верхняя межреберная вена (v.
intercostalis
superior dextra), образующаяся
из трех верхних задних правых межреберных
вен. В непарную вену открываются пищеводные,
бронхиальные, перикардиальныеи средостенные
вены (vv. esophageales, vv.
bronchiales, vv. pericardiacae, vv.
mediastinales).
Крупным
протоком непарной вены является полунепарная
вена(v. hemiazygos),которая
начинается из левой восходящей поясничной
вены, берущей начало в малом тазу
из передних
крестцовых вен. Левая восходящая
поясничная вена (v.
lumbalis ascendens sinistra)позади
большой поясничной мышцы образует
анастомоз с 4-5 левыми поясничными венами
(притоками нижней полой вены). В грудную
полость левая восходящая поясничная
вена проникает между ножками диафрагмы
и переходит в полунепарную вену.
На
уровне от VII-X грудных позвонков
полунепарная вена образует изгиб вправо,
проходит позади аорты, пищевода и
грудного лимфатического протока и на
уровне VIII грудного позвонка впадает в
непарную вену. В полунепарную вену
впадают нижние левые
задние межреберные вены,а
также добавочная
полунепарная вена (v.
hemiazygos accessoria),
образующаяся из 4-7 верхних левых задних
межреберных вен. В полунепарную вену
впадают также пищеводныеи средостенные
вены.
У
новорожденных и в раннем детском возрасте
непарная и полунепарная вены имеют
особенности. Они хорошо сформированы,
непарная вена имеет прямолинейное
направление, ее изгибы определяются
редко. Начало и место впадения непарной
вены в верхнюю полую вену располагаются
относительно выше, чем у взрослых людей.
Полунепарная вена впадает в непарную
чаще на уровне IX-X грудных позвонков.
Задние
межреберные вены (vv. intercostales
posteriores)проходят
вместе с одноименными артериями и
межреберными нервами в межреберных
промежутках, под бороздой нижнего края
соответствующего ребра, между ребром
и задней межреберной артерией. Каждая
задняя межреберная вена в передней
части межреберного промежутка
анастомозирует с передней
межреберной веной (v.
intercostalis anterior)—
притоком внутренней грудной вены. В
каждую заднюю межреберную вену
впадают межпозвоночная
вена (v. intervertebralis), вена спины (v. dorsalis)—
от глубоких мышц спины, спинномозговая
вена (v. spinalis),
вены наружного и внутреннего позвоночных
сплетений. 2-3 нижние задние межреберные
вены принимают кровь от диафрагмы и
мышц живота.
Внутреннее
венозное позвоночное сплетение(plexus
venosus vertebralis internus)находится
в позвоночном канале на внутренней
поверхности его стенок, на всем протяжении
позвоночного столба, кнаружи от твердой
оболочки спинного мозга. В это сплетение
по базально-позвоночным(vv.basivertebrales)и спинномозговым
(vv. spinales)венам
кровь оттекает от позвоночного столба,
спинного мозга и его оболочек.
Наружное
венозное позвоночное сплетение(plexus
venosus vertebralis externus)подразделяют
на переднее и заднее позвоночные
сплетения. Переднее
наружное
венозное позвоногное сплетениерасположено
на передней и боковых поверхностях тел
позвонков и на глубоких мышцах шеи. В
него впадают вены глубоких мышц шеи,
вены тел позвонков.
Заднее
наружное венозное позвоногноесплетение
расположено на тыльной поверхности дуг
позвонков, на их отростках и связках,
между пучками коротких мышц позвоночника.
Оно связано с внутренним венозным
позвоночным сплетением через межпозвоночные
отверстия.
От наружных позвоночных
сплетений кровь оттекает в задние
межреберные, поясничные, крестцовые
вены и непосредственно в парную и
полупарную вены.
Плечеголовные
вены(vv.
brachiocephalicae)образуются
при слиянии внутренней яремной и
подключичной вен (рис. 122). Справа
плечеголовная вена, длиной 3 см, диаметром
1,2-1,8 см, идет вниз и медиально, прилежит
к куполу париетальной плевры.
Слева
плечеголовная вена направляется вправо
и вниз позади рукоятки грудины и тимуса,
впереди от кровеносных сосудов, отходящих
от дуги аорты. Длина левой плечеголовной
вены — 4-6 см, диаметр — 1,5-2 см.
В каждую
плечеголовную вену впадают позвоночная,
глубокая шейная вены, внутренняя грудная
вена, а также перикардиальные, бронхиальные,
пищеводные, средостенные, тимусные и
нижние щитовидные вены (из непарного
венозного сплетения, расположенного
на передней поверхности щитовидной
железы).
Позвоночная
вена(v.
vertebralis)идет
вместе с одноименной артерией в канале
поперечных отростков шейных позвонков,
собирает кровь из венозных сплетений,
расположенных внутри позвоночного
канала, из подзатылогного
венозного сплетения (plexus venosus
suboccipitalis).По
своему ходу принимаетзатылочную
вену(v.
occipitalis),
переднююи добавогную
позвоногные вены (v. vertebralis anterior et v.
vertebralis accessoria). Глубокаяшейная вена (v.
cervicalisprofunda)формируется
в подзатылочной области из вен наружного
позвоночного сплетения, анастомозирует
с притоками затылочной вены, спускается
вниз позади поперечных отростков шейных
позвонков.
Глубокая шейная вена собирает
кровь из глубоких вен затылка, позвоночных
сплетений.
Внутренняя
грудная вена(v. thoracica
interna)в
количестве двух идет возле одноименной
артерии, располагаясь на задней
поверхности передней грудной стенки,
рядом с грудиной. Началом внутренних
грудных вен служит верхняя подчревная
и мышечно-диафрагмальная вены,
соединяющиеся позади нижнего края VII
ребра.
Верхняя
надгревная вена (v. epigastrica superior)идет
по задней поверхности прямой мышцы
живота, в ее влагалище, анастомозирует
на уровне пупка с нижней подчревной
веной (притоком наружной подвздошной
вены). Мышечно-диафрагмальная
вена (v.
musculophrenica)направляется
медиально вверх от диафрагмы, принимает
передние межреберные вены от мышц пяти
нижних межреберных промежутков. Притоками
внутренней грудной вены являются передние
межреберные вены (vv. intercostales
anteriores), подкожные
вены живота (vv.
subcutaneae abdominis),вены
мологной железы (vv. mammariae),
а также средостенные
вены (vv. mediastinales),идущие
от средостенной плевры и клетчатки
верхнего и переднего отделов нижнего
средостения, тимусные
вены(vv.
thymici),
бронхиальные вены,идущие
от нижнего отдела трахеи и главного
бронха своей стороны. Во внутреннюю
грудную вену впадает перикардодиафрагмальная
вена (v. pericardiacophrenica),идущая
между латеральной поверх-
Рис.
122.
Плечеголовные
вены и их притоки, вид спереди (поверхностные
мышцы шеи и грудина удалены): 1 — лицевые
артерия и вена; 2 — околоушная железа; 3
— занижнечелюстная вена; 4 —
грудино-ключично-сосцевидная мышца; 5
— верхняя щитовидная вена; 6 — левая
внутренняя яремная вена; 7 — венозное
щитовидное сплетение; 8 — средняя
щитовидная вена; 9 — левая плечеголовная
вена; 10 — левая подключичная артерия; 11
— левая подключичная вена; 12 — левая общая
сонная артерия; 13 — внутренняя грудная
вена; 14 — нижняя щитовидная вена; 15 — дуга
аорты; 16 — верхняя полая вена; 17 —
плечеголовной ствол; 18 — правая
плечеголовная вена; 19 — правая подключичная
артерия; 20 — правая подключичная вена;
21 — блуждающий нерв; 22 — ключица; 23 —
поперечная вена шеи; 24 — правая общая
сонная артерия; 25 — правая внутренняя
яремная вена; 26 — наружная яремная вена;
27 — затылочная вена; 28 — лицевая вена; 29
— язычная вена
ностью
перикарда и медиастинальной плеврой.
Передние межреберные вены анастомозируют
с задними межреберными венами (притоками
непарной и полунепарной вен). Справа
внутренние грудные вены впадают в
верхнюю полую вену, слева — в левую
плечеголовную вену.