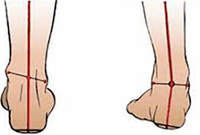
Варусная и вальгусная деформация стопы у детей является довольно распространённой патологией. В запущенных случаях она может стать причиной серьёзных нарушений со стороны опорно-двигательного аппарата и привести к инвалидности.
Причины, приводящие к деформации стопы
На сегодняшний день точно не установлены причины развития врождённого вальгуса или варуса стопы. По мнению ученых, определённую роль играет недостаток макро- и микроэлементов в организме беременной женщины, особенно кальция и витамина Д.
Повышают риск врожденной деформации стоп и голеностопных суставов также нахождение плода в тазовом предлежании, многоплодная беременность, маловодие.
Важное значение имеет здоровый образ жизни, которого должна придерживаться будущая мама на протяжении всех трёх триместров.
Приобретённые варианты патологии развиваются из-за неправильной работы опорно-двигательного аппарата или его недоразвитости. Чаще болезнь диагностируется у детей со следующими особенностями:
- родились раньше срока (недоношенные) или у матерей, чья беременность протекала с осложнениями;
- получили родовые или иные травмы, например, вывих бедра;
- болели или болеют заболеваниями, вызывающими изменения в хрящевой, костной, соединительной или мышечной тканях, например, рахит (дефицит витамина Д) или ДЦП (детский церебральный паралич);
- долго носили гипс на нижней конечности;
- имеют слабые мышцы и связки, в частности, из-за отсутствия адекватной физической нагрузки;
- носят неудобную обувь, которая не подходит по размеру;
- перенесли серьёзные инфекционные болезни, особенно на первом году жизни;
- страдают от лишнего веса;
- имеют генетическую предрасположенность к развитию данной патологии.
- рано встали на ноги и начали ходить самостоятельно, за руку или с помощью специальных устройств (ходунки и т.д.).
Зачастую варусная и вальгусная приобретённая деформация детских стоп формируется по вине родителей.
Многие папы и мамы стремятся скорее придать малышу вертикальное положение и увидеть его первые шаги, “насильно» ставя его на ноги.
Это является грубой ошибкой, так как ребёнок должен сам решить, когда ему пришло время ходить. Также для крохи важно создать все условия, чтобы его от природы плоские подошвы начали правильно развиваться.
Деформация нижних конечностей у ребенка может быть одним из проявлений нарушения осанки, которое развивается вследствие других причин (травмы шеи или основания черепа во время родов). В таких случаях посещение остеопата будет составлять основу лечения.
В зависимости от причинного фактора различают следующие виды варусного и вальгусного искривления нижних конечностей:
- посттравматический (после различных травм);
- структурный (вследствие аномалий развития опорно-двигательного аппарата);
- статический (из-за нарушения осанки);
- спастический (результат сбоев в работе нервной системы);
- паралитический (осложнение энцефалита, полиомиелита и т.д.);
- компенсаторный (из-за особенностей строения ног);
- рахитический (последствие рахита);
- коррекционный (итог неверного лечения других заболеваний нижних конечностей).
Правильно определить причину патологии и её степень может только врач-ортопед.
Степени тяжести и виды заболевания
Вальгусные стопы образуются постепенно, проходя четыре стадии развития:
- Первая степень. Отклонение от вертикальной оси составляет не более 15 градусов. Своевременная коррекция приводит к полному излечению.
- Вторая степень. Нижняя часть ног вывернута на 15-20 градусов. Комплексное консервативное лечение даёт хороший результат, полностью устраняя дефект.
- Третья степень. Отклонение от оси равно 20-30 градусам. Терапия включает в себя ряд мероприятий и продолжается несколько месяцев и даже лет.
- Четвёртая степень. Угол деформации превышает 30 градусов. Консервативное лечение не всегда даёт положительный результат, поэтому примерно в 7% случаев проводится хирургическая коррекция.
Варусное искривление имеет три степени тяжести:
| 1 | до 15 | до 150 | 15-20 мм |
| 2 | до 20 | 150-160 | 10 мм |
| 3 | более 20 | 160-180 | менее 10 мм |
Клиническая картина
Вальгус чаще начинает себя проявлять на первом году жизни ребёнка и часто сочетается с вальгусной деформацией коленных суставов. Он характеризуется Х-образным искривлением ножек и снижением высоты сводов стопы.
Если свести колени вместе и затем их выпрямить, расстояние между лодыжками будет превышать 4-5 см. Находясь на абсолютно ровной поверхности, внутренняя часть нижней части ноги заваливается внутрь, а пальцы и пятка “смотрят» наружу.
Плоско-вальгусная стопа развивается при практически полном уплощении её естественных сводов.
Варус также начинает себя проявлять в раннем детстве. При данной патологии ножки малыша имеют О-образную форму, напоминая колесо. Ось и купол стопы искривляются, при этом основная нагрузка ложится на наружный край подошвы. Однако, варус стопы, как и вальгус, может быть изолированным и не сочетаться с деформацией всей нижней конечности.
Обе деформации бывают врождёнными и приобретёнными. В первом случае патологические изменения будут наблюдаться уже в период внутриутробного развития плода. Ребёнок появляется на свет с дефектом.
Приобретённые искривления стоп начинают формироваться после окончательной постановки малыша на ноги.
Как правило, при вальгусе стоп родители замечают, что малыш при ходьбе наступает не на всю подошву, а только на её внутреннюю часть.
Искривление одной нижней конечности может быть более выраженным, чем другой, и сочетаться с плоскостопием. Если не лечить плоско-вальгусные стопы, со временем патология скорее всего будет прогрессировать.
Физиологическое положение ног изменится, провоцируя развитие заболеваний позвоночника и крупных суставов.
Со временем появится нарушение осанки, которое может перейти в такое грозное заболевание как сколиоз или кифосколиоз.
Вальгус стоп может сочетаться и даже быть следствием варуса коленных суставов.
Поэтому так важно своевременно выявлять дефекты нижних конечностей и обращать внимание на любые признаки болезни. Родители могут заметить, что походка ребёнка неуверенная и неуклюжая, вызывающая дискомфорт и боль. Нередко появляются отёки коленных и голеностопных суставов. При осмотре обуви видно, что она снашивается неравномерно, с большим износом одной стороны подошвы.
Дети с варусом и вальгусом часто жалуются на усталость после ходьбы, болезненные ощущения в ногах и позвоночнике, судороги в икроножных мышцах и даже головные боли. Они не могут полноценно бегать, прыгать, выполнять физические упражнения и заниматься спортом. У многих малышей на этой почве возникают комплексы, нежелание ходить на физкультуру или в садик. Иногда итогом становится депрессия.
Диагностика
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Если у ребенка постоянно заваливается пятка в положении стоя и при ходьбе, либо имеются другие признаки деформации нижних конечностей, следует обратиться к врачу-ортопеду.
Врач проводит опрос и осмотр пациента и назначает стандартные методы исследований:
- рентгенография голеностопных суставов;
- подометрия (соотношение высоты стопы к её длине в процентах);
- компьютерная плантография (отпечаток подошвы).
По показаниям проводятся дополнительные обследования (определение уровня кальция и витамина Д в крови, УЗИ коленных суставов, рентгенография позвоночника и т.д.). При необходимости, пациент направляется на консультации к смежным специалистам (невролог, эндокринолог и т.д.).
Лечение варусной и вальгусной деформации
Вальгусная и варусная деформация стопы у детей обычно подразумевает длительное комплексное лечение. Чем раньше оно начнётся, тем лучше будет прогноз. Главной целью консервативной терапии является создание правильного свода стопы путём укрепления связочно-мышечного каркаса. К классическим методам лечения относятся:
- ЛФК и гимнастика с упражнениями для ног, в частности, с помощью различных предметов;
- лечебный массаж;
- гипсование;
- водные процедуры (ножные ванночки, плавание);
- использование ортопедической обуви и стелек;
- применение специальных ковриков, мячиков и аналогичных по действию предметов;
- физиотерапевтические процедуры (магнитотерапия, аппликации с озокеритом и другие);
- остеопатия.
Иногда для устранения дефекта используют ортопедические шины, бандажи и прочие фиксирующие приспособления.
В ряде случаев специалисты обращаются к альтернативным методикам, например, проводят кинезиотейпирование нижней конечности.
При выраженных клинических проявлениях назначают симптоматическую терапию (обезболивающие, гормональные и другие препараты). При неэффективности проводимых мероприятий прибегают к оперативному вмешательству.
Как правило, варус и вальгусная стопа у ребенка хорошо поддаются консервативному лечению.
Профилактика патологии
Чтобы у ребёнка ножка формировалась правильно, родителям следует предпринять следующие действия:
- подбирать для малыша правильную обувь строго по размеру;
- исключить любые причины, которые могут спровоцировать появление деформации;
- обеспечить ребёнку полноценное питание, нормальный режим дня, адекватную физическую активность с хождением босиком по любым неровным поверхностям;
- оборудовать в детской комнате шведскую стенку или её аналог.
Если родители заметили, что у малыша заваливается ножка в одну сторону, или есть иные признаки деформации, следует незамедлительно проконсультироваться с врачом-ортопедом.
Hallux Valgus
Изолированное искривление большого пальца на ноге называют Hallux Valgus. Чаще всего патология развивается в более зрелом возрасте, значительно ухудшая качество жизни человека.
Среди причин заболевания отмечаются неправильный выбор обуви, генетические особенности, а именно врожденная слабость соединительной и костной ткани, сопутствующие заболевания (остеопороз, плоскостопие, эндокринные нарушения).
Также к формированию Hallux Valgus может привести длительный приём некоторых медикаментов и чрезмерная физическая нагрузка, приходящаяся на нижние конечности.
Вальгусная деформация большого пальца стопы имеет три степени выраженности по градусу отклонения первого пальца:
- первая — до 20°,
- вторая — 25-35°,
- третья — более 35°.
В большинстве случаев вальгусная деформация большого пальца стопы “не отвечает» на консервативное лечение, поэтому без операции обходятся редко. Однако хирургическое вмешательство отличается травматичностью, имеет ряд осложнений и требует длительной реабилитации. После операции нередко возникают рецидивы.
Хирургическое лечение при Hallux Valgus нельзя проводить пациентам при наличии следующих состояний:
- заболевания свёртывающей системы крови;
- некомпенсированный сахарный диабет;
- хронические болезни опорно-двигательного аппарата;
- неконтролируемая артериальная гипертензия;
- выраженный варикоз и тромбофлебит нижних конечностей;
- хронические заболевания внутренних органов в стадии декомпенсации.
Также есть ряд относительных противопоказаний к операции, которые обязательно учитывает врач при выборе лечебной тактики.
Альтернативой хирургическому вмешательству при Hallux Valgus является остеопатия.
Данный метод позволяет нормализовать баланс тела, биомеханику стопы и нижней конечности в целом, кровообращение и иннервацию в области большого пальца нижней конечности, восстанавливая питание окружающих тканей.
В итоге связки и мышцы приходят в тонус, обретая силу и эластичность. В комплексе с другими мероприятиями (упражнения, массаж и т.д.) врачам-остеопатам в большинстве случаев удаётся провести лечение без операции и добиться стойкого положительного эффекта.
Вам понравилась статья? Добавьте сайт в Закладки браузера
Варусная деформация стоп у детей — причины, признаки, симптомы и лечение в Москве в клинике «СМ-Доктор»
Содержание:Общие сведения Классификация: виды и степени варусной деформации стоп у детей Причины развития варусной деформации стоп у детей Симптомы варусной деформации нижних конечностей у детей Диагностика Методы лечения варусной деформации стоп у детей Профилактика
Варусная деформация стоп – патология, при которой пятка установлена в виде буквы «О». В результате ребенок опирается при ходьбе на наружную боковую поверхность стопы, а носки начинают смотреть внутрь. При отсутствии коррекции патология приводит к нарушению формирования скелета, деформации голеней, коленей и бедер, заболеваниям суставов. Опытные детские ортопеды клиники «СМ-Доктор» в Москве проводят диагностику и лечение варусной деформации стоп у детей, а также стабилизируют положение нижних конечностей, в целом.
Опорно-двигательный аппарат у маленького ребенка значительно отливается от взрослого. Кости, суставы и связки еще не сформированы окончательно, ткани отличаются повышенной эластичностью и мягкостью. В результате чрезмерная и неправильная нагрузка, если она повторяется постоянно, может стать причиной развития деформаций.
Как правило, родители обнаруживают варусную деформацию стоп, когда ребенок начинает ходить, но к ортопеду обращаются значительно позже. Между тем, с каждым годом положение стоп становится все более стойким, а неравномерное распределение нагрузки на ноги приводит к прогрессирующим нарушениям осанки и деформациям нижних конечностей.
Причина развития ортопедической патологии позволяет выделить несколько видов варусной деформации детских стоп:
- статическая: обусловлена нарушениями осанки;
- структурная: связана с дефектом развития таранной кости;
- рахитическая: вызвана недостатком витамина Д и рахитом;
- паралитическая: возникает как осложнение неврологических заболеваний (энцефалит, полиомиелит);
- спастическая: формируется при мышечных спазмах (например, на фоне ДЦП);
- компенсаторная: возникает на фоне врожденных деформаций голеностопа, ахиллова сухожилия, костей голени;
- травматическая: развивается при травме стопы, голеностопного сустава, голени;
- гиперкоррекционная: связана с неправильной ортопедической коррекцией других нарушений.
Заболевание может носить врожденный и приобретенный характер. В первом случае особенности положения стоп при ходьбе обусловлены нарушением внутриутробного развития. Факторами риска в данном случае выступают многоплодная беременность, фетоплацентарная недостаточность, заболевания эндокринной системы и вредные привычки будущей мамы. Важную роль играет также наследственная предрасположенность.
Приобретенная деформация, как правило, начинает формироваться, когда ребенок делает свои первые шаги.
Нередко сами родители способствуют развитию патологии, насильно ставя малыша на ноги, когда сам он еще не готов к этому.
Риск развития проблемы возрастает при дефиците кальция и витамина Д, неправильном подборе обуви, травмах опорно-двигательного аппарата, а также хронических заболеваниях и частых инфекциях, ослабляющих организм.
Признаки варусной деформации стопы:
- опора на внешнюю сторону стопы при ходьбе в сочетании с разведением пяток и сведением носков;
- стирание подошвы обуви с внешней стороны;
- неуверенность походки, частые падения;
- нежелание ребенка долго ходить и бегать, а в более старшем возрасте жалобы на боль в ногах при длительной ходьбе;
- искривление ног, сложности с выпрямлением коленей.
Появление подобных проблем требуют обязательного обследования у ортопеда.
Диагностика патологии проводится детским ортопедом на основе комплексного обследования. Изначально врач знакомится с маленьким пациентом и его родителями, уточняет, в чем состоят их жалобы, и когда появились конкретные симптомы.
Уделяется внимание ходу беременности и родов, перенесенным заболеваниям и травмам. Затем специалист переходит к визуальному осмотру ребенка, оценке осанки, постановки стопы и выявлению других характерных признаков.
Для подтверждения диагноза используются:
- плантография: оценка распределения нагрузки на стопу при стоянии;
- рентген стоп;
- КТ или МРТ стоп, нижних конечностей.
При необходимости список обследований расширяется.
Выбор метода лечения зависит от возраста ребенка и степени деформации. При легкой форме заболевания достаточно ношения ортопедической обуви, лечебной физкультуры и массажа. Хороший эффект оказывает естественная стимуляция стоп во время ходьбы босиком по траве, песку, гальке и т.п. В домашних условиях их можно заменить специальными ковриками.
При значительной деформации коррекция производится с помощью гипсовых повязок. С их помощью стопа закрепляется в правильном положении, что способствует восстановлению ее нормальной анатомии. Между сеансами гипсования проводятся курсы массажа, физиотерапевтические процедуры, лечебную гимнастику.
Крайне тяжелые случаи, не подлежащие консервативному лечению, требуют хирургической коррекции. Это длительный и сложный процесс, требующий установки аппарата Илизарова.
Нередко родители детей задумываются, что делать и как быть, лишь когда варусная деформация стоп становится хорошо заметной. Между тем, чем раньше будет обнаружена проблем, тем проще с ней справиться, а соблюдение мер профилактики поможет избежать развития патологии. Ортопеды рекомендуют:
- не форсировать процесс вставания на ножки, если малыш сам не пытается это сделать;
- подбирать качественную обувь, хорошо фиксирующую стопы;
- регулярно давать ребенку бегать босиком, в том числе по неровной поверхности и/или специальным коврикам;
- обеспечить полноценное питание с достаточным количеством витаминов и микроэлементов;
- не допускать переедания и ожирения;
- обеспечить полноценную физическую активность в соответствии с возрастом;
- регулярно посещать ортопеда и выполнять его рекомендации.
Варусная деформация стоп – это не только эстетический дефект. Со временем патология только прогрессирует и приводит к множеству проблем с опорно-двигательным аппаратом. Опытные ортопеды клиники для детей и подростков «СМ-Доктор» в Москве помогут вовремя выявить и скорректировать проблему.
Варусная деформация нижних конечностей. Лечение
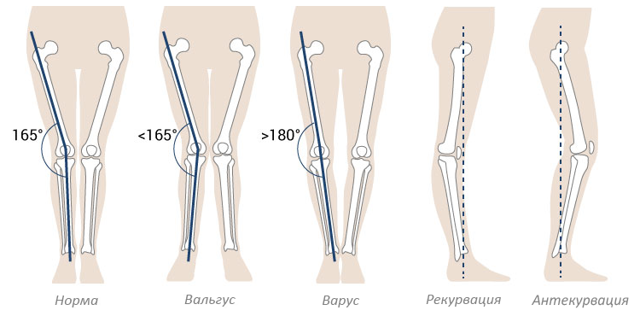
Варус (лат. varus) – это медицинский ортопедический термин, употребляемый в противоположность другой костно-суставной аномалии – valgus, и обозначает искривление конечностей вовнутрь, когда изгиб направлен к средней линии костного тела под острым углом.
Такая форма искривления, например, варусная деформация стопы или другого органа нижней конечности — врожденный или приобретенный вид ортопедической аномалии.
Рассмотрим предполагающие факторы развития клинической патологии различных костных и околосуставных участков нижней конечности,определим способы их лечения.
Врожденная косолапость
Косолапие, или косолапость – это врожденная аномалия опорно-двигательной системы с двусторонней деформацией нижних конечностей, при которой постановка ног происходит на внешнюю грань.
Характерные признаки родовой ортопедической аномалии:
- варусная деформация стопы у новорожденного, когда подошвенная часть изогнута вниз и вовнутрь;
- супинация стопы, когда ее подошва обращена вовнутрь, и опорной частью становится край предплюсны или плюсны;
- аддукция, когда свод увеличен и приведен вовнутрь в переднем отделе.
Степень указанных признаков изменяется как в большую, так и в меньшую сторону. Иногда супинация нижних конечностей у ребенка имеет такую выраженность, что внутренняя пяточная поверхность касается лодыжки, а ярко выраженная варусная деформация подтягивает пятку кверху, выворачивая ее внутрь.
По медицинской теории, врожденную двустороннюю косолапость определяют как легкой (варусная контрактура Остена-Сакена) формы, когда при малоподвижной коже выступает головка таранной кости, так и мягкой тканной связочной формой, когда кожный слой хорошо развит, а костные выступы отсутствуют.
Варусная деформация стопы у детей при врожденной двусторонней косолапости имеет смещение голени вовнутрь, что ограничивает подвижность опорного аппарата в голеностопном суставе.
Вся тяжесть ситуации усугубляется, когда ребенок начинает ходить. Возникает кожное огрубение наружной поверхности края стопы, постепенно развивается мышечная атрофия голеностопа в икроножной области, происходит Х-образная рекурвация коленного сустава.
Варусная деформация нижних конечностей у детей при двусторонней косолапости, по мнению медицинских экспертов, имеет различную причинно-следственную природу образования:
- контактное сращение амниона (зародышевой оболочки) с эмбрионом, с давлением амниотической тяжести на него;
- обхваченное давление пуповины на нижнюю конечность плода;
- мускулатурное маточное давление на наружную поверхность стопы зародыша из-за малого количества околоплодных вод;
- компрессия маточной опухоли;
- нарушение спинномозговой иннервации у плода.
При рождении ребенок получает стойкую приводящую разгибательную контрактуру (ограничение пассивных смещений в суставе) стопы, объясняющуюся врожденным недоразвитием, укорочение задних мышечно-связочных групп и сгибателей сухожилий.
Варусную деформацию нижних конечностей при врожденной двусторонней косолапости необходимо лечить как можно раньше, пока ткани грудного ребенка податливы, их можно удержать, растянуть, то есть привести в корригирующее состояние. Оперативная коррекция начинается, как только у ребенка зарубцовывается пупочная ранка.
После хирургического вмешательства нижние конечности начинают функционировать и нормально развиваться. Однако родителям малыша следует запастись огромным терпением, так как послеоперационное восстановление требует дальнейших действий и определенных усилий.
В течение некоторого времени малыш будет находиться в гипсовых лонгетах, а в дальнейшем в течение нескольких лет ребенок будет вынужден пользоваться корригирующими ночными супинаторами, ему будет необходимо проводить ежедневный массаж, специальную гимнастику.
Последствия врожденной косолапости до конца не устраняются. Прооперированный человек будет вынужден до конца своих дней носить ортопедическую обувь.
Лечебная реабилитация детей первого года жизни
Лечебная физическая культура (ЛФК) для детей с врожденной косолапостью показана с первых дней жизни на фоне общего ортопедического лечения. Именно в возрасте 7-10 дней удается эффективно воздействовать на связочно-мышечный аппарат маленького ребенка.
Комплексный подход ЛФК включает поэтапное воздействие корригирующих гипсовых повязок. Осуществляется так называемое лечение положением, которое подкрепляется специальным массажем. После снятия гипса массажист проводит гимнастику для стоп и голени, а затем заново фиксирует положение корригирующим лонгетом.
Комплекс массажных процедур должен обеспечивать полное расслабление мышц стопы и голени. С этой целью применяется поглаживание, вибрация, разминание, потряхивание мышц, растягивание сухожилий пяток.
После расслабляющего массажа происходит снижение мышечного тонуса, а массажист проводит следующий этап лечебной реабилитации – физическую гимнастику:
- Исходное положение ребенка – лежа на спине. Цель — устранить наружное приведение стопы. Рассматриваем работу массажиста с правой ногой. Голеностоп прижат левой рукой, при этом первый палец на наружной лодыжке, а второй – на внутренней, чтобы пятка малыша лежала на ладони массажиста. Охватив правой рукой стопу, первый палец — на наружном крае, согнутый второй палец массажиста — на тыльной стороне конечности, а третий палец — на внутренней поверхности, производим отведение стопы ребенка наружу. То же самое проделывается с левой.
- Исходное положение прежнее. Цель — устранение поворота стопы относительно продольной оси. Массажист охватывает правой рукой правую стопу ребенка, располагая первый палец на подошве, а прочие — на тыльной части. Второй рукой охватом пятки жестко фиксирует ее. Массаж выполняется надавливанием первого пальца снизу вверх наружной краевой части конечности малыша, а сверху вниз массаж работает на внутренний край.
- Исходное положение не меняется. Цель — устранение подошвенного сгибания. Правая рука массажиста прижимает левую голень ребенка к столу, упираясь первым и вторым пальцем в лодыжку. Левая рука массажиста движением ладони снизу вверх прижимает подошву стопы.
Такой комплекс лечебной физкультуры и массажа с повтором каждого движения 3-5 раз можно проводить самостоятельно.
Родителям достаточно пройти обучение у массажиста-инструктора ЛФК, чтобы заниматься с ребенком физкультурой в домашних условиях каждый день по пять занятий.
Другим эффективным лечебно-профилактическим воздействием станет плавание и водная гимнастика. Описанные массажные процедуры можно выполнять в ванне при температуре воды 36-37 ºС. Тёплая комфортная вода будет способствовать спастическому расслаблению мышц.
Плоская и плоско-вальгусная стопа
Существует не только врожденная варусная деформация стопы, но и вальгусная.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Плоскостопие – это ортопедическая разновидность деформационного поражения стопы с уплощением ее сводов. Сопровождается потерей амортизирующих функций, является распространенным видом деформации.
В ортопедии определяется несколько типов плоскостопия.
| Вид деформации | Причина и характеристика болезни |
| Врожденное плоскостопие | Клиническая патология связана с недоразвитием малоберцовой кости, амниотической перетяжки зародышевого мешка или порочного развития эмбриона |
| Рахитическое плоскостопие | Последствия рахита у детей младшего возраста. Следствие развития плоскостопия — размягчение костных тканей, ослабление мышечного и связочного аппарата. Стопа ребенка становится податливой под тяжестью собственного тела, своды ее опускаются, а передняя часть отводится наружу |
| Паралитическое плоскостопие | Результат детского спинномозгового паралича – полиомиелита. Степень выраженности зависит от количества пораженных — одной или двух — большеберцовых мышц |
| Травматическое плоскостопие | Деформация стопы из-за перелома предплюсны или неправильно сросшейся лодыжки |
| Статическое плоскостопие | Основная причина вальгусной деформации – это слабость мышечного тонуса |
Последний вид ортопедического заболевания — наиболее распространенный вид. Ранние симптомы статической формы деформации можно определить по быстрой утомляемости голеностопа, болям в области икроножных мышц при беге или ходьбе.
Такую вальгусную деформацию очень трудно лечить. Поэтому особое внимание — профилактике плоскостопия:
- подбирать удобную обувь;
- укреплять мышечную систему физкультурой, спортом;
- следить за осанкой;
- при первых признаках дискомфорта или боли в стопе обращаться к врачу-ортопеду.
Отличной профилактикой станут ходьба босиком по песку и траве, когда срабатывает так называемый рефлекс щажения, ежедневные солевые или хвойные ванны с погружением ног до колен в теплую (35-36 ºС) воду.
Лечебная физкультура для плоско-вальгусной стопы
Гимнастические занятия при деформации плоско-вальгусного типа позволят укрепить мышцы и костно-связочные группы голени и стопы, сформировать поддерживающий тонус продольного свода и скорректировать общее неправильное положение. Рассматриваемая ниже методика лечебных занятий предусматривает организацию следующих задач:
- лечение положением;
- массаж;
- физические упражнения.
Лечение положением при ярко выраженной деформации свода стопы предусматривает придание ему более высокого положения. Для этого рекомендуются специальные ортопедические набойки на обувь с внутренней стороны подошвы высотой 2-5 мм, с уплощением к наружной стороне.
Не следует носить такую обувь постоянно. Во избежание привыкания стопы к «комфорту» лечение положением проводится 2-3 часа.
Будет правильным, если сочетать корригирующую обувь с обычными ботинками или туфлями, однако не следует ходить в мягкой или валяной обуви.
Массаж предназначен для улучшения супинаторных функций передних, внутренних групп пальцев ног, мышц голени и стоп. Наружные части опорных органов также нужно массажировать. Массажист производит растирающие, поглаживающие, вибрационные действия.
Физические упражнения необходимо выполнять плавно, медленно, следуя указаниям инструктора:
- Исходное положение – лежа на спине. Инструктор производит правой рукой сгибание и разгибание правой стопы, фиксируя жесткое положение в левом голеностопном суставе.
- Не меняя исходного положения, пациент самостоятельно плотно сводит и разводит ступни ног, делая это так, чтобы они касались друг друга.
- Пациент лежит на спине. Массажист правой рукой производит вращательно-поступательное движение правой стопы вправо/влево, придерживая левую голень в нижней ее трети. Аналогичная гимнастическая операция проводится с другой ногой.
- Когда в положении стоя или при ходьбе у пациента наблюдается отклонение переднего отдела стопы наружу, необходимо выполнить гимнастическую гиперкоррекцию. Инструктор ЛФК левой рукой жестко фиксирует левый голеностоп, а правой рукой охватывает передний отдел левой стопы таким образом, чтобы желоб ладони был снаружи, а пальцы находились на тыльной стороне. Цель — перевести передний отдел стопы вовнутрь.
Кроме упражнений с инструктором, можно самостоятельно производить активные движения. Например, сидя на стуле поднимать с пола пальцами ног мелкие предметы – карандаши, ручки и т. д.
Вывих в коленном суставе
Врожденная патология вывиха в коленном суставе и, как следствие, варусная деформация голени у детей – это довольно редко встречающееся ортопедическое заболевание.
По статистике, патология в 3 раза чаще определяется при односторонней деформации, чем при двустороннем О-образном искривлении нижних конечностей.
У девочек ортопедическая врожденная выраженность также встречается в 3 раза чаще, чем у мальчиков. Варусная деформация голени наблюдается при смещении проксимального конца большеберцовой кости вперед.
Причинами клинического состояния считают врожденную дистрофию или нарушение клеточного метаболизма в четырехглавой бедренной мышце в результате внутриутробного поражения костно-суставной структуры плода.
По версии некоторых медицинских экспертов, такая внутриутробная ситуация возникает из-за неправильного положения плода в материнском чреве, когда тазобедренные суставы согнуты, а коленные сочленения, наоборот, разогнуты.
Лечение коленного вывиха
При коленном врожденном вывихе и варусной деформации голени у детей лечение нужно проводить с момента появления младенца на свет. Детский ортопед предпринимает мануальную попытку вправления суставов закрытым способом.
Вначале проводится осевое вытяжение голени с усиленным разгибанием, а затем ортопед в обратном направлении вправляет верхний отдел голени давлением пальцев на мыщелки бедра. Вправленный сустав фиксируют гипсовым лонгетом под углом 90º.
В таком положении ребенку предстоит провести не менее одного месяца, затем врач назначает лечебно-профилактический курс гимнастических упражнений и мышечного массажа. В случае безуспешного мануального вправления назначается вертикальное вытяжение с введением релаксантов в мышцу.
Тракцию голени и вправление коленного вывиха следует производить немедленно, так как позднее сочленение концевых суставов будет осложнено.
При безуспешных попытках вправления мануальным методом или вытяжением удлинение прямой мышцы бедра и сгибателей (сухожилий) голени добиваются оперативным путем.
В случае оперативного реагирования на ортопедическую проблему прогноз на выздоровление — положительный. В противном случае человека ожидает неправильное анатомическое сращение с дальнейшим развитием артроза, ограничением полного объема движений опорно-двигательного аппарата.
Берегите себя, детей и будьте всегда здоровы!
Лечение варусной деформации нижних конечностей – статьи о здоровье
Варусная деформация нижних конечностей является достаточно опасной патологией. Чаще всего она встречается у малышей дошкольного возраста и требует обязательного лечения. В противном случае повреждениям будет подвергаться не только измененная стопа, но и голень, и бедро.
Сегодня существуют эффективные методы лечения варусной деформации у детей и взрослых. Необходимо лишь своевременно обратиться к опытным специалистам. Они подберут необходимую технику для проведения терапии на различных стадиях развития дефекта.
Что такое варусные деформации?
Данная патология опорно-двигательного аппарата характеризуется искривлением сводов стопы и ее оси. Стопа разворачивается во внутреннюю сторону.
Это приводит к неравномерному распределению нагрузки при ходьбе и при статичном положении тела.
В отличие от врожденной косолапости, дефект может возникать как в первые годы жизни ребенка, так и у взрослых людей под действием различных агрессивных факторов.
Лечение варусной деформации нижних конечностей нужно проводить как можно раньше. В противном случае будут изменяться и голени, они приобретут О-образную форму. Страдают при такой патологии и коленные суставы. Они развиваются неравномерно по отношению друг к другу. Таким образом, дефект вносит изменения во всю хрящевую и костную структуру нижних конечностей.
Лечение варусной деформации стопы и голени у детей и взрослых особенно актуально по причине таких возможных последствий, как:
- выраженная отечность конечностей
- развитие мышечной дистрофии
- застой крови в ногах
- варикозное расширение вен
- частое растяжение связок
- защемление нервных окончаний
При патологии пятка человека постоянно располагается неправильно, что может провоцировать нарушение походки. В некоторых случаях на фоне нарушения развивается остеоартроз – заболевание, которое приводит к постепенному разрушению хрящей и костей.
На фоне врожденной или приобретенной в первые годы жизни деформации могут возникнуть задержки в умственном и психическом развитии. Это обусловлено тем, что биологически активные точки на стопе не получают нужной нагрузки. Дети могут столкнуться с трудностями общения со сверстниками, так как они лишены возможностей в подвижных играх. Все это приводит к серьезным последствиям!
Виды и степени деформации
Перед началом лечения варусной деформации стопы обязательно определяются ее вид и степень.
В зависимости от причины патологии выделяют следующие ее типы:
- Статическая. Этот тип обычно возникает при нарушениях осанки, когда нагрузка распределяется неправильно
- Структурная. Такой дефект является результатом неправильного положения таранной кости (формирующей нижнюю часть голеностопного сустава)
- Рахитическая. Такая деформация возникает по причине рахита
- Компенсаторная. Стопа искривляется по причине врожденных нарушений в голеностопном сочленении, деформации большеберцовой кости или укорочения ахиллового сухожилия
- Паралитическая. Патология является следствием таких тяжелых заболеваний, как полиомиелит или энцефалит
- Спастическая. Болезнь развивается как следствие мышечных спазмов и становится причиной не только искривления ступни, но и укорочения конечности
- Травматическая. Дефект является следствием перенесенных разрывов связок, вывихов и иных травм
- Гиперкоррекционная. Деформация возникает при неправильном лечении иных заболеваний стопы
Различают и несколько степеней патологии:
- Легкая. На этой стадии деформация практически незаметна, так как угол наклона пятки не превышает 15 градусов и не визуализируется. Такую патологию невозможно выявить даже очень внимательным мамам детей. Именно поэтому следует регулярно проходить обследование у врача-ортопеда. Он сразу же заподозрит нарушение и назначит рентгеновское обследование для уточнения диагноза
- Средняя. На этой стадии уже можно заметить нарушения, так как стопа деформируется все больше, развиваются патологические изменения медленно, поэтому заметить их (особенно у детей) все также сложно. Тем не менее, ребенок, как и взрослый, начинает испытывать неприятные симптомы, например, боли при длительном стоянии. Визуально заметными становятся отклонения при ходьбе. Если посмотреть на подошву обуви пациента, можно заметить повышенную стираемость с внешней стороны
- Тяжелая. При такой деформации уже заметны все изменения. Ноги становятся искривленными, зачастую колени просто невозможно свести, так как между ними образуется пространство. Пациенты жалуются на сильную боль
Причины и симптомы деформаций
К основным причинам патологии относят:
- Наследственный фактор
- Врожденные изменения
- Родовые травмы
- Эндокринные заболевания
- Избыточный вес ребенка
- Травмы нижних конечностей в раннем возрасте
- Ослабленный иммунитет
- Рахит вследствие недостатка витамина D
- Неправильный подбор обуви
Важно! До 2 лет диагноз «Варусная деформация стопы» не ставится и лечение не проводится. Это обусловлено тем, что у малышей небольшие отклонения считаются нормой.
При формировании суставов и костей они естественным образом устраняются. Терапия назначается после постановки диагноза уже в 2 года и после.
Чтобы не пропустить момент, когда норма превратилась в патологию, нужно тщательно следить за ребенком.
О нарушениях у детей обычно свидетельствуют:
- неуверенность походки и неловкие прыжки
- постоянные падения
- трудности при беге и активных играх
- невозможность полностью выпрямить колени
Взрослые могут сталкиваться с проблемами, связанными с:
- неодинаковым положением коленных суставов на разных ногах
- смещением бедра в сторону
- визуально заметными отклонениями наружу средней части голени
- неровной походкой
- косолапостью
- быстрым истиранием обуви с внешнего края
Диагностика
Выявление патологии всегда начинается с простого осмотра. Опытный ортопед способен выявить изменения уже на ранних стадиях.
Для постановки точного диагноза назначаются:
- Рентгенологическое обследование. Такая диагностика позволяет получить снимки стоп в 3 проекциях и сделать выводы о наличии патологии, ее виде и стадии. Также врач сможет определить степень вовлеченности в дефект окружающих мягких тканей
- КТ и МРТ. Эти исследования являются еще более информативными. Благодаря полученным снимкам врач может делать выводы о степени отклонения всех суставов и костей от нормы. Также специалистам доступны сведения о состоянии связок, суставов и мышц. В рамках обследования можно подтвердить или исключить целый ряд заболеваний стоп
Как проводится лечение варусной деформации нижних конечностей?
Методика подбирается индивидуально. При подборе оптимальных способов и схем терапии учитываются:
- степень заболевания
- возраст пациента
- общее состояние
- сопутствующие заболевания
В некоторых случаях ограничиваются профилактическими мерами.
Они подразумевают проведение:
- массажа стоп
- ношения ортопедической обуви
- физиотерапии
- занятий ЛФК
В запущенных случаях зачастую не обойтись без оперативного вмешательства.
Устраняется деформация при помощи остеотомии. При таком вмешательстве выполняются разрезы в костях и устанавливается аппарат Илизарова, который подбирается индивидуально под пациента. Процесс лечения варусных голеней у детей и взрослых является достаточно длительным.
Преимущества обращения в МЕДСИ
- Наличие современного оборудования для диагностики. Благодаря ему комплексное обследование проводится в кратчайшие сроки и позволяет получить точные данные о состоянии сустава
- Опытные врачи. Наши ортопеды обладают всеми необходимыми знаниями и навыками, постоянно их совершенствуя, внедряют новые методики коррекции различных патологий
- Индивидуальный подбор методики лечения варусной деформации стопы и коленного сустава
- Отсутствие очередей. Благодаря этому вам не придется долго ждать и терять время
- Современные операционные и стационар. Они оснащены всем необходимым. В операционных имеется оборудование экспертного класса. Врачами используются специализированные инструменты. В палатах есть необходимая мебель и техника для обеспечения комфорта больных. Пациенты окружаются круглосуточным вниманием персонала
- Возможность для комплексной реабилитации. Восстановление обеспечивается по современным методикам и программам
Если вы планируете лечение варусного искривления стопы и голени у ребенка или взрослого, хотите уточнить стоимость и другие особенности терапии, позвоните по номеру +7 (495) 7-800-500.

 Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб.
Записаться на прием Бикетова Александра Викторовна Врач-остеопат Специализируется на диагностике и лечении болевых синдромов в шейном, грудном, поясничном отделах позвоночника, в грудной клетке, плечевом поясе и в области таза, в суставах рук, ног, болей в стопе и в области пятки, онемения или отечности конечностей, болевых синдромов после операций и травм различной давности, дисфункции внутренних органов с болевым синдромом и без него. Консультация от 2000 руб. 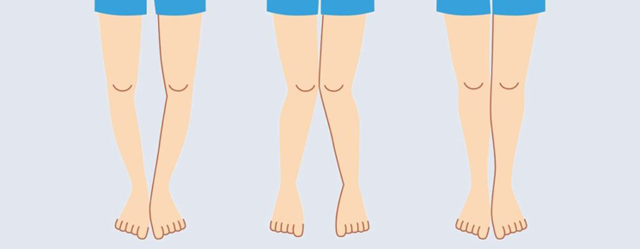 Содержание:Общие сведения Классификация: виды и степени варусной деформации стоп у детей Причины развития варусной деформации стоп у детей Симптомы варусной деформации нижних конечностей у детей Диагностика Методы лечения варусной деформации стоп у детей Профилактика
Содержание:Общие сведения Классификация: виды и степени варусной деформации стоп у детей Причины развития варусной деформации стоп у детей Симптомы варусной деформации нижних конечностей у детей Диагностика Методы лечения варусной деформации стоп у детей Профилактика