Дата публикации 2 августа 2018 г.Обновлено 20 июля 2019 г.
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
Этиология
- Тип — простейшие (Protozoa)
- Класс — споровики (Sporozoa)
- Отряд — гемоспоридий (Haemosporidia)
- Семейство — Plasmodidae
- Род — Plasmodium
- Виды:
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
- P. malariae — 72 часа;
- P. falciparum, P. vivax, P. ovale — 48 часов;
- P. knowlesi — 24 часа.[1][2][3]
Эпидемиология
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
Механизм передачи:
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства.[1][2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Начинается остро.
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
Основной синдром заболевания — специфическая общая инфекционная интоксикация, которая протекает в виде малярийного приступа. Начинается чаще в первой половине дня со сменой фаз озноба, жара и пота. Иногда предшествует продрома (недомогание).
Приступ начинается с озноба, больной не может согреться, кожные покровы становятся бледными, холодными на ощупь и шероховатыми (продолжительность — 20-60 минут). За это время человек теряет до 6000 ккал. Затем начинается жар (температура тела в течение 2-4 часов повышается до 40°С). Затем наступает период повышенного потоотделения (снижается температура тела, улучшается общее самочувствия).
В межприступный период самочувствие человека можно охарактеризовать как состояние «после банкета». Далее всё снова повторяется.
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания.
Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова.
Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.
Периферические лимфоузлы не увеличиваются. Со стороны сердечно-сосудистой системы характерна тахикардия, понижение артериального давления, при четырёхдневной малярии встречается шум «волчка», приглушение тонов.
В лёгких выслушиваются сухие хрипы, тахипноэ (учащённое поверхностное дыхание), повышение ЧДД, сухой кашель. При тяжёлой степени появляются патологические типы дыхания.
Со стороны желудочно-кишечного тракта наблюдается снижение аппетита, тошнота, рвота, вздутие живота и синдром энтерита (воспаление тонкого кишечника), гепатолиенальный синдром (увеличение печени и селезёнки). Нередко темнеет моча.
Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия.[1][3][4]
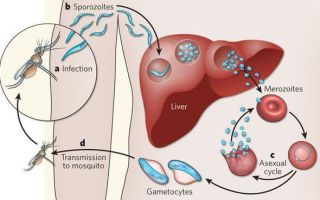
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты.
Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев.
Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты.
В этот период наблюдается клиническое благополучие.
В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз.
При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода.
Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз.[1][4]
По степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая.
- По форме:
- По осложнениям:
- осложнённая;
- неосложнённая.[1][3]
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие.[1][2]
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки).[1][3]
- Место — инфекционное отделение больницы.
- Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
- Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни.[1][3]
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции.
Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии.
Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки).[1][4]
Источник: https://ProBolezny.ru/malyariya/
Малярия: клиника, диагностика, лечение и профилактика
Что это за болезнь? Малярия – это группа заболеваний, вызываемых простейшим паразитом (малярийным плазмодием) и передающихся через кровь (трансмиссивный путь) при укусах самки малярийного комара.
Сопровождается лихорадкой, ознобом, увеличением размеров селезёнки и печени, анемией. Характерной чертой этой протозойной инвазии является цикличность клинического течения, т.е. периоды улучшения самочувствия сменяются периодами резкого ухудшения с высоким подъемом температуры.
Заболевание наиболее распространенно в странах с жарким климатом. Это Южная Америка, Азия и Африка. По данным Всемирной организации здравоохранения, малярия представляет серьезную медицинскую проблему для 82 стран, в которых смертность от этой инфекции очень высока.
Актуальность малярии для российского человека обусловлена возможностью заражения во время туристических поездок. Зачастую первые симптомы появляются уже по приезду на родину, когда у человека повышается температура.
В обязательном порядке, при появлении данного симптома, следует сообщить врачу о своем путешествии, т.к. это облегчит установление правильного диагноза и сэкономит время.
Возбудителем малярии является малярийный плазмодий. Он относится к классу простейших. Причинными агентами могут являться 4 вида плазмодиев (хотя их в природе насчитывается более 60 видов):
- Р. Malariae – приводит к малярии с 4-дневным циклом;
- Р.vivax – вызывает малярию с 3-дневным циклом;
- Р. Falciparum – обуславливает тропическую малярию;
- Р. Ovale – вызывает овале-форму трехдневной малярии.
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии.
Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
В типичных случаях деление плазмодиев, попавших в организм при укусе комара, происходит в печени. Их количество многократно увеличивается. В это время клинические проявления отсутствуют (инкубационный период).
Длительность этой стадии различна в зависимости от вида возбудителя. Минимальная она у Р. Falciparum (от 6 до 8 суток) и максимальна у Р.malariae (14-16 суток).
Симптомы малярии
Характерные симптомы малярии описываются известной триадой:
- пароксизмальное (по типу кризов) повышение температуры, повторяющееся через определенные промежутки времени (3 или 4 суток);
- увеличение печени и селезенки (гепатомегалия и спленомегалия соответственно);
- анемия.
Первые симптомы малярии неспецифичны. Они соответствуют продромальному периоду и проявляются признаками, характерными для любого инфекционного процесса:
- общее недомогание;
- выраженная слабость;
- боли в пояснице;
- суставные и мышечные боли;
- незначительное повышение температуры;
- сниженный аппетит;
- головокружение;
- головная боль.
Специфическое повышение температуры развивается вследствие выхода плазмодиев в кровь. Этот процесс неоднократно повторяется, находя отражение в температурной кривой. Время цикличности различно – в одних случаях оно составляет 3 суток, а в других – 4.
На основании этого и выделяются соответствующие разновидности малярии (трехдневная и четырехдневная). Это период явных клинических проявлений, когда больной обращается к врачу.
Лихорадка при малярии имеет характерный вид, обусловленный последовательной сменой трех фаз. В начале стадия озноба (человек не может согреться, несмотря на теплые укутывания), на смену которой приходит жар (вторая стадия). Температура повышается до высоких значений (40-41°С).
Заканчивается приступ повышенной потливостью. Обычно он длится от 6 до 10 часов. После приступа человек сразу же засыпает из-за выраженного ослабления, развившегося в результате интоксикации и мышечных сокращений.
Увеличение печени и селезенки определяется не с самого начала заболевания. Данные симптомы можно выявить уже после 2-3 лихорадочных приступов. Их появление обусловлено активным размножением малярийных плазмодиев в печени и селезенке.
При инфицировании в крови сразу же появляется анемия, связанная с разрушением эритроцитов (в них поселяются малярийные плазмодии).
Одновременно снижается уровень лейкоцитов, преимущественно нейтрофилов. Другими гематологическими признаками является ускорения СОЭ, полное отсутствие эозинофилов и относительное повышение лимфоцитов.
поражение малярией эритроцитов, клиника болезни
Эти признаки свидетельствуют об активации иммунной системы. Она борется с инфекцией, но не справляется. Заболевание прогрессирует, а риск развития осложнений повышается.
С определенной долей вероятности их можно предвидеть на основании неблагоприятных прогностических признаков. Таковыми считаются:
- лихорадка, наблюдающаяся каждый день, а не циклично (через 3-4 дня);
- отсутствие межлихорадочного периода между приступами (постоянно определяется повышенная температура, которая между приступами соответствует субфебрильным значениям);
- выраженная головная боль;
- распространенные судороги, наблюдающиеся через 24-48 часов после очередного приступа;
- критическое уменьшение артериального давления (70/50 мм рт.ст. и менее), приближающееся к шоковому состоянию;
- высокий уровень простейших в крови по данным микроскопического исследования;
- наличие плазмодиев в крови, которые находятся на разной стадии развития;
- прогрессивное увеличение количества лейкоцитов;
- снижение глюкозы ниже значения 2,1 ммоль/л.
Основными осложнениями малярии являются:
- малярийная кома, которой чаще подвержены беременные женщины, дети и молодые люди;
- острая недостаточность почек при снижении диуреза менее 400 мл в сутки;
- гемоглобинурийная лихорадка, развивающаяся при массивном внутрисосудистом разрушении эритроцитов и образование большого количества токсичных веществ;
- малярийный алгид, который напоминает поражение головного мозга при данном заболевании, но отличается от него сохранностью сознания;
- отек легких с острым началом и течением (часто заканчивается смертельным исходом);
- разрыв селезенки, связанный с перекрутом ее ножки или застойными явлениями;
- анемия тяжелой степени, обусловленная гемолизом;
- внутрисосудистое свертывание крови в рамках ДВС-синдрома, сменяющееся патологическими кровотечениями.
При тропической малярии осложнения могут быть специфическими:
- поражение роговицы;
- помутнение стекловидного тела;
- хориоидит (воспалительное поражение капилляров глаза);
- зрительный неврит;
- паралич глазных мышц.
Иногда употребляется термин «малярия на губах». Но ничего общего с рассматриваемым заболеванием он не имеет. Им обозначают герпетические высыпания, имеющие ярко-алый цвет. Поэтому лечение проводится не противопаразитарными препаратами, а противовирусными.
Диагностика малярии
- Лабораторная диагностика малярии проводится по показаниям. К ним относятся:
- 1) Любое повышение температуры тела у человека, находящегося в эндемичном географическом районе (страны с повышенной заболеваемостью).
- 2) Повышение температуры у человека, которому в течение последних 3 месяцев переливалась кровь.
- 3) Повторные эпизоды повышения температуры у человека, получающего терапию в соответствии с окончательным диагнозом (установленный диагноз – любое заболевание, кроме малярии).
- 4) Сохранение лихорадки в течение 3 дней в эпидемичный период и более 5 дней в остальное время.
- 5) Наличие определенных симптомов (одного или нескольких) у людей, которые в течение последних 3 лет посещали эндемичные страны:
- лихорадка;
- недомогание;
- озноб;
- увеличение печени;
- головная боль;
- увеличение селезенки;
- снижение гемоглобина;
- желтушность кожи и слизистых;
- наличие герпетических высыпаний.
Для верификации диагноза могут применяться различные методы лабораторного обследования:
- Микроскопическое изучение мазков крови (позволяет непосредственно обнаружить малярийный плазмодий).
- Экспресс-тест.
- ПЦР-исследование (изучение генетического материала путем многократного получения копий ДНК малярийного плазмодия при его присутствии в крови).
- Биохимический анализ производится для установления степени тяжести заболевания (определяет выраженность поражения печени, которое наблюдается всегда при малярии).
Всем пациентам с подтвержденным диагнозом малярии показано проведение и ряда инструментальных исследований. Их результаты помогают врачу выявить возможные осложнения и вовремя начать их лечение.
Рекомендованы следующие исследования:
- ультразвуковое сканирование брюшной полости (особое внимание уделяют размерам печени, почек и селезенки);
- электрокардиограмма;
- рентгенография легких;
- эхокардиоскопия;
- нейросонография;
- электроэнцефалография.
Методы лечения малярии
Лечение пациентов с малярией проводится только в стационаре. Основными целями терапии являются:
- предупреждение и ликвидация острых приступов заболевания;
- предупреждение осложнений и их своевременная коррекция;
- профилактика рецидива и носительства малярийных плазмодиев.
Всем больным сразу же после установления диагноза рекомендован постельный режим и назначение противомалярийных средств. К ним относятся:
- Примахин;
- Хлорохин;
- Мефлохин;
- Пириметамин и другие.
Одновременно показано применение жаропонижающих и симптоматических препаратов. Они достаточно многообразны ввиду полиорганности поражения. Поэтому к лечению часто привлекаются врачи разных специальностей, а не только инфекционисты.
В терапевтическом процессе важно проводить динамическое исследование крови для выявления степени паразитемии. Этот показатель помогает оценить успешность лечения. Оно считается удовлетворительным, если:
- через 24 часа паразитемия уменьшилась на 25%;
- через 48-72 часа – ее уровень не более 25%.
В тех случаях, когда этого не происходит, требуется смена противомалярийного препарата. Она также показана и тогда, когда на 4-й день в крови обнаруживаются плазмодии.
Это может указывать на возможную фармакологическую резистентность. Она повышает риск отдаленных рецидивов.
Если все идет гладко, то чтобы окончательно подтвердить излеченность, определяются специальные критерии. К ним относятся:
- нормализация температуры;
- уменьшение селезенки и печени до нормальных размеров;
- нормальная картина крови – отсутствие в ней бесполых стадий малярийных плазмодиев;
- нормальные показатели биохимического анализа крови, свидетельствующие о восстановлении функции печени.
Профилактика малярии
Карта распространения малярии в мире
Профилактике малярии туристы должны уделить пристальное внимание. Еще до путешествия в турфирме следует узнать, представляет ли страна опасность по данному заболеванию.
Если да, то следует заблаговременно посетить инфекциониста. Он порекомендует прием противомалярийных препаратов, которые защитят человека от заражения.
Специфической вакцины от малярии не существует.
Другими важными рекомендациями, помогающими предупредить заражение, являются:
- избегать нахождения на улице после 17.00, т.к. на это время приходится пик активности комаров;
- при необходимости выхода на улицу – закрывать тело одеждой. Особенно уделить внимание лодыжкам, куда чаще всего кусают комары, а также запястьям и кистям, где очень тонкая кожа;
- применение репеллентов.
Если ребенок маленький, то родителям стоит воздержаться от поездок в опасные страны. В детском возрасте прием противомалярийных препаратов не желателен, из-за частого развития побочных эффектов и гепатотоксичности. Поэтому родителям стоит взвешивать возможные риски.
Всемирный день малярии
Всемирная организация здравоохранения учредила международный день борьбы с малярией в 2007 году (на 60-й сессии). Он приходится на 25 апреля.
Предпосылкой учреждения даты стали неутешительные статистические данные. Так, новое инфицирование ежегодно происходит в 350 – 500 миллионов случаев. Из них смертельный исход наблюдается у 1-3 миллионов человек.
Основная задача всемирного дня малярии – это пропаганда профилактических мероприятий в отношении заболевания.
Источник: https://medknsltant.com/malyariya-simptomy-diagnostika-lechenie-i-profilaktika/
Малярия. Способы заражения, симптомы и профилактика болезни
Сегодня среди всех известных науке инфекционных заболеваний малярия входит в число наиболее опасных. Ежегодно официально регистрируется до 500 миллионов заразившихся, до 3-х миллионов из которых погибают.
При этом по прогнозам ученых в ближайшие 20 лет ожидается увеличение смертности вдвое в виду появления новых, устойчивых к лекарствам плазмодиев («паразитов»). Девяносто процентов случаев заражений приходится на районы Африки, находящиеся к югу от Сахары.
Наибольшую опасность заболевание представляет для детей, стариков, беременных женщин и людей со сниженным иммунитетом. Малярия несвоевременно оборвала жизнь Александра Македонского, Чингисхана, Данте, Микеланджело и других известных личностей нашей цивилизации.
Возбудители и способы заражения
Болотную лихорадку вызывают 5 видов простейших вида плазмодии (Plasmodium). В зависимости от того, какой из них попадает в кровь, у человека развивается та или иная форма заболевания (тропическая, овале, четырехдневная и трехдневная), которые разнятся по симптоматике, течению и инкубационному периоду.
Комар анофелес — переносчик малярии
Малярия передается через кровь и лимфу. Источником заражения может стать укус самки комара рода анофелес или больной человек (особенно в случае рецидива малярии). Известны случаи передачи плазмодиев от матери к ребенку при родах и инфицирование во время манипуляций с нестерильными медицинскими инструментами.
Инкубационный период
Обычно от момента заражения до первых проявлений болезни проходит от 7 до 21 дней. Однако этот период может растянуться, если человек проводит медикаментозную профилактику.
Кроме того, малярия овале и трехдневная лихорадка могут проявляться лишь через 8-10 месяцев после заражения.
Их возбудители живут в клетках печени, и могут оставаться там даже после излечения, вызывая рецидивы болезни.
Симптомы малярии и ее диагностика
Тайские врачи хорошо знакомы с симптомами лихорадки, и при малейшем подозрении сделают необходимые анализы и будут лечить по самым современным протоколам, что обеспечивает очень высокий процент выздоровления. Именно поэтому целесообразно заранее позаботиться о хорошей медицинской страховке.
Ребенок, больной малярией, под противомоскитной сеткой
Малярия опасна в запущенном состоянии, поэтому всем проживающим в королевстве полезно ознакомиться с признаками этого заболевания, чтобы при необходимости вовремя обратиться за помощью к врачу. Если вы находитесь в ЮВА больше 7 дней и внезапно ощущаете комплекс следующих симптомов, незамедлительно обратитесь к врачу:
- озноб и высокая температура;
- боль в суставах;
- реже рвота и конвульсии;
- иногда появляется ощущение покалывания кожи (особенно при тропической малярии);
- мучительные головные боли.
Примечательно, что приступы развиваются волнообразно каждые один, два или три дня.
Диагностируют малярию на основе общих признаков и по анализу крови. Наиболее надежным считается метод ПЦР. Также сегодня существуют ускоренные диагностические тесты типа RDT, Rapid Diagnostic Tests, которые позволяют получить ответ в течение 10-15 минут.
Самым эффективным веществом в борьбе с малярией, сегодня, как и много веков назад считается хинин, с той лишь разницей, что современные фармацевты комбинируют его с различными препаратами в зависимости от вида и восприимчивости инфекции.
В том случае, если проявление малярии происходит уже на территории России, по возвращении из поездки, следует обязательно известить врачей о своем путешествии в Юго-Восточную Азию.
К сожалению, наши доктора не настолько искусны в диагностике тропических заболеваний как тайские. Методы лечения, зачастую, даже не соответствуют рекомендациям ВОЗ.
А многие лекарства, давно используемые во всем мире, попросту у нас не зарегистрированы.
Профилактика малярии
Человечество бьется над получением прививки от малярии со времен возникновения иммунологии. В 2010 году японские ученые заявили, что им удалось получить специальный белок, который, попадая в кровь, будет бороться с вредоносными плазмодиями.
При этом они пошли по очень неординарному пути. С помощью генной инженерии они изменили состав отделяемого (выделений) слюнных желез комаров.
И теперь укус зловредных кровососов, вместо того чтобы заражать, будет работать как прививка от малярии!
Генномодифицированные комары пока еще живут в лабораториях и кусают только мышей. Перед учеными сейчас стоит задача научить их размножаться, и передавать потомству лекарственные свойства.
Кроме этого есть еще большой круг вопросов, которые предстоит решить, прежде чем выпускать летающие прививки на волю.
Однако, возможно, не за горами те времена, когда люди, наконец, избавятся от еще одной болезни.
На сегодняшний день современная наука может предложить лишь следующие профилактические меры:
1. Медикаментозная профилактика
Для этого могут применяться некоторые препараты, используемые для лечения малярии и сугубо профилактические. Но, к сожалению, ни один из них не дает сто процентной защиты от инфицирования. Кроме того, они имеют и целый ряд неприятных побочных эффектов.
Выбор медикамента
Выбор лекарства зависит от резистентности возбудителей, обитающих в той области, куда направляется человек и от сопутствующих заболеваний, которые могут стать противопоказанием к применению. Очень важно иметь в виду, что препарат, на фоне приема которого, все-таки развивается малярия, не может быть использован для последующего лечения.
- Начинать профилактику следует за пару недель до поездки в зону обитания плазмодиев, все время путешествия, и завершать лишь спустя месяц после возвращения.
- Современные препараты для профилактики малярии:
- Лечебные препараты, которые используют для профилактики:
2. Истребление комаров – переносчиков
В Таиланде ведут очень активную борьбу с летающим гнусом. В крупных городах и туристических центрах комары уничтожаются весьма успешно. Это делают как государственные службы с помощью специальных препаратов и осушения водоемов со стоячей водой, так и местное население, окуривая улицы специфической травой.
3. Использование репеллентов, ароматических спиралей, электро фумигаторов и прочих средств защиты
Зажженная спираль — хорошее средство от комаров
Практически в любом магазине королевства на полках можно встретить всевозможные средства для отпугивания кровососущих насекомых. Средствами, которые наносятся на кожу, следует пользоваться, когда других способов спастись от летающих злодеев, нет. Свое жилище нужно обязательно снабдить противомоскитными сетками, ловушками для насекомых и пользоваться фумигаторами. При желании провести спокойный вечер на свежем воздухе, целесообразно брать с собой дымовые спирали.
Источник: https://easythai.ru/malyariya/
Малярия
Малярия – это группа трансмиссивных заболеваний, которые передаются укусом малярийного комара. Заболевание распространено на территории Африки, стран Кавказа. Наиболее подвержены недугу дети в возрасте до 5 лет. Каждый год регистрируется более 1 миллиона летальных исходов. Но, при своевременно начатом лечении, болезнь протекает без серьёзных осложнений.
Онлайн консультация по заболеванию «Малярия».
Задайте бесплатно вопрос специалистам: Инфекционист.
Этиология
Существует три пути заражения тропической малярией:
- трансмиссивный тип (через укус малярийного комара);
- парентеральный (через не обработанные медицинские принадлежности);
- трансплацентарный (смешанный тип).
Первый путь заражения наиболее распространён.
Общая симптоматика
Первым и наиболее верным признаком заражения недугом является лихорадка. Она начинается как только возбудитель малярии проник в эритроциты и достиг критического уровня. В целом симптомы малярии таковы:
- периодическая лихорадка;
- анемия (малокровие);
- существенное увеличение селезёнки;
- возможно уплотнение печени.
Общий перечень может дополняться другими признаками, в зависимости от периода развития и формы недуга.
Формы малярии
В современной медицине болезнь классифицируется по четырём формам:
- трёхдневная форма;
- четырёхдневная;
- тропическая инфекционная форма;
- овале-малярия.
Каждая из этих форм имеет свои характерные, ярко выраженные признаки и требует индивидуального курса лечения.
Трёхдневная форма
Трёхдневная малярия от других форм заболевания отличается весьма благоприятным прогнозом. Инкубационный период может продолжаться от 2 до 8 месяцев с момента укуса комара.
Симптомы малярии этой подформы соответствуют вышеописанному перечню. При отсутствии корректного лечения или при слишком ослабленном иммунитете могут возникнуть осложнения в виде нефрита или малярийного гепатита. В наиболее сложных клинических случаях может развиться периферийный нефрит. Но в целом трёхдневная малярия протекает без существенных осложнений.
Четырёхдневная малярия
Так же, как и трёхдневная малярия, при корректном и своевременном лечении она протекает без существенных осложнений. Общие симптомы болезни могут быть дополнены такими признаками:
- ежедневная лихорадка;
- увеличения внутренних органов практически не наблюдается.
Стоит отметить, что приступы лихорадки легко купируются, если своевременно использовать противомалярийные препараты. Однако рецидив болезни может наступить даже через 10–15 лет.
В редких случаях может развиться осложнение в виде почечной недостаточности.
Овале-малярия
По своей симптоматике и течению эта форма схожа с трёхдневной формой течения заболевания. Инкубационный период может длиться в среднем до 11 дней.
Тропическая малярия
Тропическая малярия наиболее распространённая форма заболевания. Предвестниками развития недуга может быть следующее:
- резко повышенная температура;
- озноб;
- слабость, недомогание;
- боль в мышцах.
В отличие от трёхдневной малярии, эта форма патологии отличается тяжёлым течением. Без соответствующего лечения может наступить даже летальный исход. Вирус передаётся от больного человека к здоровому, или посредством укуса комара.
Периоды развития заболевания
Так как болезнь причислена к полициклическим инфекционным заболеваниям, её течение принято разделять на четыре периода:
- латентный (инкубационный период);
- первичный острый период;
- вторичный период;
- рецидив инфекции.
Клиническая картина периодов
Начальный период, то есть инкубационный, практически никак себя не проявляет. По мере перехода в острую стадию, у больного могут проявляться такие признаки заболевания:
- резкая смена периода озноба лихорадкой;
- повышенное потоотделение;
- частичный цианоз конечностей;
- повышенное артериальное давление;
- учащённый пульс, тяжёлое дыхание.
У больного может проявиться повышенное потоотделение
По окончании приступа температура больного может вырасти до 40 градусов, кожа становится сухой и красной. В некоторых случаях может наблюдаться нарушение психического состояния — человек находится то в возбуждённом состоянии, то впадёт в беспамятство. Могут появляться судороги.
При переходе во вторичный период развития патологии больной успокаивается, его состояние несколько улучшается, и он может спокойно уснуть. Такое состояние наблюдается до следующего приступа лихорадки. Стоит отметить, что каждый приступ и развитие нового периода течения болезни сопровождается обильным потоотделением.
На фоне таких приступов наблюдается увеличенное состояние печени или селезёнки. В целом на инкубационный период припадает до 10–12 таких типичных приступов. После этого симптоматика становится менее выраженной и начинается вторичный период заболевания.
При отсутствии лечения практически всегда наступает рецидив и не исключается летальный исход.
Диагностика
Диагностика этого недуга не составляет особенного труда, ввиду своих специфических симптомов. Для уточнения диагноза и назначения корректного курса лечения осуществляется лабораторный анализ крови (позволяет выявить возбудителя).
При подозрении на малярию кровь исследуется двумя методами:
- иммунологическим;
- паразитологическим.
Лечение
При своевременно начатом лечении, малярия протекает без существенных осложнений. Какие-либо народные методики или сомнительные таблетки, купленные самостоятельно в аптеке, в этом случае, недопустимы. Промедление может обернуться не только рецидивом заболевания и осложнением в виде других заболеваний, но и летальным исходом.
Наиболее эффективным является медикаментозное лечение. При этом больного обязательно госпитализируют, так как лечение должно проводиться только стационарно и под постоянным контролем медицинских специалистов.
При начальном периоде, как правило, обходятся одними таблетками. Чаще всего применяют Хингамин. Дозировку и частоту приёма врач рассчитывает индивидуально исходя из общего состояния здоровья, веса и возраста больного.
Препарат Хингамин
Если таблетки не принесли желаемого результата, и состояние заражённого пациента не улучшилось, назначают препараты, которые вводят внутривенно.
Для лечения недуга могут использоваться и другие таблетки – на основе артемизинина. Но, препараты на основе этого вещества, стоят очень дорого, поэтому в клинической практике для лечения малярийной инфекции они не нашли широкого применения. Однако, такие таблетки наиболее эффективны для лечения даже на поздних стадиях развития патологического процесса.
Возможные осложнения
К сожалению, малярия в любой форме может сказаться на состоянии любого органа или системы в организме человека. Наиболее часто болезнь сказывается на печени, селезёнке и сердечно-сосудистой системе. Также на фоне малярии могут возникнуть заболевания нервной системы, мочеполовой и сосудистой.
Как показывает медицинская практика, наиболее сложно и с летальным исходом болезнь протекает в южных странах, где нет доступа к хорошим препаратам. Дешёвые таблетки могут только временно купировать приступы, но возбудитель инфекции от этого не гибнет. Как следствие этого, начинается переход в последний период развития недуга и наступает летальный исход.
Профилактика
Профилактика малярии требует приёма специальных таблеток. Начать их приём следует за 2 недели до предполагаемого выезда в зону риска. Прописать их может врач-инфекционист. Продолжать приём назначенных таблеток стоит и после приезда (в течение 1–2 недель).
Кроме этого, для профилактики распространения инфекции в странах, где недуг не редкость, проводятся мероприятия по уничтожению малярийных комаров. Окна зданий защищены специальными сетками.
Если вы собрались ехать в такую опасную зону, стоит обзавестись специальной защитной одеждой и не забывать о приёме профилактических таблеток.
Такие меры профилактики практически полностью исключают заражение этой опасной болезнью. В том случае, если наблюдается хотя бы несколько симптомов из вышеописанных, следует незамедлительно обратиться к инфекционисту. Своевременно начатое лечение позволит практически полностью избавиться от заболевания и не допустить развития осложнений.
Источник: https://SimptoMer.ru/bolezni/infektsii-parazity/987-malyariya-simptomy
Малярия — опасность заболевания, возможные осложнения и методы лечения
Малярию иначе называют болотной лихорадкой. Это инфекционная болезнь, которую вызывает малярийный плазмодий. У него сложный цикл развития, который протекает в организме комара или же инфицированного человека.
Малярия бывает трехдневной, овале, четырехдневной и тропической. Вид зависит от типа возбудителя инфекции. Его выявляют при обследовании больного. Люди, которые посещают опасные районы, часто заражаются этой неприятной болезнью, если не принимают мер, направленных на отпугивание насекомых.
Настораживающие признаки:
В первые 10 дней после попадания инфекции в организм, пока паразиты развиваются в печени, у больного нет признаков болезни. Этот период называют скрытым. Часто он длится несколько месяцев. При заражении осенью симптомы возникают лишь весной. Явный признак болезни — лихорадка. Приступ начинается с сильного озноба.
Пациента трясет, даже укрывшись теплым одеялом, он не способен согреться. Спустя время на смену ознобу приходит сильный жар, температура повышается до 39—40°. Лицо становится красным, дыхание учащается. Больной может жаловаться на то, что у него сильно болит голова. С течением времени температура резко падает, иногда даже ниже нормы. При этом больной сильно потеет и засыпает.
Когда он просыпается утром, то его самочувствие вполне удовлетворительное.
При 3-дневной малярии приступ повторяется на 3 день, при 4-дневной — на 4-й, а при тропической форме заболевания он может случаться ежедневно. После нескольких приступов у пациента обнаруживают анемию, поскольку паразиты активно разрушают эритроциты. Размеры селезенки и печени значительно увеличиваются, количество лейкоцитов постоянно растет.
Малярия лишает пациента сил, если болеет ребенок, его развитие и рост замедляются. При нежелании больного ложиться в стационар или неадекватном лечении могут возникнуть осложнения, например, малярийный отек или поражение почечных лоханок, а если малярия протекает молниеносно, то больной детского возраста может умереть.
Если малярия тропическая, то может возникнуть зрительный неврит, паралич мышц глаз, поражение роговицы. Иногда врачи при обследовании обнаруживают, что стекловидное тело помутнело. Все это самым неблагоприятным образом сказывается на зрении пациента. Чтобы не допустить такого исхода, нужно сразу же Маларон купить в Москве.
Диагностика:
Диагноз ставят при наличии клинических признаков. Малярию подтверждают, если больного мучает лихорадка, кожа становится желтушной, селезенка увеличивается. Кроме того, врач изучает биохимический и общий анализы крови. Может понадобиться ПЦР-тест. Специалист сам определит, какие методы диагностики использовать для каждого конкретного пациента, поэтому нужно довериться ему.
Лечение:
При лечении данного заболевания часто используют Маларон купить в Москве в аптеке данный препарат очень просто. Кроме того, применяют бигумаль, хинин, акрихин, плазмоцид и т.д. Только врач может подобрать подходящий вариант.
Когда первичные лихорадочные приступы пропадают, в некоторых случаях спустя 10 месяцев они возвращаются. Это может быть связано с тем, что в печени остались паразиты, которые способны в ней находиться до полутора лет.
Такое случается, если малярия 3-дневная.
Чтобы не допустить заражения, необходимо пользоваться репеллентами, спать в комнатах, окна которых затянуты москитными сетками. Когда комаров много, спать следует под пологом, который был перед этим тщательно обработан репеллентами.
Если же заражение все-таки произошло, с визитом к врачу затягивать не стоит. При отсутствии своевременной терапии могут возникнуть смертельно опасные осложнения.
Особенно важно сразу же начать лечить детей, поскольку они чаще гибнут от данного заболевания.
Отличный эффект оказывает препарат Маларон купить который врачи часто советуют своим пациентам. Приобрести данное лекарственное средство очень просто.
Для этого нужно посетить сайт нашей аптеки и оформить заказ. Он будет сразу же обработан. Доставка препарата не заставит себя долго ждать.
Мы реализуем только оригинальные лекарственные средства, так что приобретение подделки полностью исключено.
Источник: http://evroapteka.su/stati/health/malyariya-opasnost-zabolevaniya-vozmozhnye-oslozhneniya-i-metody-lecheniya/