Тошнота – неприятное субъективное ощущение, часто сопровождающееся вегетативными симптомами (слюноотделение, холодный пот, тахикардия и др.); может быть как предшественником рвоты, так и самостоятельным клиническим проявлением.
Рвотные позывы – это ритмичные, мучительные спастические движения диафрагмы и мышц живота, обычно сопутствующие тошноте и заканчивающиеся рвотой.
Рвота – насильственный выброс содержимого желудка через рот, происходящий не всегда после предшествующей тошноты. Тошнота приносит больше дискомфорта пациенту, который вполне может перенести 2–3 раза за день рвоту, тогда как хроническая тошнота может быть серьезным изнуряющим симптомом, существенно снижающим качество жизни.
Частота – тошноту и рвоту испытывают 50–60% инкурабельных онкологических больных (до 40% – в терминальном периоде других неизлечимых заболеваний).
Причины – раздражение желудка, гастростаз, уремия, обструкция толстого кишечника, длительные запоры, инфекции, кашель, психогенные факторы, лекарственные препараты, биохимические и обменные нарушения.
Патогенез
Патогенез возникновения тошноты и рвоты является сложным процессом. Тошнота – следствие вегетативной стимуляции, тогда как рвотные позывы и рвоту осуществляет соматическая часть нервной системы (рис.1).
Тошнота связана с атонией верхних отделов желудочно-кишечного тракта: желудка, нижнего пищеводного сфинктера и привратника желудка, вследствие чего происходит ретроградный заброс содержимого.
К рвоте приводит согласованное действие желудочно-кишечного тракта, диафрагмы и мышц живота. Акт рвоты обусловлен сокращением дыхательных мышц и мышц живота, выталкивающих содержимое из атоничных верхних отделов желудочно-кишечного тракта наружу.
Рвотный центр нервной системы регулирует сложный физиологический процесс, получая и объединяя сигналы от многих источников.
Сокращения названий типов рецепторов: AСhm = мускариновые холинергические; α2 = α2адренергические; D2 = дофаминовые 2-го типа; GABA = гамма-аминомасляная кислота; 5HT, 5HT2, 5HT3 = 5-гидрокситриптаминовый (серотониновый) не определенного типа, 2-го типа, 3-го типа; Н1 = гистаминовые 1-го типа; NK1 = нейрокининовый 1-го типа. Противорвотные препараты действуют как антагонисты указанных рецепторов, при этом центральные противорвотные эффекты клонидина и опиоидов являются агонистическими. Area postrema ‒ часть ромбовидной ямки в продолговатом мозге.
Оценка
Сбор и анализ анамнеза обычно позволяют установить возможную причину тошноты и рвоты, что и определяет тактику лечения.
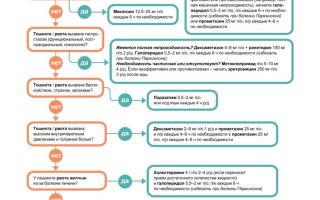
Основные принципы медикаментозного лечения
Выбор лекарственных препаратов при оказании паллиативной помощи зависит от выявленных причин тошноты и рвоты, механизмов действия препаратов (рис. 1, табл.
1, схема 1), профиля побочных эффектов и возможных способов введения.
По возможности необходимо повлиять на усугубляющие факторы, такие как прием лекарственных препаратов, выраженный болевой синдром, кашель, инфекционные осложнения, гиперкальциемию.
Cтупень 1. Противорвотные этиологические препараты
- а. Гастрит, гастростаз, функциональная непроходимость (нарушения перистальтики) толстого кишечника
- Прокинетик с противорвотным действием:
- ● через рот 10 мг 3–4 раза в день (р/д) и 10 мг по необходимости;
- ● непрерывная подкожная инфузия (НПИ, международный опыт введения препарата) 30–40 мг/24 ч и 10 мг п/к по необходимости;
- ● п/о, НПИ, обычно максимум 100 мг/24 ч.
- ● п/о 10 мг 2–3 р/д.
- б. Биохимические причины (прием морфина, гиперкальциемиия, почечная недостаточность)
- Противорвотные препараты, воздействующие на хеморецепторную триггерную зону:
- ● п/о 0,5–1,5 мг на ночь и по необходимости;
- ● п/к/НПИ 2,5–5 мг/24 ч и 1 мг п/к по необходимости;
- ● п/о, п/к, НПИ, обычно максимум 10 мг/24 ч.
- в. Церебральные причины (повышенное внутричерепное давление, компрессия опухолью, вестибулярные расстройства)
- Противорвотные препараты, действующие на рвотный центр:
- ● п/о по 1 драже 6,5 мг 1–3 р/д;
- ● или ректально по 1 суппозиторию 6,5 мг 1–3 р/д в/м, п/к по 1 мл (6,5 мг/мл) 1–3 р/д. Назначать в сочетании с дексаметазоном
- г. Механическая обструкция толстого кишечника, колики и/или необходимость уменьшить секрецию в ЖКТ
- Противорвотное средство со спазмолитическим и антисекреторным действием:
- гиосцина бутилбромид/ Бускопан:
● путем НПИ 60–120 мг/24 ч и 20 мг п/к при необходимости, обычная максимальная доза – 300 мг/24 ч.
Если присутствует частая рвота или сохраняется тошнота, рекомендуется вводить лекарственные препараты подкожно или путем НПИ (данный метод все еще мало применим в российской практике, хотя используется во многих странах).
Для обеспечения нужного эффекта следует начинать с экстренного введения стартовой дозы «по необходимости» с последующим титрованием до регулярной дозы.
Ее необходимо контролировать ежедневно и обращать внимание на экстрадозы «по необходимости».
Если проводимая терапия малоэффективна, следует пересмотреть возможные причины, проанализировать выбор противорвотного препарата и способ его введения. В случае неэффективности терапии рекомендуется перейти на противорвотные препараты широкого спектра, при отсутствии положительного ответа ‒ на двухкомпонентную терапию.
Cтупень 2. Препараты широкого спектра:
- ● п/о, п/к (международный опыт): 6–6,25 мг на ночь и по необходимости;
- ● обычная максимальная доза 50 мг/24 ч ‒ либо однократно на ночь, либо 25 мг 2 р/д;
- ● необходимо рассмотреть возможность НПИ.
Cтупень 3. Двухкомпонентная терапия (комбинация противорвотных препаратов с различным механизмом действия):
- галоперидол + антагонист 5HT3, например: Ондасентрон 6 мг п/к 1 р/д или НПИ, или ондансетрон 16 мг/24 часа НПИ, когда имеет место массивный выброс 5HT/серотонина из энтерохромаффинных клеток кишечника или тромбоцитов, например: при лучевой терапии на область живота, растяжении толстого кишечника, почечной недостаточности;
- левомепромазин + бензодиазепин, например: лоразепам 0,5‒1 мг под язык 2 р/д или мидазолам 10 мг/24 ч НПИ, в особенности при тошноте на фоне повышенной тревожности или тошноте ожидания;
- левомепромазин + дексаметазон 8–16 мг п/о, п/к, экстренное введение дозы и 1 р/д, когда больше ничего не помогает; при отсутствии эффекта ‒ в течение одной недели путем ежедневного уменьшения дозировки прекратить применение дексаметазона; в противном случае снижать его дозу на 2 мг в неделю до минимально эффективной.
Следует избегать одновременного применения прокинетиков (оказывают действие через холинергическую систему) и М-холиноблокаторов (действуют конкурентно антагонистически).
Тошнота может быть проявлением судорог (например, при менингеальном карциноматозе), в этом случае следует применять противосудорожные препараты или бензодиазепины.
При отсутствии механической непроходимости толстого кишечника рассмотреть вопрос о переходе на пероральный прием препаратов через три дня после достижения положительного эффекта от НПИ или подкожного введения.
Режим двухкомпонентной терапии при улучшении состояния пациента можно упростить через 1–2 недели путем постепенного уменьшения дозы одного или двух противорвотных препаратов.
Алгоритм выбора лекарственного средства для купирования рвоты представлен также в Приложении 1.
Полезные советы
- Даже если у пациента нет рвоты, поинтересуйтесь, не беспокоит ли его тошнота ‒ пациенты говорят об этом сами довольно редко.
- На центральный генез рвоты может указывать наличие сопутствующего процесса в головном мозге, повышение внутричерепного давления; вовлечение в процесс вестибулярного аппарата; психогенное возбуждение (страх, тревога). Неврогенная рвота обычно не связана с приемом пищи, возникает по утрам, ее провоцирует перемещение больного, движения головы, она сочетается с побледнением кожи или гиперемией лица.
- Прокинетики следует назначать очень осторожно при кишечной непроходимости, т.к. они могут усилить кишечные колики и провоцировать сильные боли в животе.
- Октреотид, ондансетрон способствуют запорам.
- Отмените препараты, если причина, вызывающая симптомы, ликвидирована. Например, прием опиоидов сначала сопровождается тошнотой, поэтому одновременно с ними следует назначать прокинетики. Через 7–10 дней тошнота купируется, и прокинетики можно отменить.
- Не следует забывать о необходимости тщательного ухода за полостью рта.
- Тошнота может быть полностью купирована или значительно уменьшена; рвота один раз в день может быть приемлемой при кишечной непроходимости.
- Убедитесь, что пациент и ухаживающие за ним лица осведомлены о том, что противорвотные препараты необходимо принимать регулярно или по необходимости; обсудите с ними план лечения.
- Предложите изменения питания в пользу небольших частых перекусов.
- Объясните необходимость избегания неприятных для пациента запахов.
Важно
Старайтесь помочь пациенту, чтобы перевести его из состояния измученности в состояние возможности контроля симптома!
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Список источников:
- Абузарова Г.Р. Невзорова Д.В. Обезболивание в паллиативной помощи. Практическое руководство для врача. Москва, 2018.
- Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи, 2016. МКБ 10: R52.1/ R52.2.
- Introducing Palliative Care Fifth Edition. Editors Twycross R., Wilcock A., 2016.
- Hospice and Palliative Care Training for Physicians. Unipac Self-Study Program, 2008.
- Lanarkshire Palliative Care Guidelines, 2012.
- ProCare HospiceCare. Hospice Medication Utilization Guidelines. Eds. S. Shah, M. Madison. www.ProCareHospiceCare.com
Скачать памятку «Тошнота и рвота в паллиативной помощи» в формате pdf можно здесь:
Практическое_руководство_Тошнота_и_рвота.pdf
Фарматека » опыт применения противорвотных препаратов при острых гастроэнтеритах у детей
Представлены результаты применения противорвотных препаратов группы сильнодействующих селективных антагонистов серотонинергических 5-НТ3-рецепторов при ротавирусной инфекции у детей.
Полученные данные показали пользу применения противорвотных препаратов данной группы в виде снижения потребности во внутривенной регидратации для детей с острым ротавирусным гастроэнтеритом. Ондансетрон – безопасный и эффективный противорвотный препарат, который может применяться с возраста 1 месяц.
Сокращение необходимости во внутривенной регидратации после приема ондансетрона укорачивает длительность госпитализации и тем самым уменьшает стоимость лечения в целом.
Рвота (и тошнота – субъективное ощущение «боли в желудке», предшествующее рвоте) – один из защитных рефлексов организма, который проявляется насильственным ретроградным изгнанием содержимого желудка через рот. Данные симптомы являются частым проявлением кишечных инфекций.
В то же время следует помнить, что возникновение рвоты в комплексе с другими симптомами может говорить о течении определенного заболевания, не всегда связанного с желудочно-кишечным трактом. Рвота служит косвенной причиной большого числа госпитализаций, особенно детей раннего возраста [1].
По данным когортного исследования в США (2004), около 3% обращений в отделение неотложной помощи происходит по причине рвоты, при этом 75% этих визитов среди детей младше 15 лет [2].
Наиболее частой причиной рвоты у детей являются острые гастроэнтериты (ОГЭ), которые также ассоциируются с болью в животе, диареей и лихорадкой [3]. Это, как правило, самоограниченные инфекции – чаще вирусной этиологии, такой как рота- или норовирус [3, 4]. Рвота встречается в 77% случаев ротавирусной инфекции – РВИ [5].
Однократная рвота может не иметь последствий. Многократная же в совокупности с диареей может стать причиной быстрого развития обезвоживания и электролитных нарушений. С потерей воды связана и потеря минералов, например натрия, что может приводить к серьезным последствиям, в т.ч.
таким, как отек головного мозга. При наличии дисфагии рвота может стать причиной аспирации, а в некоторых случаях и асфиксии. Невозможность восполнения потерь с помощью пероральной регидратации по причине рвоты может приводить к необходимости внутривенной регидратации и госпитализации.
Патогенез синдрома рвоты достаточно сложен. Он контролируется серотонинергическими, дофаминергическими, гистаминовыми и мускариновыми рецепторами. По этой причине и механизм действия многочисленных противорвотных средств (ПРС) различен.
Есть антагонисты серотониновых (ондансетрон), гистаминовых (прометазин), дофаминовых (метоклопрамид и триметобензамид) рецепторов [1, 6].
В российских стандартах специализированной медицинской помощи детям (МЗ РФ, 2012) со среднетяжелыми и тяжелыми формами острой кишечной инфекции в качестве антиэметиков рекомендовано два препарата: домперидон и метоклопрамид.
По нашим данным, их введение не прекращает серийную рвоту, наблюдаемую при РВИ. Помимо этого метоклопромид обладает редкими побочными эффектами, такими как сонливость, экстрапирамидные реакции, галлюцинации, судороги и злокачественный нейролептический синдром.
Для подавления рвоты на фоне цитостатической, химио- и радиотерапии в отношении пациентов с онкологией применяются препараты группы сильнодействующих селективных антагонистов серотонинергических рецепторов 5-НТ3 (ондансетрон, трописетрон).
Ондансетрон безопасен и эффективен в предотвращении и химиотерапии- , и радиационно-индуцированных тошноты и рвоты, а также рвоты у пациентов в послеоперационном периоде.
При использовании данных препаратов в этих клинических случаях существует очень низкий риск серьезных побочных эффектов [9–13].
Однако до последнего времени препараты данной группы не были рекомендованы для применения повсеместно. Еще в 2008 г.
ESPGHAN (European Society for Paediatric Gastroenterology, Hepatology and Nutrition) из-за малого числа исследований не рекомендовал их систематически [7]. В новых рекомендациях 2014 г.
ондансетрон был включен в основные методы лечения рвоты при остром ОГЭ, однако рекомендовано применять его с осторожностью при наличии гипокалиемии и гипомагниемии в связи с риском осложнений в виде нарушения сердечного ритма [8].
Ондансетрон доступен в пероральной, парентеральной и ректальной формах, он хорошо переносится из-за отсутствия седативного эффекта или экстрапирамидных реакций [24–26].
Во избежание побочных эффектов эксперты рекомендуют дозу 0,15 мг/кг, но не чаще, чем каждые 4 часа (3 введения) и не более 8 мг [27].
Наиболее распространенным побочным эффектом ондансетрона является диарея, которая, как правило, выражена незначительно и купируется без дополнительного лечения [28–30]. Пероральная регидратационная терапия должна быть начата через 1–30 минут после введения ондансетрона [31].
В нашей клинике эти препараты (ондансетрон, трописетрон) исследовались в качестве препаратов с 2002 г., но применялись спорадически у детей с наиболее тяжелой рвотой (имеется описание предварительного опыта применения [23]).
Систематически ондансетрон стал применяться в нашей клинике с 2013 г., а в 2014 г. ESPGHAN также включил данный препарат в рекомендации по лечению ОГЭ.
Накопленный опыт показал целесообразность, эффективность и безопасность применения ПРС данной группы с противорвотной целью.
Целью исследования было изучение результатов применения ПРС данной группы при РВИ у детей.
Материал и методы
Было проведено ретроспективное открытое наблюдательно-сравнительное исследование. В исследование были включены две группы: 60 детей для ретроспективного анализа и 100 – для проспективного анализа.
Критерий включения: дети в возрасте от рождения до 18 лет с лабораторно подтвержденной ротавирусной этиологией ОГЭ. Критерии исключения: гастроэнтерит другой этиологии, воспалительные заболевания кишечника и другие заболевания желудочно-кишечного тракта.
Исследование выполнено на базе отделения диагностики и восстановительного лечения ФГАУ НЦЗД Минздрава РФ в период с 2002 по 2007 г. и с 2013 по 2015 г.
Лечение детей проводилось в соответствии со стандартами, рекомендованными ESPGHAN [33] и Всемирной организацией здравоохранения [34]. Терапия включила регидратацию глюкозо-солевыми растворами, ПРС (ондансетрон, трописетрон), пеногасители (симетикон), пробиотики, спазмолитики (ситуационно).
Всем детям назначалась пероральная регидратация глюкозо-солевым раствором; в зависимости от степени дегидратации и возможности проведения пероральной регидратации дети получали парентеральную регидратацию через периферический венозный катетер.
По результатам исследования кислотно-щелочного состояния крови решался вопрос о выборе раствора для регидратации. В качестве ПРС применялся ондансетрон в дозе 0,1 мг/кг или трописетрон в дозе 0,2 мг/кг; для уменьшения метеоризма – симетикон, со спазмолитической целью применяли дротаверин (перорально или парентерально).
При наличии декомпенсированного ацидоза перорально или внутривенно вводился 5%-ный раствор NaHСO3.
- Ретроспективно были проанализированы данные 60 детей и проспективно – 100, находившихся на госпитализации и получавших лечение по поводу ротавирусного гастроэнтерита.
- Лабораторное подтверждение РВИ основывалось на обнаружении ротавирусного антигена в копрофильтратах с помощью реакции латекс-агглютинации.
- Также оценивали частоту рвоты после введения препарата, частоту внутривенной терапии у детей, получавших ПРС.
Исследование было одобрено Независимым междисциплинарным комитетом по этической экспертизе клинических исследований (от 17.12.2013, № 11).
Результаты исследования
По результатам анализа данных при применении трописетрона и ондансетрона в нашей клинике было выявлено снижение частоты рвоты и как следствие – необходимости во внутривенной регидратации на фоне приема данных препаратов.
Также была доказана их безопасность и эффективность применения детьми с ротавирусным гастроэнтеритом. По окончании лечения у всех пациентов были купированы признаки эксикоза и кишечный синдром, электролитные и метаболические нарушения.
Не отмечено летальных случаев и побочных эффектов в виде нарушения ритма сердца.
Полученные данные показали пользу применения ПРС группы селективных антагонистов 5-НТ3-рецепторов в виде снижения потребности во внутривенной регидратации у детей с ротавирусным ОГЭ.
Обсуждение
По данным анализа проспективной группы (n=100), рвота при поступлении отмечена в 59% случаев. Поскольку дети, требующие госпитализации, чаще были в тяжелом состоянии, ондансетрон получали все дети с повторной рвотой или в отсутствие эффекта от введения метоклопрамида на амбулаторном этапе (17% всех детей со рвотой).
С учетом данных стационарного наблюдения всего препарат получили 73% детей, т.к. у части из их рвота присоединилась позже.
Наиболее частой госпитализации требовали пациенты в возрасте от года до 3 лет (42%), меньше, но в равных количествах – дети первого года жизни и в возрасте от 3 до 5 лет (23 и 21% соответственно), наименьшее число – дети старше 5 лет (14%; рис. 1).
У 64,86% детей, из поступивших за первые сутки заболевания, после однократного выведения ондансетрона рвота купировалась на весь период болезни, остальным 35,14% препарат пришлось вводить повторно. Во всех возрастных группах преобладала госпитализация за первые трое суток заболевания, что может быть обусловлено клиническими проявлениями РВИ (рис. 2).
Мы не создавали контрольной группы, т.к. все дети проспективного наблюдения, поступавшие в стационар, получали ПРС при наличии рвоты. За контрольную группу мы взяли исторический контроль (n=60).
В отношении всех детей проспективной группы, получавших ПРС (n=73), дальнейшее лечение включило парентеральную регидратацию только в 52,05% (38/73), что значительно ниже данных исторического контроля, где ПРС не использовался систематически: из 60 детей с подтвержденной РВИ парентеральной регидратации потребовали 81,6% (49/60).
Таким образом, мы показали, что применение ондансетрона значительно снижает частоту внутривенной регидратации при РВИ (ОР=2,61, 95% ДИ от 1,176 до 5,814; p
Ацетонемическая рвота у детей: симптомы, лечение, питание и питье – Medaboutme.ru
У некоторых детей на фоне инфекций или переедания, при наличии стрессовых ситуаций возникают приступы ацетонемической рвоты.
При таких приступах ребенок сильно страдает, у него на несколько суток нарушается поведение и самочувствие на фоне тяжелого состояния, может формироваться обезвоживание.
Поэтому при подобных приступах разработан четкий алгоритм терапии, включающий в себя не только лекарства, но и рациональное, сбалансированное питание с соблюдением особого питьевого режима. Что должны делать родители при приступах такой рвоты?
Приступ ацетонемической рвоты или пищеварительные проблемы
Нередко ацетонемическая рвота принимается за кишечные инфекции, отравления или токсикозы, хотя для нее типично наличие запаха ацетона от рвотных масс, тела и дыхания. Кроме того, такая рвота имеет постоянно повторяющиеся одинаковые приступы, как по времени и продолжительности, так и по степени выраженности. Приступы рвоты могут начаться и закончиться спонтанно. В период рвоты характерна также боль в животе и тошнота, слабость с сильными головными болями. Ребенок сонливый, вялый и заторможенный, у него выражена светобоязнь. Постановка диагноза ацетонемической рвоты происходит методом исключения диабета, хирургических патологий брюшной полости и нейроинфекций, для которых также типичны приступы рвоты. Кроме того, нужно исключить отравления пищей и пищевые инфекции.
Лечение приступов: прием лекарств и режим дня
Лечение ацентонемической рвоты складывается из двух этапов:
- Терапия в период приступа, зачастую с оказанием неотложной помощи,
- Лечение в периоды между приступами и профилактика рецидивов.
Терапия во время приступа будет напрямую зависеть от количества ацетона в крови и моче, если это легкий или средней тяжести приступ, можно лечить ребенка дома, усилиями самих родителей под контролем врача. Более тяжелые состояния с уровнем ацетона в моче на 3-4 креста лечатся в условиях стационара.
Основа терапии — коррекция обезвоживания за счет питьевого режима, устранение токсического влияния ацетона на организм, устранение самой рвоты и правильное питание, сопутствующие лекарства и мероприятия. Все необходимые лекарства ребенку рекомендует врач, в том числе и противорвотные препараты и витамины, общеукрепляющие средства.
Самостоятельное применение лекарств может только ухудшить ситуацию.
Коррекция питания в терапии приступа
При развитии у ребенка приступов рвоты необходима немедленная коррекция питания, в пище необходимо увеличить объем легко усваивающихся углеводов, повысить объем жидкости и строго ограничить поступление жиров. С первых же предвестников криза ребенок должен быть переведен на режим отпаивания, все жидкости даются дробно, мелкими порциями не более 10-15 мл каждые 5-10 минут, чтобы не возникало рвотных позывов. Наиболее оптимально применять щелочные минеральные воды без газа, либо можно давать ему сладкий некрепкий чай.
В первые сутки питание ограничивается из-за рвоты и отсутствия аппетита, не нужно насильно кормить ребенка, особенно на фоне рвоты. По мере стихания рвоты к следующему дню в питании допустимы галетные печенья, сухарики, каши на воде или половинном молоке, овощные супы.
Порция должна быть совсем небольшая, а периоды между приемами пищи нужно сокращать. Если это ребенок раннего возраста, ему показано грудное молоко без ограничений прикладываний или гипоаллергенные молочные смеси в небольшом объеме, но часто.
По мере усвоения пищи можно расширять рацион за счет овощных и мясных пюре, каши и постепенно переходить на привычное питание. Для профилактики приступов из питания исключают телятину и птицу, сало, жирные блюда, консервы, копченые продукты и наваристые бульоны.
Нужно ограничение помидоров и бобовых, кофе и чая, шоколада и конфет. Предпочтителен растительно-молочный стол.
Питьевой режим при приступах
Важно начать бороться с обезвоживанием с самого начала приступа, обычно хватает только отпаивания по особой схеме, чтобы устранить негативные проявления ацетонемии. После постановки клизмы с щелочными растворами, которая удаляет остатки пищи и определенную часть ацетона из кишечника, необходим особый питьевой режим. Объем жидкости, который нужен ребенку, определяется как 100 мл на килограмм его веса, или же есть и более простой способ: каждая рвота — это плюс 100-150 мл жидкости в питьевом режиме. Для отпаивания нужны особые жидкости, которые посоветует врач, но если нет связи с врачом или до его прихода нужно оказать ребенку помощь, используют сладкий чай с лимоном, который чередуют с щелочными минеральными водами без газа. Питьевой режим строится индивидуально, исходя из возраста и тяжести состояния, но если на фоне этих мероприятий не становится лучше, рвота и обезвоживание не прекращаются, показана госпитализация и проведение капельного восстановления баланса жидкости.
Стационарное лечение ребенка
Все лекарства, которые добавляются к капельным растворам, подбирает врач на основании клинической картины и тяжести патологии. Нередко в стационаре ребенок получает противорвотные препараты, а также средства для нормализации обменных процессов, стимуляторы работы кишечника и печени. За приемом лекарств строго следит медицинский персонал и родители.
По мере улучшения состояния ребенок переводится с постельного на полупостельный и затем палатный режим. В этом периоде наиболее важны питьевой режим и правильное питание, за счет которых ребенок обычно быстро поправляется.
Могут дополнительно применяться спазмолитики при боли в животе, успокоительные при возбуждении и криках, они помогают скорее справиться с приступами.
Выписка производится обычно на 3-5 сутки с момента приступа, по мере нормализации состояния. К пятому дню обычно все проявления полностью исчезают, и ребенок возвращается к привычной жизни.
После приступа на протяжении нескольких недель нужна диета с ограничением жиров и раздражающей пищи, общеукрепляющее и поддерживающее лечение.
Будет рекомендован курс реабилитации ребенка с особым режимом и диетой, санаторно-курортным лечением.
Лекарство от тошноты и рвоты для детей
Тошнота и рвота возникают у детей довольно часто — из-за некачественной пищи, инфекций. Лечить заболевание нужно в комплексе, а как симптоматическое средство принимать противорвотные лекарства.
Причины рвоты у ребенка
Тошнота и рвота у ребенка — неприятнейшие признаки, сигнализирующие о возникновении проблем в неокрепшем организме. О чем говорит симптоматика и какие лекарства от этого применяются для детей разного возраста в каждом конкретном случае подробно опишем ниже. Детский организм отличается повышенной восприимчивостью к любым изменениям процессов, протекающих внутри.
Особую настороженность у родителей должна вызывать рвота у детей, не достигших годовалого возраста, поскольку есть риск попадания рвотных масс в дыхательные пути.
Однако следует отличать рвоту от срыгиваний, считающихся нормальным явлением для грудничков. У более взрослых детей наиболее частыми причинами тошноты и последующей рвоты бывают:
- пищевое отравление;
- несварение;
- переедание;
- воспаление ЖКТ;
- кишечная непроходимость
- невротические состояния;
- ацетонемия;
- укачивание;
- чужеродный предмет.
Чтобы избавиться от рвоты и тошноты, лекарство для детей подбираются в зависимости от природы заболевания.
Виды средств от рвоты
Однократная рвота не опасна для детского организма, но многократные проявления грозят детям обезвоживанием, особенно, когда речь идет о возрасте до 1 года. Поэтому выяснение причин и воздействие на них является основной задачей специалиста и родителей.
Если причиной стала кишечная инфекция, дают противовирусные препараты, отравление — сорбенты, если менингит или черепно-мозговая травма — срочно направляют малыша в стационар.
Следует обратить внимание на сопутствующие симптомы, чтобы дать врачу полную информацию!
Препараты, останавливающие рвоту, можно применять при любой этиологии этого явления, ведь они будут служить основным симптоматическим средством, а многие и лечебным. Для терапии состояний, сопровождающихся рвотой, в комплексной терапии назначают такие средства:
| Группа | Пример фармпрепарата | Цена, рубли |
| Противорвотные с центральным действием | Метоклопромид | 35 |
| Блокаторы допаминовых рецепторов | Домперидон | 140 |
| Блокаторы гистаминовых рецепторов | Драмина | 220 |
| Гомеопатические препараты | Авиа-море | 220 |
| Сорбенты | Энтеросгель | 450 |
Если малыша часто рвет, появляются прожилки крови, температура продолжает повышаться, наблюдаются резкие боли, прочие тревожные симптомы, ждать нельзя. Нужно вызвать «скорую» и не экспериментировать с приемом таблеток!
Лекарства от рвоты и поноса
Чаще всего причиной симптомов является ротавирусная инфекция, отравление пищей, энтеровирусная инфекция или прочие кишечные патологии. Реже предпосылкой становится более серьезная кишечная болезнь — сальмонеллез, дизентерия. Для облегчения рвоты и поноса дают препарат Смекта в такой суточной дозировке, поделенной на 3 части:
- до года — 1 пак.;
- 1-2 года — 2 пак.;
- 2-3 года — 2,5 пак.;
- с 3 лет — 3 пак..
Перед приемом следует растворять фармпрепарат в воде (50-70 мл), принимать желательно до еды. Курс терапии — 7 дней. Смекта связывает токсины в ЖКТ, улучшает защитные свойства слизистой оболочки, помогает вывести вирусы и бактерии. Заменить Смекту можно любым энтеросорбентом — Активированным углем, Белым углем, Энтеросгелем, Полисорбом.
Есть еще одно эффективное лекарство от любых желудочно-кишечных расстройств — Энтерофурил (350 рублей). Оно содержит нифуроксазид — сильный кишечный антисептик, который не нарушает баланс естественной микрофлоры.
Энтерофурил уничтожает и выводит любую инфекцию, активен против всех известных возбудителей, лишь при тяжелых инфекциях его будет недостаточно для излечения. Детям до 2 лет дают препарат в виде суспензии по половине или целой мерной ложке трижды/сутки.
У детей постарше дозировки такие:
- детям 2-4 лет — 100 мг четырежды/сутки;
- детям 5-7 лет — 200 мг трижды/сутки;
- с 7 лет — по 200 мг четырежды/сутки.
Противопоказан препарат только грудничкам до месяца, недоношенным новорожденным, из побочных действий лишь изредка отмечаются аллергические реакции.
Препараты на основе домперидона
Активное вещество домперидон входит в состав многих лекарств против рвоты. Какое из них выбрать, зависит от возраста и от лекарственной формы. Вот основные средства:
- Домперидон, таблетки (140 рублей) — с 6 лет;
- Мотилиум, суспензия (650 рублей) — с месяца;
- Мотилиум-экспресс, таблетки для рассасывания (630 рублей) — с 5 лет;
- Пассажикс, таблетки жевательные (300 рублей) — с 5 лет;
- Мотилак, таблетки (320 рублей) — с 5 лет;
- Мотониум, таблетки (230 рублей) — с 5 лет.
Домперидон показан при нарушениях пищеварения, которые сопровождаются тошнотой, рвотой, а также дополнительными признаками — изжогой, отрыжкой, икотой, болями. У грудничков применяют суспензию Мотилиум от сильного срыгивания, обязательно дают лекарство на ночь.
Домперидон улучшает тонус сфинктеров желудка и пищевода и функцию ЖКТ в целом.
Обычно для разового приема препараты с домперидоном могут применяться у большинства детей.
Но для лечения курсом (например, при гастроэзофагеальном рефлюксе, который сопровождается тошнотой) есть ряд противопоказаний.
К ним относятся опухоли гипофиза, непроходимость кишечника, почечная, печеночная недостаточность, прободение ЖКТ. Таблетки могут вызывать жажду, которую сложно утолить, запоры, мигрени.
Рвота в транспорте — лечение
У детей очень часто возникает так называемое укачивание в транспорте — в автомобиле, самолете. Для борьбы с состоянием есть ряд эффективных препаратов. Например, хорошее лекарство от рвоты для детей — Авиамарин с дименгидратом (200 рублей/10 таблеток).
Средство относится к блокаторам гистаминовых рецепторов, оно устраняет вызываемые гистамином спазмы желудка и кишечника. Препарат дает противорвотное действие, параллельно дает седативный эффект.
Детям с 6 лет дают по половинке или по целой таблетке каждые 6-8 часов, по мере необходимости.
Еще одно хорошее лекарство — Авиа-море которое является гомеопатическим. Порядок его приема с шестилетнего возраста таков:
- по таблетке на один прием;
- обязательно надо растворять во рту, медленно рассасывая;
- не применять во время еды;
- первый прием следует сделать за час до езды, потом повторять каждые полчаса (до 5 таблеток/день).
Авиа-море содержит целый набор гомеопатических компонентов в разведении С200, эффективно уменьшает вегетативные реакции организма, убирает тошноту, прочие симптомы укачивания.
Для малышей с рождения можно применять безопасный пластырь от укачивания Экстрапласт.
Пластырь содержит только растительные компоненты — имбирь, мяту, дурман, эти вещества быстро убирают тошноту, головокружение в транспорте, являются их профилактикой. Одну пару пластерей нужно приклеить за уши, поменять на новые через 3 часа.
Первая помощь ребенку
Взрослым, не имеющим медицинского образования, важно понять, что они не могут, не умеют и не должны ставить диагноз, оценивать тяжесть состояния и лечить ребенка, которого рвет. Их задача — не допустить осложнений и облегчить состояние, не более. И для ее решения есть несколько последовательных этапов.
Отказаться от планового и внепланового кормления. Как бы ни казался этот момент очевидным, о нем все-таки нужно упомянуть. Если ребенка рвет, его нельзя кормить, и особенно важно это сообщить бабушкам и дедушкам. Именно им зачастую кажется, что тошнота провоцирует голод, и всеми правдами и неправдами они пытаются убедить малыша поесть хотя бы чуточку.
С другой стороны, и сам страдалец может попробовать извлечь выгоду из своего состояния, попросив конфетку или пирожное.
В ответ нужно справиться со своими родительскими инстинктами и мягко, но твердо пояснить, что попадание любой еды в желудок человека, который рвет, может спровоцировать следующий приступ.
Чем меньше ребенок по возрасту и весу, и чем сильнее его рвет, тем быстрее наступает эксикоз (то есть, обезвоживание) — состояние, опасное для здоровья и даже жизни малыша. Чтобы его не допустить, необходимо обеспечить поступление в организм чистой питьевой воды и солей, которые неизбежно теряются во время рвоты.
Поить — активно, обильно и даже вопреки желанию.
Наиболее предпочтительной группой средств являются порошковые аптечные средства для пероральной регидратации с натрием, калием и другими веществами в специально подобранных пропорциях: Ригидрон, Хумана Электролит, Глюкосолан и др. Эти лекарства рекомендуется принимать без назначения врача при отравлениях, тепловом и солнечных ударах, аллергии, лихорадке, так что крайне желательно, чтобы они постоянно были в аптечке
Смекта для малышей
Смекта — это одно из наиболее распространенных средств от кишечных инфекций. Действие препаратов схоже с активированным углем, однако является более сильным и эффективным.
Смекта выпускается в форме порошка, ее можно давать даже маленьким детям до года. Принимать лекарственный порошок нужно при первых проявлениях тошноты, курс лечения составляет одну неделю.
Аналогами Смекты являются Неосмектини Полифепан.
Краткое описание: препарат имеет натуральное происхождение и обладает абсорбирующим действием. За счет диоктаэдрического смектита, глюкозы, сахарина и ванилина, которые являются главными действующими компонентами, стабилизируется слизистый барьер, улучшается гастропротекторное свойство слизи. В небольших дозах порошок не нарушает моторику кишечника.
Смекта и препараты аналогичного действия показаны при острой, хронической и инфекционной диарее, изжоге, вздутии, заболеваниях желудочно-кишечного тракта.
Способ применения: содержимое пакетика нужно растворить в половине стакана теплой воды. Малышам до двух лет принимать по одному пакетику в сутки, старше двух лет — 2-3 пакетика.
Для грудных детей содержимое пакетика можно растворять в молоке либо смешивать с полужидкими продуктами в виде каши либо детского питания. Побочные эффекты: очень редко после приема «Смекты» возникает запор.
В таком случае можно снизить дозировку, но прекращать лечение не стоит.
Полисорб при отравлении
Перед тем как начать использовать Полисорб для детей, инструкция по применению данного медикамента должна быть досконально изучена.
Недопустимо употреблять лекарство самостоятельно на протяжении длительного времени.
Если у ребенка есть жалобы или вам кажется, что он нуждается в «Полисорбе», то стоит предварительно обратиться к специалисту. Нередко он назначается в комплексе с другими препаратами.
Выпускается лекарственное средство в сыпучем порошкообразном виде. Фасуется Полисорб в разные объемы.
В аптеке вы можете приобрести лекарство массой от 3 до 50 грамм. Стоит минимальный объем медикамента (одно саше) примерно 20 рублей. Цена большой банки находится в диапазоне от 300 до 400 рублей. Приобрести товар можно без рецепта. Считается безопасным лекарством препарат Полисорб (детям в том числе его можно употреблять).
Порошок Полисорб от отравления для детей, как оказалось, является самым лучшим средством. Дело в том, что работать медикамент начинает в течение первых четырех минут после приема. Зачастую отравление происходит из-за употребления несвежей пищи. Его симптомы известны каждому: тошнота, рвота, диарея.
Также у ребенка может повыситься температура из-за действия токсинов. В этой ситуации очень важно начать лечение как можно скорее.
Малышам с массой тела до десяти килограммов медикамент прописывают по половине или целой чайной ложке в сутки. При острой аллергии и отравлении порция может быть увеличена до полутора чайных ложек.
Так как суточный объем препарата делится на 3-4 раза, необходимо давать младенцу по 0,5 чайной ложки порошка.
Другие противорвотные средства
Нередко при тошноте врачи советуют применять Метоклопрамид или Церукал, имеющие одно действующее вещество (метоклопрамид). В тяжелых случаях эти лекарства даже вводят детям в виде инъекций — конечно, только в медицинском учреждении. Они оказывают такие действия:
- подавляют спазмы желудка;
- усиливают эффективность работы мышц ЖКТ;
- улучшают моторику кишечника;
- ускоряют опорожнение желудка.
С 2 лет дают лекарство из расчета 0,1 мг/килограмм веса на один прием. Курсовое лечение проводят только при стойкой тошноте, рвоте, в остальных случаях пьют препарат по мере необходимости.
Сильным средством от тошноты, противорвотным также можно назвать Но-спазм с бромидом прифиния. Его выпускают в таблетках, растворе, сиропе, последний чаще всего применяется у детей.
Препарат одобрен с рождения — по 2 мл через 6 часов. С 6 лет можно давать средство в таблетках.
Из-за наличия большого количества противопоказаний Но-спазм часто заменяется на средства на основе метоклопрамида или домперидона.
Как восстановиться после рвоты?
Если неприятные симптомы спровоцированы инфекцией, для скорейшего выздоровления нужно обеспечить организму поддержку. Для этого назначают прием панкреатических ферментов — Панкреатина, Креона. Для повышения качества микрофлоры кишечника принимают:
- Линекс;
- Бифидумбактерин;
- Примадофилус;
- Хилак Форте.
Бифидо, лактобактерии в составе препаратов будут работать эффективнее, если параллельно принимать кисломолочную пищу и пребиотики — пищевые волокна, инулин. Также нельзя забывать о потреблении большого количества жидкости, а при частой рвоте — раствора Регидрона. У малышей обезвоживание и потеря солей наблюдаются быстро, и допускать тяжелые последствия нельзя!
Регистр лекарственных средств России РЛС Пациент 2003. — Москва, Регистр Лекарственных Средств России, 2002. — 3.7.3. Противорвотные средства
◄ Листать назад Оглавление Листать вперед ►
Рвота, как и предшествующая ей тошнота, – сложная рефлекторная реакция, в которой участвуют рвотный центр, расположенный в головном мозге, так называемые рвотные рефлексогенные зоны в пищеварительном тракте, вестибулярный аппарат и специальная пусковая (триггерная) зона, находящаяся рядом с рвотным центром. Физиологически рвота представляет собой один из защитных механизмов, избавляющих организм от чужеродных раздражающих веществ.
Механизм возникновения рвоты до конца не изучен, а многообразие причин, ее вызывающих, не дает возможности рассматривать рвоту как симптом определенного заболевания.
Врачи обычно диагностируют три вида рвоты: центральную (или нервную), рвоту, возникающую вследствие отравления и собственно рефлекторную рвоту. Центральная рвота наблюдается при заболеваниях и поражениях головного мозга, она же может быть условным рефлексом на какой-либо пищевой продукт.
Второй вид рвоты является результатом накопления в крови экзогенных ядов и токсинов (в том числе лекарственных средств) или продуктов, образующихся при нарушении обмена веществ.
И, наконец, рефлекторная рвота чаще всего связана с патологией системы пищеварения и может наблюдаться, в частности, при гастритах, язве желудка и двенадцатиперстной кишки, воспалении желчного пузыря, желчнокаменной болезни. В большинстве случаев такая рвота имеет связь с приемом пищи.
Любопытно, что до II мировой войны изучение рвотного рефлекса не представляло особого интереса. Только массовое развитие морской и воздушной болезни у военнослужащих послужило толчком к исследованию этой проблемы.
Была поставлена задача найти препараты для лечения “синдрома укачивания”. При морской и воздушной болезни, а проще – при укачивании, рвота связана с чрезмерным возбуждением вестибулярного аппарата, откуда с участием мозжечка оно передается на рвотный центр.
В передаче возбуждения принимают участие ацетилхолин и гистамин, поэтому лекарства, блокирующие их рецепторы, помогают при таких состояниях. К ним относятся скополамин, меклозин, прометазин, дифенгидрамин и другие.
При укачивании полезны также успокаивающие средства – мята перечная, валидол.
Диагноз, который устанавливает врач, определяя характер рвоты, имеет решающее значение при выборе лекарства.
Так, при рвоте, обусловленной местным раздражением желудка, эффективны обволакивающие и вяжущие средства, местные обезболивающие препараты (местные анестетики).
При рвоте центрального происхождения помогают нейролептики (хлорпромазин, галоперидол и другие), которые снижают возбудимость рвотного центра и пусковой зоны.
В передаче импульсов на рвотный центр, в том числе из пусковой зоны, активную роль играют такие медиаторы центральной нервной системы, как дофамин и серотонин.
Поэтому в качестве противорвотных средств применяют ряд лекарств, препятствующих активации рецепторов этими посредниками.
Так, эффективными противорвотными средствами являются блокаторы дофаминовых рецепторов: домперидон, метоклопрамид, тиэтилперазин; очень мощно действуют гранисетрон, ондансетрон, трописетрон, экранирующие серотонинчувствительные рецепторы.
Противорвотные препараты перечислены ниже, а более полные сведения о них можно получить на сайте www.rlsnet.ru.
[Торговое название (состав или характеристика) фармакологическое действие лекарственные формы фирма]
Авиа-Море (гомеопатическое средство) вегетотропное, противорвотное гран.; карамель Материа Медика Холдинг (Россия), произв.: Материа Медика (Россия)
Веро-ондансетрон (ондансетрон) противорвотное р-р д/ин.; табл. Верофарм (Россия), произв.: Okasa Pharma (Индия)
Зофран (ондансетрон) противорвотное р-р д/ин.; сироп; супп.рект.; табл.; табл.лингв. GlaxoSmithKline (Великобритания)
Кинедрил (кофеин+моксастин) противорвотное табл. Slovakofarma (Словакия)
Латран (ондансетрон) противорвотное, антиабстинентное р-р д/ин.; табл.п.о. Фармзащита НПЦ (Россия)
Метоклопрамид (метоклопрамид) противорвотное р-р д/ин.; табл. Polpharma (Польша)
Метоклопрамид-Акри (метоклопрамид) противорвотное табл. Акрихин (Россия)
Мотилак (домперидон) противорвотное, противоикотное табл.п.о. Верофарм (Россия), произв.: Верофарм (Белгородский филиал) (Россия)
Реглан (метоклопрамид) противорвотное р-р д/ин.; р-р для приема внутрь; табл.дел. Sanofi-Synthelabo (Франция)
Тропиндол (трописетрон) противорвотное капс.; р-р д/ин. ЛЭНС-Фарм (Россия)
Церуглан (метоклопрамид) противорвотное, стимулирующее тонус и моторику ЖКТ р-р д/ин. Брынцалов-А (Россия)
Церукал (метоклопрамид) противорвотное, противоикотное р-р д/ин.; табл. Pliva (Хорватия), произв.: AWD.pharma (Германия)
Эметрон (ондансетрон) противорвотное р-р д/ин.; табл.п.о. Gedeon Richter (Венгрия)
◄ Листать назад Оглавление Листать вперед ►