ЛАПАРОСКОПИЧЕСКИЕ ОПЕРАЦИИ
На базе ведущей клиники Москвы «Чудо Доктор»
ЛЕЧЕНИЕ ЖЕЛЧЕКАМЕННОЙ БОЛЕЗНИ И ОПЕРАЦИИ НА ЖЕЛЧНОМ ПУЗЫРЕ
Быстрые операции без боли и осложнений на базе ведущей клиники Москвы
В медицинском центре «Чудо Доктор» удаление желчного пузыря проводится методом лапароскопии. Это малоинвазивная операция, при которой практически исключены осложнения и значительно сокращен восстановительный период. Хирургическое вмешательство выполняется с применением передового оборудования, включающего современную оптическую систему, позволяющую контролировать малейшие движения инструментов. Помимо этого, метод не предполагает обширных разрезов в области брюшной полости, благодаря чему достигается превосходный косметический эффект.
“
Удаление желчного пузыря становится необходимостью при развитии желчнокаменной болезни (ЖКБ) и ряда сопутствующих патологий, таких как воспаление желчевыводящих протоков, перитонит и образование свищей. Другие способы лечения неэффективны и могут привести к ухудшению состояния пациента.
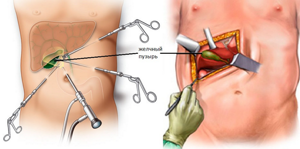
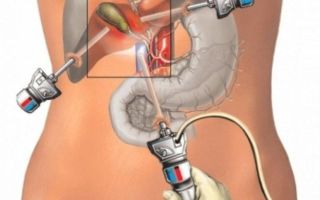
Это современный эндоскопический метод диагностики и лечения заболеваний органов брюшной полости и малого таза. Лапароскопическая холецистэктомия (ЛХЭ) считается золотым стандартом удаления желчного пузыря при ЖКБ и других патологиях. Доступ к пораженному органу осуществляется не через разрез, а через несколько проколов в брюшной полости, в которые вводятся микрохирургические инструменты. Помимо удаления желчного пузыря, врач также получает возможность осмотреть органы брюшной полости и выполнить другие процедуры, например, лазерную коагуляцию кровеносных сосудов, разделение спаек и пр.
Процедура проводится без боли и исключает осложнения. Срок восстановления по сравнению с классической полостной операцией сокращен в два раза и составляет около двух недель ― за это время заживают места проколов брюшной стенки.
— Особенности и преимущества лапароскопического метода
Пациент сможет вернуться к привычной жизни уже через две недели после хирургического вмешательства.
Лапароскопия желчного пузыря ― это малоинвазивная операция, которая не предполагает обширных разрезов тканей и травматизации структур, окружающих желчный пузырь.
Во время проведения операции хирург получает возможность осмотреть органы брюшной полости и обнаружить причины других жалоб пациента на самочувствие.
Вместе с удалением желчного пузыря хирург может одновременно ушить пупочную грыжу или устранить спайки в брюшной полости.
Пациенту рекомендуется после операции ограничить тяжелые физические нагрузки и подъем тяжестей, но двигаться можно и даже нужно для предотвращения развития спаечного процесса.
После хирургического вмешательства на коже остается малозаметный шрам в пупочной области.
Лапароскопический метод проведения полостных операций применяется в ведущих клиниках Израиля, США и Европы.
— Показания для лапароскопичекой холецистэктомии
- желчекаменная болезнь (камни самостоятельно не рассасываются, их размер значения не имеет, важно своевременно их удалить для предотвращения развития осложнений);
- полипы желчного пузыря;
- острый деструктивный холецистит;
- обструкция (закупорка) желчного пузыря камнем;устойчивый болевой синдром на фоне воспаления органа.
Необходимость проведения лапароскопии или другой операции по удалению желчного пузыря определяется в индивидуальном порядке с учетом развития патологии. Важно понимать, что длительное присутствие камней может привести к ряду осложнений, среди которых:
Острое гнойное воспаление желчного пузыря (холецистит)
Воспаление желчного пузыря из-за внезапно возникающего нарушения движения желчи в результате блокады ее оттока. Смертельно опасно.
Воспаление желчевыводящих протоков(холангит)
Воспаление протоков, вызванное застоем желчи и характеризующееся сильной болью в правом подреберье. Смертельно опасно.
Воспаление поджелудочной железы (в т.ч. острый билиарный панкреатит)
Может проявляться желчной коликой, затрудненным пищеварением, желтухой, сахарным диабетом и снижением веса.
Образование ходов (каналов), через которые желчь из желчевыводящих путей выделяется наружу или поступает в соседние полые органы или полости.
Воспаление брюшины (перитонит)
Тяжелое воспалительное заболевание брюшины, вызванное поступлением желчи в полость живота. Развивается стремительно.
Прободение камнем стенки желчного пузыря
Приводит к излитию желчи в брюшную полость, формированию желчного перитонита или абсцессов брюшной полости. Смертельно опасно.
— Противопоказания для удаления желчного пузыря
- заболевания сердечно-сосудистой системы;
- наличие искусственного водителя ритма сердца;
- заболевания печени;
- нарушение свертывающей системы крови;
- острый гангренозный или перфоративный холецистит.
Помимо этого, пациенту будет рекомендована классическая открытая операция на желчном пузыре, а не лапароскопия, при наличии:
- конкрементов в общем желчном протоке;
- выраженного утолщения или уплотнения стенок органа.
Перед удалением желчного пузыря пациенту необходимо сдать анализы крови (общий клинический, биохимический, на свертываемость, на инфекционные патологии, уровень глюкозы, онкомаркеры, группу и резус-фактор), а также урины.
Среди обязательных методов инструментальной диагностики можно выделить УЗИ органов брюшной полости, флюорографию, ЭКГ. Помимо этого, требуется пройти осмотр у терапевта, гастроэнтеролога, анестезиолога и других специалистов по показаниям.
По результатам диагностики пациент получает заключение врачей о возможности проведения операции. На основании полученных данных также выбирается метод хирургического вмешательства.
— Виды операций по удалению желчного пузыря
1 Лапароскопическая холецистэктомия
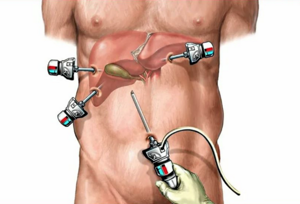
Операция выполняется при помощи микрохирургических инструментов через 4 прокола в брюшной стенке диаметром 5―10 мм. Процесс удаления желчного пузыря выводится на монитор и проводится под контролем видеооборудования. Пациент покидает клинику через 2―3 дня после процедуры и далее восстанавливается в домашних условиях.
2 Однопрокольная холецистэктомия
Метод предполагает формирование доступа к желчному пузырю через один прокол в области пупка. Операция выполняется лапароскопически. Диаметр отверстия для троакара (полой трубки для хирургических инструментов) ― 2,5 см. В дальнейшем шрам от операции становится практически незаметным и «маскируется» в естественных складках пупка.
Хирург выполняет небольшой разрез брюшной стенки под правой реберной дугой (3―7 см), через который осуществляется доступ к желчному пузырю. Это компромиссный вариант между лапароскопией и классической полостной операцией, если первая по каким-либо причинам противопоказана. Минидоступ обеспечивает хороший косметический эффект за счет небольшого разреза тканей.
Таким образом, лапароскопия ― это не единственный метод малоинвазивного удаления желчного пузыря, который практикуется в клиниках Москвы. Выбор способа хирургического вмешательства определяется в индивидуальном порядке в соответствии с показаниями. При развитии осложнений и необходимости проведения ревизии брюшной полости всегда назначается традиционная открытая операция.
— Как проводится лапароскопическая холецистэктомия
Операция с применением современного хирургического комплекса проводится следующим образом:
Пациенту дается общий наркоз.
В брюшной стенке выполняется 4 прокола диаметром 5―10 мм.
В подготовленные отверстия вставляются троакары ― полые трубки, через которые далее вводится оптическая система и микрохирургические инструменты.
В брюшную полость нагнетается газ (двуокись углерода), благодаря чему органы раздвигаются и хирург получает хороший обзор операционного поля.
Оптическая система выводит на монитор изображение забрюшинного пространства в многократном увеличении. Хирург выполняет осмотр внутренних органов, уделяя особое внимание печени.
Выполняется отделение от ложа и удаление желчного пузыря через одну из трубок.
Проводится гемостаз и дренирование подпеченочного пространства.
Троакары вынимаются, места проколов обрабатываются антисептическими средствами и ушиваются.
“
При лапароскопической холецистэктомии обеспечиваются минимальные кровопотери, отсутствие выраженного болевого синдрома в период реабилитации и скорейшее возвращение к активной жизни. В дальнейшем соблюдение рекомендаций гастроэнтеролога по питанию позволит нормализовать работу желудочно-кишечного тракта и обеспечить нормальное пищеварение даже при отсутствии органа-резервуара для желчи.
— Сколько длится операция
Лапароскопическое удаление желчного пузыря занимает около 40 минут. Продолжительность операции зависит от клинической ситуации и наличия осложнений.
Сразу после хирургического вмешательства пациент переводится в стационар клиники, где он остается под наблюдением медперсонала в течение 1―2 суток.
Дальнейшее восстановление происходит в домашних условиях, однако пациенту необходимо регулярно посещать своего врача для контроля процесса заживления тканей.
— Реабилитация после операции
Уже на следующий день после удаления желчного пузыря в центре лапароскопии «Чудо Доктор» в Москве пациент может вставать и двигаться. Дренаж удаляется через сутки после операции. Пить воду можно через 6 часов после процедуры, принимать пищу ― на следующий день.
В среднем период восстановления занимает около месяца, места проколов брюшной стенки заживают примерно через две недели.
Пациент может вернуться к работе уже через 10―14 дней после операции, однако до полного восстановления необходимо соблюдать ряд правил по питанию и физической активности.
Принимать лекарственные препараты, назначенные врачом (обезболивающие, антибиотики, витамины, гепатопротекторы и др.);
Соблюдать режим отдыха, ограничить физические нагрузки;
В первый месяц соблюдать сексуальный покой;
В течение двух месяцев придерживаться диеты № 5 для восстановления пищеварительной функции.
При соблюдении рекомендаций врача пациент полностью восстанавливается и возвращается к привычным физнагрузкам в течение полугода.
При нарушении предписаний лечащего врача после лапароскопической холецистэктомии возможно появление нежелательных последствий:
- Нагноение послеоперационных швов;
- Нарушение оттока желчи;
- Образование пупочной грыжи;
- Возникновение свища.
Указанные осложнения возникают в редких случаях, их можно предотвратить, строго соблюдая рекомендации врача по режиму дня, физической активности, питанию и уходу за местами проколов.
Специалисты клиники обеспечивают индивидуальный подход при составлении программы реабилитации для каждого пациента.
По отзывам, малоинвазивная операция в подавляющем большинстве случаев переносится комфортно и без последствий.
— Сколько стоит удаление желчного пузыря методом лапароскопии
На стоимость процедуры влияет объем предоперационной подготовки, индивидуальная клиническая картина (наличие осложнений и сопутствующих заболеваний), длительность пребывания в стационаре, а также необходимость в дополнительных медицинских услугах (таких как физиолечение).
Лапароскопическая холицистэктомия
Лапароскопическая холецистэктомия (I категории сложности)
Консультация анестезиолога
Катетеризация периферической вены
Анестезиологическое пособие при исследованиях и операциях
(общий эндотрахеальный наркоз закисью азота, Севораном) (до 60 минут)
Анестезиологическое пособие при исследованиях и операциях
(эндотрахеальный наркоз, дополнительное время за 1 час)
Пребывание в суточном стационаре (2-е суток)
Для того чтобы узнать, сколько будет стоить лапароскопия желчного пузыря в вашем случае, запишитесь на консультацию к врачу по телефону или через сайт.
— Преимущества клиники «Чудо Доктор»
Опытные врачи
Операции методом лапароскопии проводят практикующие хирурги. Средний стаж работы специалистов превышает 30 лет.
Комфортное восстановление
Реабилитация после ЛХЭ проводится под контролем врачей, благодаря чему пациент может быстрее вернуться к привычной жизни.
Комплексный подход
Вы сможете пройти полное предоперационное обследование, а также получить консультации гастроэнтеролога, терапевта и анестезиолога.
Доступность
Мы предлагаем средние цены на лапароскопические операции при высоком уровне медицинского сервиса.
Лапароскопическая холецистэктомия
7 июня 2021
Лапароскопическая холецистэктомия – это удаление желчного пузыря через небольшие проколы на коже живота, без разрезов передней брюшной стенки. Операция является «золотым стандартом» в лечении хронического холецистита.
Преимущества лапароскопической холецистэктомии
- минимальное повреждение передней стенки живота: 3-4 разреза размером 5-10 мм.;
- точное выполнение операции благодаря использованию видеоэндоскопической системы;
- косметический результат: следы от разрезов становятся практически незаметными спустя несколько месяцев;
- практически отсутствует болевой синдром в послеоперационном периоде
- быстрое восстановление после операции, выписываем из стационара через 1-2 дня.
Когда выполняют лапароскопическую холецистэктомию – показания
- При хроническом воспалении желчного пузыря, обусловленном наличием в нём желчных камней, — калькулёзном холецистите.
- При хроническом воспалении желчного пузыря без камней, плохо поддающемся лечению препаратами, — некалькулёзном холецистите.
- При наличии полипов в желчном пузыре.
- При наличии крупных и мелких камней в желчном пузыре без симптомов его воспаления – бессимптомном холелитиазе.
Если не делать операцию
Если вовремя не выполнить удаление желчного пузыря, последствия для организма бывают неблагоприятными. Заболевание может осложниться гнойным воспалением желчного пузыря, воспалением поджелудочной железы или механической желтухой.
Сложность операций при этих заболеваниях возрастает во много раз и часто требует длительного стационарного лечения. Часть симптомов этих заболеваний сохраняется даже после операции.
Поэтому важно своевременно сделать операцию по удалению желчного пузыря, не откладывать её.
Подготовка к лапароскопической холецистэктомии
- Консультация хирурга, записаться на которую онлайн можно на нашем сайте в любое время суток.
- Осмотр терапевта (1 месяц).
- Осмотр гинеколога (Рентгенография ОГК или флюорография (не позднее 12 месяцев)).
- Электрокардиограмма (10 дней).
- ФГДС (1 месяц).
Перечень исследований:
- Общий анализ крови с лейкоцитарной формулой (10 дней).
- Общий анализ мочи (10 дней).
- Биохимический анализ крови (белок, АСТ, АЛТ, креатинин, мочевина, глюкоза, билирубин, K, Na, Cl) (10 дней).
- Коагулограмма (10 дней).
- Анализ на группу крови и резус-фактор (3 месяца).
- Анализ на ВИЧ, гепатит В, гепатит С, RW (3 месяца).
Обязательно быть натощак.С собой – сменная обувь, паспорт.
Как проводится операция по удалению желчного пузыря
Операция проводится под общей анестезией.
Накануне лапароскопического удаления желчного пузыря пациента консультирует анестезиолог.
После введения пациента в наркоз начинается лапароскопическая операция по удалению желчного пузыря. В брюшную полость вводится игла, через которую нагнетают газ.
В образовавшейся среде врачи-хирурги могут чётко осмотреть органы брюшной полости, сосуды, желчные протоки. На передней брюшной стенке выполняют четыре небольших разреза, диаметром от 5 до 10 мм.
Через сформированные отверстия вводятся лапароскоп и инструменты для выполнения операции.
Лапароскоп – это металлическая трубка с источником света, оборудованная видеокамерой. Весь ход операции врачи контролируют по экрану, размещенному в операционной. Применяемое лапароскопическое оборудование позволяет получить устойчивое изображение с чётким и ясным рисунком, насыщенными цветовыми оттенками.
В ходе операции хирурги отделяют желчный пузырь от расположенных рядом органов, кровеносных сосудов, протоков и сквозь одно из отверстий в брюшной стенке извлекают его наружу. Послеоперационные раны ушивают.
Сколько длится операция по удалению желчного пузыря?
- Продолжительность лапароскопической холецистэктомии составляет от 40 минут до часа.
Почему наши пациенты предпочитают лапароскопическую холецистэктомию
- После лапароскопической холецистэктомии на коже не остается следов от операции – четыре маленьких шрама размером от 5 до 10 миллиметров со временем полностью исчезают.
Шрам от рубца при полостной операции проходит под правой рёберной дугой или от пупка до грудины, и остается на всю жизнь.
- Послеоперационные раны, образовавшиеся после введения лапароскопических инструментов в брюшную полость, не болят, размер их минимален.
При полостной операции разрез длиной от 15 до 25 сантиметров проходит через кожу, подкожную жировую клетчатку, подлежащие ткани. Ушивают каждый слой тканей отдельно. Поэтому заживление тканей после операции длительное и болезненное.
- Маленькие размеры операционных разрезов практически исключают кровопотерю во время операции, поэтому общее состояние прооперированного пациента не страдает.
Восстановление после лапароскопической операции занимает два-три дня, а после полостной – недели.
- Риск послеоперационных осложнений минимален, в области послеоперационной раны не образуются грыжи передней брюшной стенки.
После традиционной холецистэктомии нередко возникают гнойные осложнения и грыжевые выпячивания передней стенки живота.
Что делать после удаления желчного пузыря
- Спустя 4-6 часов после операции пациенту разрешается садится в кровати, вставать.
- Первый прием пищи рекомендован на следующий день после операции, до этого позволяются небольшие количества чистой негазированной воды.
- Обязательно наблюдение хирурга в течение 1-2 дней, после чего пациента выписывают из хирургического стационара «Нордин». После выписки пациенты должны соблюдать диету и придерживаться всех рекомендаций врача.
Когда проводится осмотр пациента после удаления желчного пузыря
- При выписке из хирургического стационара «Нордин» пациенту выдается больничный лист.
- Осмотр пациента хирургом после удаления желчного пузыря проводится в день выписки из стационара.
- Повторный визит проводится спустя 10 дней после операции для снятия швов.
Восстановление и физическая активность после удаления желчного пузыря
- Восстановление после лапароскопической холецистэктомии занимает одну-две недели.
- Спустя 2-3 дня после операции пациенту можно садиться за руль, поднимать тяжести до 3 килограмм, спускаться и подниматься по лестнице.
- Возобновить тренировки в тренажерном зале разрешается через 2 недели после операции.
Диета после удаления желчного пузыря
На следующий день после операции разрешается жидкая пища – кефир, овсяная каша, диетический суп. В дальнейшем пациенту рекомендованы кисломолочные продукты, каши на воде, отварное нежирное мясо, печеные яблоки.
В течение недели после операции нельзя есть шоколад, жареную пищу, пить кофе, крепкий чай и алкогольные напитки.
Ограничения в питании в течение месяца после операции:
- исключить алкоголь;
- исключить легкоусвояемые углеводы;
- исключить острую, жирную пищу;
- питаться регулярно от 4 до 6 раз в день.
Лапароскопические операции по удалению желчного пузыря
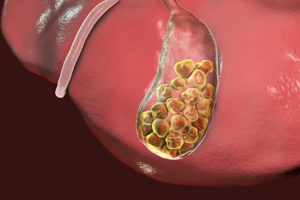
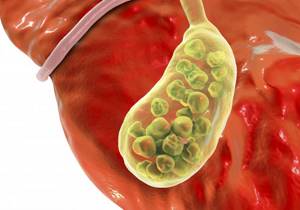
Одной из самых часто проводимых операций в абдоминальной хирургии можно назвать холецистэктомию — удаление желчного пузыря. На сегодняшний день такое вмешательство — единственный способ безопасного лечения желчнокаменной болезни. ЖКБ — заболевание желчевыводящих путей, при которой в желчном пузыре и протоках образуются камни (конкременты). В последнее время количество людей, страдающих ЖКБ, неуклонно растет, среди людей старшего возраста практически каждый третий имеет камни в желчном пузыре.
Разные по форме и размерам, конкременты могут быть единичными, также их количество может достигать нескольких десятков. Но даже наличие одного камня сопровождается риском для здоровья, среди осложнений: блок пузырного протока и развитие острого холецистита, развитие механической желтухи или панкреатита при обтурации выходного отдела желчного протока, разрыв пузыря, перитонит и др.
Лечение
Единственным вариантом лечения, позволяющим избавиться от конкрементов, является операция по удалению желчного пузыря. Показанием к хирургическому вмешательству являются:
- неэффективность консервативной терапии:
- повторяющиеся приступы желчной колики;
- боль, даже незначительная;
- повышение температуры;
- наличие изменений в рядом расположенных органах (панкреатит, дуоденит, гепатит);
- осложнения.
Операция
Нужно заметить, что при наличии конкрементов — одного или нескольких — сохранение органа невозможно, желчный пузырь удаляется всегда, поскольку технологий, позволяющих удалить камни из желчного пузыря и избежать рецидива в дальнейшем, не существует. Холецистэктомию можно провести двумя методами:
- традиционным — манипуляции осуществляются через 15-20-сантиметровый разрез. Показанием к удалению желчного пузыря по этой технологии является наличие осложнений. Однако в моей практике необходимость подобной операции встречалась крайне редко, я всегда отдаю предпочтение, если это возможно, малотравматичным методикам.
- лапароскопическая операция — в настоящее время эта методика признана «золотым» стандартом при удалении желчного пузыря. Лапароскопия может проводиться через несколько проколов на передней брюшной стенке, через прокол в параумбиликальной зоне (около пупка) или трансвагинально. В нашей клинике также проводится минилапароскопическая холецистэктомия, когда травмирование тканей минимально.
В ходе лапароскопического вмешательства все манипуляции выполняются с использованием видеоэндоскопического оборудования, все действия при этом проводятся с высокой точностью, поскольку возможен визуальный контроль.
Во время операции я также активно использую технологию дозированного лигирующего действия на ткани «LigaSure» и гемостатическую систему «PerClot», что позволяет выполнять надежный гемостаз в зоне ложа пузыря, особенно в сложных ситуациях, когда венозные синусы расположены вблизи поверхности печени; риск значительной кровопотери в ходе операции сведен к минимуму.
На завершающем этапе операции желчный пузырь извлекается с использованием специального пластикового контейнера, введенного в полость брюшины.
Для профилактики образования спаек я использую современные противоспаечные барьеры. После извлечения троакаров рана ушивается. Длительность вмешательства не более 25-40 минут, на 2-3 день возможна выписка.
После лапароскопической операции, в отличие от открытой, восстановление занимает 7-14 дней.
Для бесплатной письменной консультации Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. Тогда я смогу дать более точный ответ по вашей ситуации.
Виды операций методом лапароскопии
- Одной из уникальных методик является технология N.O.T.E.S. — удаление камней трансвагинально, без разрезов брюшной стенки. Для доступа используется задний свод влагалища, где проводится разрез длиной около 1 см. При трансвагинальной лапароскопической операции по удалению желчного пузыря после введения инструментария и оптики в зону вмешательства через разрез на влагалищном своде холецистэктомия проводится стандартным способом. После извлечения пузыря через тот же доступ с использованием пластикового контейнера на разрез накладывается единственный шов, который рассасывается спустя 3-4 недели. Среди преимуществ этой методики:
- безболезненность в послеоперационный период;
- госпитализация занимает один день;
- после операции активность пациентки не ограничена;
- отличный косметический результат.
Единственным ограничением является исключение половых отношений в первый месяц после перенесенной операции.
Однако на половой функции вмешательство не сказывается, поскольку органы репродукции не затрагиваются. Но следует учесть, что данная методика не рекомендована пациенткам, в анамнезе которых имеется множество операций на органах малого таза.
- Однопортовая лапароскопия по технологии S.I.L.S.
— малоинвазивная холецистэктомия, проводимая через единственный прокол в области пупка. Все манипуляции выполняются через специальное устройство — порт диаметром 23-24 мм, изготовленный из мягкого пластика.
Его устанавливают в параумбиликальной зоне через разрез кожи по верхнему пупочному контуру, затем в брюшную полость вводятся лапароскопические инструменты, при этом диаметр лапароскопа не более 5 мм. На заключительном этапе порт вместе с пузырем извлекается, на небольшую рану накладывается косметический шов. Однопортовая лапароскопическая холецистэктомия по методике S.I.L.S. рекомендована при наличии множественных конкрементов, поскольку, в отличие от многопрокольной лапароскопии, нет необходимости увеличивать величину прокола при извлечении камней.
Однако для проведения операции по данной технологии существуют противопоказания:
- острый холецистит;
- наличие выраженных спаек в зоне шейки желчного пузыря и треугольника Кало;
- наличие перивезикального воспаления.
У пациентов возрастом старше 45 лет или страдающих лишним весом возможность операции по этой методике решается индивидуально.
- Минилапароскопия — удаление желчного пузыря с использованием минимально инвазивных технологий. Размер рабочего инструментария, используемого при операциях, сопоставим с диаметром иглы. Раны после использования троакаров диаметром менее 3,5 мм нет необходимости ушивать. К тому же при небольшом размере троакарного отверстия вероятность появления послеоперационных грыж существенно ниже. Среди преимуществ также следует выделить отсутствие болевого синдрома, отличный косметический результат и быстрое восстановление. Длительность операции всего 20-35 минут, спустя сутки пациента можно выписывать.
Благодаря малотравматичности методик в нашей клинике существует возможность проведения симультанных операций — одновременного выполнения нескольких вмешательств в ходе одной анестезии.
Таким образом, пациент, имеющий несколько заболеваний органов брюшной полости и малого таза, требующих оперативного лечения, обходится одной операцией. При этом нагрузка на организм гораздо ниже.
В отличие от операций, проводимых с 5-6-недельным интервалом между каждой, госпитализации и восстановление при симультанном вмешательстве занимает гораздо меньше времени.
Для проведения холецистэктомии хирург должен в совершенстве владеть всеми методиками, поскольку организм любого человека уникален. Каждый пациент, обратившийся ко мне за помощью, может рассчитывать на индивидуальный подход.
Методику оперативного лечения я подбираю с учетом состояния здоровья и индивидуальных особенностей организма.
Для лучшей диагностики и выбора оптимального решения у нас разработана специальная программа, которая уже зарегистрирована на российской территории.
Что касается лапароскопии, то в этом случае манипуляции выполняются в ограниченном пространстве, что также требует опыта от хирурга. Начиная с 1994 года мною лично проведено более 6 тысяч лапароскопий по поводу лечения желчнокаменной болезни, среди них более 100 выполнены с использованием трансвагинальной методики.
Результаты лечения обобщены более чем в 30-и научных изданиях: как отечественных, так и зарубежных. Подробно показания и техника всех видов операций при ЖКБ описаны мной в монографии, изданной в 2017 году – ХИРУРГИЯ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ: лапароскопия, минилапароскопия, единый порт, трансвагинальный доступ, симультанные операции. -М.
: ИД «МЕДПРАКТИКА-М», 2017, 312 с.
Я также регулярно провожу семинары, посвященные лапароскопическому удалению желчного пузыря, на которых присутствуют специалисты медицинских учреждений различного значения: от областных больниц до крупных научных центров.
Отзывы пациентов
27.02.2022 11:57:00 Костя
Константин Викторови, Профессор,
Спасибо Вам большое за такую филигранную операцию и за великолепную организацию работы всей клиники. До сих пор не верится, что у нас в стране такое возможно.
Я чувствую себя перкрасно (вчера уже вернулся домой). Желаю Вам здоровья и профессионального долголетия!
Костя
Холецистэктомия — операция по удалению желчного пузыря, порядок проведения и показания | Клиники «Евроонко»
Холецистэктомия — это операция по удалению желчного пузыря. В настоящее время разработано много техник проведения данной операции.
Предпочтение отдается малоинвазивным (лапароскопическим) вмешательствам, поскольку они снижают риски послеоперационных осложнений и минимизируют время реабилитации.
Однако в некоторых стационарах рутинной операцией до сих пор является лапаротомическая холецистэктомия, которая проводится через разрезы брюшной стенки.
Почему проводится операция
Желчный пузырь является важной частью пищеварительной системы. В нем собирается желчь, и при поступлении пищи в тонкий кишечник пузырь сокращается и выбрасывает 40-60 мл своего содержимого. Желчь способствует активации пищеварительных ферментов, эмульгирует и гидролизирует жиры, выводит из организма избыток холестерина и билирубина.
При возникновении патологии желчный пузырь может быть причиной тяжелых нарушений, от болевого синдрома до повреждения печени, поджелудочной железы и даже развития тяжелых септических осложнений. Вовремя проведенная по показаниям операция позволяет избежать развития тяжелых осложнений и в то же время существенно не ухудшает качество жизни пациента в дальнейшем.
Показания и противопоказания к холецистэктомии
Наиболее распространенным показанием к проведению данной операции является развитие осложнений желчнокаменной болезни (далее ЖКБ) и некоторые острые патологии желчного пузыря (ЖП):
- Острый холецистит. При отсутствии лечения он может вызывать тяжелые осложнения, вплоть до развития перитонита, абсцессов и сепсиса. Если нет конкрементов, возможно ведение пациента консервативным путем. Но при калькулезном остром холецистите показана экстренная операция.
- Холедохолитиаз — наличие камней в желчных протоках. В этом случае возможна обструкция (закупорка) протоков и развитие тяжелого осложнения — механической желтухи. Помимо этого, развивается холангит и панкреатит. Во время операции не только удаляют желчный пузырь, но и санируют желчные протоки. В ряде случаев устанавливаются дренажи.
- Симптомная ЖКБ. Абсолютным показанием к проведению оперативного вмешательства являются печеночные колики на фоне ЖКБ. Также удалять пузырь рекомендуют и при других симптомах: горечь во рту, а также тяжесть или ноющие боли в правом подреберье.
- Бессимптомная ЖКБ. Раньше считалось, что при наличии камней холецистэктомия показана в любом случае, поскольку врачи опасались развития на этом фоне злокачественного новообразования. Но дальнейшие наблюдения показали, что вероятность малигнизации невысока. Сейчас удаление рекомендуют только по следующим показаниям: если размер камней превышает 2,5-3 см, и если ожидаемая продолжительность жизни пациента составляет 20 лет и более. В последнем случает вероятность и тяжесть долгосрочных осложнений выше, чем риски операции.
- Кальциноз желчного пузыря — отложения солей кальция. Осложняется развитием злокачественного новообразования чуть ли не в 25% случаев.
- Холестероз ЖП — отложение холестерина в стенке пузыря. Холецистэктомия проводится при калькулезном холестерозе, и/или при нарушении его функциональности.
- Полипы желчного пузыря. Операция показана, если полипы превышают по размерам более 1 см, или если он имеет сосудистую ножку. В остальных случаях проводится динамическое наблюдение.
Плановые операции не проводятся, если у пациента имеются острые инфекционные заболевания или декомпенсация хронических патологий. При необходимости экстренного вмешательства оценка соотношения польза/риски производится индивидуально.
Типы оперативного вмешательства
В России практикуется два типа холецистэктомии:
- Лапароскопическая — все манипуляции проводятся через небольшие проколы с помощью эндоскопического оборудования. В настоящее время эта технология является золотым стандартом при проведении плановых вмешательств в отсутствии выраженного воспаления и спаек.
- Лапаротомическая, или традиционная открытая. Проводится при спаечном процессе и выраженном воспалении.
Рассмотрим каждую из методик подробнее.
Лапароскопическая холецистэктомия
Техника данной операции заключается в выполнении на брюшной стенке 3-4 проколов, через которые в брюшную полость вводят полые трубки (троакары), а через них инструменты — видеокамеру, манипуляторы, зажимы, электроды и др. Современные видеокамеры позволяют получать высококачественное детализированное увеличенное изображение, которое транслируется на монитор. Это позволяет получить визуализацию, лучше, чем при открытых полостных операциях.
Для того, чтобы был достаточный обзор и пространство для манипуляций, брюшную полость расширяют с помощью газа. Его инсуффляция (накачивание) осуществляется на всем протяжении операции через отдельный троакар.
Далее выделяют желчный пузырь и его структуры. Перевязывают его артерию, шейку, пузырь отсекают и извлекают через один из троакаров. После этого проводят ревизию, отсасывают газ и извлекают трубки.
В рану устанавливается дренаж, проколы ушиваются и заклеиваются стерильным пластырем и повязкой.
Преимущества лапароскопической операции:
- Очень низкий риск травматизации брюшной стенки.
- Послеоперационный болевой синдром практически отсутствует.
- Очень быстрое восстановление и малый срок пребывания в стационаре.
Традиционная холецистэктомия
Такая операция (лапаротомическая холецистэктомия) выполняется через разрез в области правого подреберья или по срединной линии живота.
Она обеспечивает хороший доступ ко всей гепатобилиарной системе — внепеченочным протокам, поджелудочной железе, двенадцатиперстной кишке. Это позволяет произвести все виды ревизии — от зондирования протоков и интраоперационного УЗИ до холедохоскопии.
Чаще всего такие операции проводят при серьезных воспалительных процессах, в частности, при перитонитах и абсцессах.
Бывают ситуации, когда изначально планируется лапароскопическая операция, но в процессе ее выполнения хирурги видят серьезные осложнения и вынуждены переходить на открытый доступ. Такая ситуация называется конверсией.
Операционные риски
Холецистэктомия, как и любая другая операция, может сопровождаться развитием осложнений и нежелательных реакций. Их можно разделить на несколько групп:
Осложнения со стороны раны:
- Гематомы и кровоизлияния.
- Раневая инфекция. Сопровождается покраснением кожи, уплотнениями и выделением патологического отделяемого. Требует срочного медицинского вмешательства.
Осложнения со стороны брюшной полости:
- Резидуальный холедохолитиаз. Как мы знаем, желчные камни могут образовываться не только в желчном пузыре, но и в протоках. На дооперационном этапе их стараются обнаружить и решить эту проблему во время холецистэктомии. Но у некоторых пациентов обнаружить камни не удается ни дооперационно ни интраоперационно. Оставшиеся конкременты могут вызывать осложнения, например, механическую желтуху. Тогда требуется повторное вмешательство.
- Желчеистечение. В раннем послеоперационном периоде возможно отделение желчи из ложа желчного пузыря. Чтобы ее отвести, в конце операции в рану вставляется дренаж. Обычно эта ситуация длится 2-3 дня и самостоятельно прекращается. Единственное что здесь требуется, это наблюдение в стационаре.
- Повреждение желчных протоков. В результате этого может развиться истечение желчи. Тогда отделяемое по дренажам сохраняется более 2-3 дней. В этом случае требуется повторная операция и длительная реабилитация.
Несмотря на то, что любое хирургическое вмешательство может сопровождаться развитием осложнений, все же стоит отметить, что их риск ничтожно мал, когда операцию выполняет опытный хирург в хорошо оснащенной операционной.
Послеоперационный период
Особенности восстановительного периода после операции определяются техникой ее проведения. При лапароскопическом вмешательстве он протекает сравнительно легко. Уже через 6 часов можно присаживаться на кровати и постепенно вставать под присмотром медперсонала. На следующий день можно спокойно передвигаться по отделению.
Что касается еды, то принимать легкую пищу начинают на вторые сутки после холецистэктомии. В этот же день может быть удален дренаж. В среднем, восстановление занимает около месяца, но сроки могут увеличиваться, в зависимости от общего состояния пациента.
При открытых операциях иногда требуется более длительный постельный режим и обезболивание.
Диета
Важным моментом восстановительного периода является соблюдение диеты. На этот период рекомендуется отказаться от алкоголя, тяжелой пищи (жиры, маринады, копчености), легких углеводов. Рекомендуется дробное питание по 4-6 раз в сутки.
В федеральной сети клиник экспертной онкологии «Евроонко» холецистэктомия проводится лапароскопически, если нет противопоказаний. Мы используем оборудование экспертного класса, на котором работают высококвалифицированные специалисты.