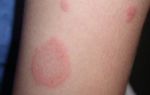
Расстройства гемостаза определяют с помощью коагулограммы и специфических тестов. Пониженная свертываемость крови чаще связана с патологией тромбоцитов или недостатком антигемофильного глобулина. А повышенная – с генетическими мутациями, аутоиммунным заболеванием, наличием инфекции в организме.
19.11.2019
Две главные задачи гемостаза – поддерживать кровь в жидком состоянии и предотвратить ее потерю в случае травм. Работа системы выглядит как цепочка сложных биохимических реакций, в которых участвуют клетки крови, плазма и стенки сосудов.
Нарушения свертываемости крови могут передаваться по наследству. В ряде случаев они приобретаются с приемом лекарств, сбоями в работе иммунной системы, злокачественными процессами и болезнями печени, в которой происходит выработка и обмен коагуляционных факторов.
Классификация расстройств
В системе гемостаза три «ветки»: свертывающая – в ответе за образование тромбов, противосвертывающая – поддерживает реологические свойства крови в норме, и фибринолитическая – обеспечивающая растворение кровяных сгустков.
Нарушения системы свертывания крови происходят в одном из двух направлений:
- В сторону гипокоагуляции – понижения свертывающего свойства (тромбоцитопения, болезни Виллебранда и Вергольфа, гемофилии).
- Или его повышения – гиперкоагуляции (тромбофилии, ДВС- и АФС-синдром).
По механизму развития различают расстройства сосудисто-тромбоцитарного звена и сбои в коагуляционном гемостазе.
Гипокоагуляция: симптомы, чем опасна патология
Носовые кровотечения без причины, кровоточивость слизистых при чистке зубов, самопроизвольное появление синяков и кровь из пальца, которую вы не можете остановить дольше обычного, – все это пока безобидные признаки пониженной свертываемости.
Настоящая опасность подстерегает носителей патологии при хирургических операциях, повышении артериального давления, после родоразрешения и даже обычного удаления зуба у стоматолога.
Заболевания, связанные с гипокоагуляцией крови
| Тромбоцитопения | Уменьшение количества тромбоцитов в плазме (менее 150×10*9 г/л), связанное с нарушением их выработки или быстрым распадом. Патология может быть врожденной, чаще –приобретенной из-за поражения костного мозга, дефицита витаминов В9 и В12, тяжелых инфекций, спленомегалии. | Риск массивной кровопотери, внутреннего, маточного кровотечения, выкидыша, геморрагического инсульта. Запрет на физические нагрузки, ограничение жизненной активности. | Клинический анализ крови Гемостазиограмма |
| Тромбоцитопеническая пурпура, ИТП (Болезнь Вергольфа) | Аутоиммунное заболевание, протекает в хронической форме и чаще встречается у молодых женщин. При ИТП на поверхности тромбоцитов в 10 раз увеличивается количество IgG. Появление провоцируют вирусы, бактерии, прием некоторых лекарств. | Офтальмологические кровоизлияния, снижение остроты зрения. Кожные геморрагии – петехиальная сыпь, пурпура. Маточные кровотечения, самопроизвольное прерывание беременности, инсульт. | Титр на антитела к тромбоцитам Общий анализ крови Коагулограмма |
| Гемофилия | Наследуется с материнской Х-хромосомой по аутосомно рецессивному типу. Существует 3 формы болезни, самая распространенная — классическая гемофилия А. | Кровоизлияния в мышцы, внутренние органы, а также суставы, и связанная с ними инвалидизация. | Тромбоэластография, АЧТВ Анализы на антигемофильный глобулин и D-димер Протромбиновый тест Коагулограмма |
| Болезнь Виллебранда | Связана с мутацией гена гемостаза, расположенного в 12-ой хромосоме. Различают 4 формы патологии – от легкой, с бессимптомным носительством, до тяжелой, с желудочными, маточными и другими видами кровотечений. | Генетический риск кровотечений из любых органов, преждевременных родов, геморрагического инсульта – кровоизлияния в мозг при повышении артериального давления. | Исследование активности и свойств фактора Виллебранда Активность ADAMTS 13, 8-го фактора свертывания |
Для лечения гипокоагуляционных состояний используют кортикостероиды и иммунодепрессанты, вводят недостающий антигемофильный глобулин (фактор свертывания VIII) или тромбоконцентрат.
Тромбофилии и беременность
При наступлении беременности возрастает суммарная активность всех факторов свертывания крови, изменяется функциональное состояние тромбоцитов и снижается уровень антитромбина III.
У здоровой женщины подобные трансформации обеспечивают нормальное формирование фетоплацентарного комплекса и предупреждают кровопотерю в родах. А у будущей мамы с тромбофилией, – патологической склонностью к тромбозам и гиперкоагуляции, изменения гемостаза могут повлечь за собой прерывание беременности на ранних сроках.
Последние исследования ученых-гемостазиологов указывают на огромную роль повышенной свертываемости крови при репродуктивных потерях и акушерских осложнениях:
- У 80% пациенток с самопроизвольным абортом присутствуют расстройства гемостаза по типу гиперкоагуляции.
- Повышенная свертываемость фиксируется в 100% случаев неразвивающейся беременности.
При нарушениях системы свертывания крови потеря беременности происходит в результате инфаркта плаценты (развивается в виде симптомов отслойки хориона) или патологии стенки сосудов.
Распространенные формы гиперкоагуляции
Нарушения адаптационных процессов во время гестации связаны с высоким риском артериальных, венозных и плацентарных тромбозов. Патологиями, которые в разы увеличивают риск осложнений беременности, являются:
-
АФС-синдром – аутоиммунное состояние гиперкоагуляции, вызванное наличием антифосфолипидных антител в крови. Может стать причиной тяжелой преэклампсии, преждевременных родов, тромбозов. При антифосфолипидном синдроме в крови обнаруживается волчаночный антикоагулянт, анти-бета2-гликопротеины. Бессимптомное носительство определяют по генетическим маркерам HLA-DR7 или HLA-DR3 и HLA-DR2.
-
Мутация Лейдена – наследственный дефект V фактора свертывания крови. Тяжелой формой патологии считается носительство гомозиготного полиморфизма – изменение сразу 2 аллелей в гене F5, а также сочетание Лейденской мутации с другими видами тромбофилии – дефицитом антитромбина III, протеинов-антикоагулянтов C и S.
МLeiden – причина синдрома потери плода, гестозов и внутриутробной задержки развития.
-
Синдром диссеминированного внутрисосудистого свертывания – массовое свертывание крови во всех сосудах, образование в них микросгустков, нарушающих кровообращение в тканях и органах. При ДВС-синдроме одновременно активируются все протеолитические ферменты плазмы.
Болезнь может развиться молниеносно после внутриутробной гибели плода, отслойки плаценты, попадания в кровоток инфицированных околоплодных вод. При отсутствии адекватного лечения (гепарин, переливание свежезамороженной плазмы) – высока вероятность летального исхода.
Нарушения свертываемости крови с точностью определит электронный анализатор или высокочувствительный тест в лаборатории патологии гемостаза МЖЦ на Таганской. А для трактовки результатов анализа всегда можно обратиться к одному из наших врачей-гемостазиологов.
Патогенетические основы гипокоагуляции — международный студенческий научный вестник (сетевое издание)
1
Ковалев М.C. 1
Майриков В.Р. 1
Гребенникова И.В. 1
1 ГОУ ВПО ВГМУ им. Н.Н. Бурденко
1. Елыкомов В.А., Елыкомов В.А., Копылов А.Н., Копылов А.Н., Летуева М.Н. Изучение тромбогенности у больных с врожденными нарушениями свертываемости крови, перенесших оперативные вмешательства // Современные проблемы науки и образования. 2015. № 4. С. 2-5, 6-7, 10-12.
2.
Дроздова М. Заболевания крови / М.Дроздова. Санкт-Петербург, 2008. С. 122-127
3. Шиффман Ф.Дж. Патофизиология крови / Ф.Дж.Шиффман //пер. с англ. М.: «Издательство БИНОМ», 2014. С. 25-38, 40-55
4. Петровский Б.В. Популярная медицинская энциклопедия / Б.В.Петровский. М., 2011. С. 373-374.
Гемостаз (от греч.
haima— кровь, stasis— остановка) — понятие, включающее в себя остановку кровотечения путем свертывания белков крови, адгезии и агрегации ее клеточных элементов, образование тромба. Это сложный саморегулирующийся физиологический механизм, в который входят множество компонентов свертывающей, противосвертывающей систем, системы фибринолиза и состояние стенки сосудов [1].
Снижение свертываемости крови — гипокоагуляция, сопровождается геморрагическим синдромом, у больных проявляется спонтанно и выражается повышенной кровоточивостью или обильной кровопотерей при незначительной травме сосудов. В медицине встречается гораздо чаще, чем тромбоз [1-2]. Понижение скорости свертываемости крови всегда несет определенную угрозу жизни человека [2].
Знание механизмов развития гипокогуляции необходимо каждому начинающему врачебную практику специалисту.
В основе снижения свертываемости крови лежат следующие механизмы: 1) снижение концентрации в крови прокоагулянтов; 2) недостаточная активация прокоагулянтов; 3) повышенная концентрация или чрезмерная активация антикоагулянтов; 4) повышенная концентрация или чрезмерное усиление активности фибринолитических факторов.
Рассмотрим более подробно каждый из этих механизмов. Дефицит прокоагулянтов (первый механизм) встречается очень часто. Он может быть обусловлен тромбоцитопенией, тромбоцитопатией, недостаточным или нарушенным синтезом различных плазменных факторов свертывания, чрезмерно повышенным потреблением данных факторов в процессе коагуляции [4].
- I. Тромбоцитопении по патогенезу разделяют на следующие виды:
- 1) с повышенным разрушением тромбоцитов в результате:
- — иммунных конфликтов;
- — механического разрушения (спленомегалии);
- 2) с недостатком образования тромбоцитов вследствие:
- — снижения пролиферации унипотентных клеток костного мозга — предшественниц тромбоцитов (апластические анемии);
- — замещения костного мозга опухолевой тканью;
- — недостатка витамина В12 и фолиевой кислоты;
- 3) с повышенным их потреблением (обычно при множественном тромбозе).
Наиболее частой причиной тромбоцитопений является повышенное разрушение клеток. При этом обычно обнаруживают наследуемый дефект структуры мембран тромбоцитов либо снижение активности ферментов гликолиза или цикла Кребса.
Как следствие, значительное укорочение продолжительности жизни тромбоцитов (несколько часов, вместо 7–10 дней) и повышение их разрушения в селезенке. Одновременно с этим отмечается увеличение образования тромбоцитов в единицу времени.
Причина — повышение уровня тромбоцитопоэтинов в связи с тромбоцитопенией.
В клинической практике наиболее часто встречаются: лекарственная, аутоиммунная, обусловленная ВИЧ-инфекцией, трансфузиями, тромбоцитопения беременных, тромботическая тромбоцитопеническая пурпура — более редкий синдром, характеризующийся тромбоцитопеней, микроангиопатической гемолитической анемией, преходящими неврологическими нарушениями, часто сочетающийся с лихорадкой и поражением почек [2, 3].
II. Тромбоцитопатии. Тромбоцитопатиям (ТП), в отличие от тромбоцитопений, свойственны стабильные, длительно сохраняющиеся функциональные, биохимические и морфологические изменения в тромбоцитах, которые наблюдаются даже при их нормальном количестве и не исчезают при устранении тромбоцитопении, если она сочеталась с дисфункцией кровяных пластинок.
По происхождению тромбоцитопатии разделяют на: 1) наследственные и врожденные (первичные); 2) приобретенные (вторичные).
Причины: факторы физического, химического и биологического характера. Виды ТП: 1) с преимущественным нарушением «контактной» активности: агрегации и/или адгезии тромбоцитов (дизагрегационные ТП); 2) с преимущественным нарушением «свертывающей» (прокоагулянтной) активности тромбоцитов («дискоагуляционные» ТП).
Патогенез: 1) нарушение синтеза и накопления в тромбоцитах и их гранулах биологически активных веществ: прокоагулянтов, факторов свертывающей и фибринолитической систем; 2) нарушение реакций «дегрануляции» и «освобождения» тромбоцитарных факторов в плазму крови; 3) нарушение физико-химических свойств и структуры мембран тромбоцитов (изменение поверхностного заряда, нарушение конформации мембранных гликопротеидов, белков и т.д.).
Примером наследственной дезагрегационной тромбоцитопатии служит тромбоастения Гланцмана. Впервые эта патология описана в 1918 г.
как наследственный, передающийся по рецессивному аутосомному типу геморрагический диатез, характеризующийся удлинением времени капиллярного кровотечения и отсутствием или резким ослаблением ретракции кровяного сгустка при нормальном или почти нормальном содержании тромбоцитов в крови [3].
III. Нарушение синтеза плазменных факторов. Ряд прокоагулянтов образуется в печени. Поэтому патология этого органа сопровождается снижением синтеза факторов I (фибриногена), II (протромбина), V (проакцелерина), VII (проконвертина) и др.
Отсюда следует, что при поражениях печени наблюдается гипофибриногенемия, гипопротромбинемия и т.д. Иногда возникает нарушение синтеза этих факторов. В таких случаях говорят о дисфибриногенемии, диспротромбинемии и т.д. Многие из факторов свертывания синтезируются в печени с участием витамина К (факторы II, VII, IX и др.
) — это так называемые «витамино-зависимые прокоагулянты».
Их синтез становится резко сниженным при недостаточном уровне в организме этого витамина, что бывает: 1) при недостаточном образовании витамина К в кишечнике; 2) при патологии печени (отсутствие желчи, нарушение его всасывания в кишечнике); 3) при длительном применении или передозировке антагонистов витамина К (антикоагулянты косвенного механизма действия).
Известен механизм снижения концентрации в крови прокоагулянтов, обусловленный связыванием их аутоантителами (это факторы V, VIII,IX). При этом провоцирующую роль играют тяжелые заболевания (опухоли, сепсис и др.).
Второй механизм развития гипокоагуляции — недостаточная активация прокоагулянтов (при их нормальной концентрации) во многом связан со снижением активирующей роли тромбоцитов (дефицит фактора 3, АДФ).
Как правило, наблюдается при выраженной тромбоцитопении или тромбоцитопатии.
Нарушение активации прокоагулянтов может быть вызвано также расстройствами функционирования калликреин-кининовой системы (при болезни печени, сепсисе, обширном воспалительном процессе или наследственном дефиците компонентов этой системы).
Третий механизм гипокоагуляции связан с нарушениями в системе противосвертывающих факторов.
Например, при анафилактическом шоке, других аллергических реакциях, некоторых лейкозах, лучевой болезни возможно возникновение гипергепаринемии. При патологии печени может возрастать активность антитромбопластинов.
Наконец, при аутоиммунных заболеваниях описано появление в крови патологических белков, обладающих антикоагулянтной активностью.
Четвертый путь развития гипокоагуляции — чрезмерная активация фибринолитических механизмов.
Массивное выделение в кровь тканевых активаторов плазминогена может происходить при обширных травмах, ожогах, некрозе тканей, различных токсических состояниях. Аналогичную роль могут сыграть микробные киназы при тяжелых инфекционных заболеваниях.
Гипокоагуляция в условиях избытка плазмина объясняется тем, что он расщепляет не только фибрин и фибриноген, но также факторы свертывания V,VIII и др. [3, 4].
Т.о, зная основные механизмы формирования гипокоагуляции можно предотвратить развитие многих заболеваний, либо не допустить развития осложнений, связанных с нарушением гемостаза.
Библиографическая ссылка
Ковалев М.C., Майриков В.Р., Гребенникова И.В. ПАТОГЕНЕТИЧЕСКИЕ ОСНОВЫ ГИПОКОАГУЛЯЦИИ // Международный студенческий научный вестник. – 2016. – № 4-2. ;
URL: https://eduherald.ru/ru/article/view?id=16079 (дата обращения: 12.05.2022).
Нарушения свертываемости крови
Нарушение свёртываемости крови – группа патологических состояний, для которых характерны сбои в работе системы гемостаза. Она заключается в том, чтобы сохранять кровь в жидком состоянии, обеспечивать остановку кровотечения в тех случаях, когда были повреждены стенки кровеносных сосудов, а также растворять тромбы, которые уже выполнили свою функцию. Причины могут быть разными: как правило, они возникают из-за нехватки одного или сразу нескольких факторов или появления в крови их ингибиторов. Они провоцируют снижение способности крови ко сворачиванию и развитие тяжёлых и потенциально опасных для жизни человека заболеваний.
Пройти диагностику и лечение нарушения свёртываемости крови в Москве предлагает отделение гематологии ЦЭЛТ.
У нас работают ведущие отечественные гематологи, квалификации которых достаточно для того, чтобы безошибочно устанавливать диагноз и проводить эффективное лечение по международным стандартам. В этом им помогают мощная лечебно-диагностическая база и современные щадящие методики.
Узнать ориентировочные цены на наши услуги можно в прайс-листе в разделе «Услуги и цены» нашего сайта. Рекомендуем уточнять цифры у операторов нашей информационной линии: +7 (495) 788-33-88.
Нарушение свёртываемости крови: причины
Коагуляционный гемостаз представляет собой комплекс сложных процессов биохимии, которые запускаются тромбоцитарным фактором ткани и регулируются многими факторами свёртывания крови.
При его правильной работе обеспечивается закупоривание повреждённой области сосуда тромбом, который называют красным, потому что он включает в себя красные кровяные тельца. В процессе принимают участие около сорока физиологических активных веществ.
Любые отклонения в балансе факторов свёртываемости приводят к нарушениям процесса. Помимо этого, важную роль играет число тромбоцитов.
| Группы нарушений | Этиологические факторы |
| Врождённые/генетические |
|
| Приобретённые | Патологические состояния, которые инициируют снижение уровня фибриногена или тромбоцитов в крови:
|
| Аутоиммунные | Ускоренное разрушение тромбоцитов в селезёнке и снижение их количества в крови. |
Нарушение свёртываемости крови: симптомы
Клинические проявления заболеваний, перечисленных выше, сходны, но появляются в разных сочетаниях и с разной интенсивностью. Геморрагический синдром представлен следующим:
- Кровоизлияния в кожу и клетчатку;
- Кровоточивость дёсен и других слизистых оболочек;
- Формирование синяков даже при лёгких ударах и компрессиях;
- Систематические спонтанные носовые кровотечения;
- Интенсивные менструации у женщин;
- Длительные кровотечения даже при минимальных повреждениях мелких кровеносных сосудов;
- Изливания крови в мышечные и суставные ткани, инициирующие некроз.
Признаки тромбогеморрагического синдрома при нарушениях свёртываемости крови:
- Геморрагическая сыпь, синяки, гематомы;
- Интенсивная кровоточивость из мест уколов и ран;
- Бледность кожных покровов, её холодность;
- Отёки желудочно-кишечного тракта;
- Сочетание некрозных очагов и множественных кровоизлияний.
Нарушение свёртываемости крови: диагностика
Диагностика заболеваний, связанных с нарушением свёртываемости крови, гематологами ЦЭЛТ заключается во всесторонних исследованиях крови. Они необходимы для того, чтобы выяснить следующие параметры и факторы:
- Время свёртываемости крови;
- Скорость коагуляционного процесса;
- Активированное время свёртывания;
- Скорость появления фибрина;
- Наличие дефицита плазменных факторов свёртывания;
- Прочее.
Для того, чтобы оценить состояние селезёнки, кишечника, печени, головного мозга, проводят рентгенографические исследования, УЗ-сканирование и магнитно-резонансную томографию.
Нарушение свёртываемости крови: лечение
Разработка тактики лечения гематологами ЦЭЛТ основана на результатах диагностики и индивидуальных показаниях пациента.
| Заболевание | Особенности лечения |
| ДВС | Лечение будет эффективным при условии его диагностики на начальных стадиях развития. Больного с ярко проявленной симптоматикой госпитализируют и, если это необходимо, проводят искусственную вентиляцию лёгких и активную противошоковую терапию. Если клинические проявления минимальны: усилия направляют на лечение фоновых заболеваний и коррекцию гемодинамики наряду с устранением нарушений работы поражённых внутренних органов. Применяемые методики:
|
| Тромбоцитопеническая пурпура | Лечение не показано при изолированной форме, протекающей без геморрагического синдрома. При средней тяжести патологии пациентам с высоким риском кровотечений назначают медикаментозную терапию. В процессе применяют:
У пациентов с хронической формой и частыми сильными кровотечениями во внутренние органы удаляют селезёнку, назначают цитостатики. |
| Ангиогемофилия | При минимальных клинических проявлениях и умеренном гемосиндроме регулярное лечение не требуется. Оно целесообразно в ситуациях когда существует высокий риск развития кровотечения: во время родовспоможения, при травматических повреждениях, перед операциями и стоматологическими процедурами. Таким образом обеспечивается необходимый уровень дефицитных факторов свёртывания, что исключает негативные последствия подобных процедур. |
| Гемофилия | Полностью излечить это заболевание невозможно, поэтому больным назначают заместительную терапию с применением концентратов VIII-го и IX-го факторов свёртывания крови. При подборе их доз учитывают степень выраженности патологии, а также тяжесть и вид кровотечения. Лечение проводится в качестве превентивной меры и по требованию. Для этого вводят концентраты факторов свёртывания, которые позволяют исключить развитие кровотечений. Любые хирургические вмешательства у таких пациентов проводят с применением гемостатической терапии. |
В отделении гематологии ЦЭЛТ ведут приём кандидаты, доктора и профессоры медицинских наук с десятилетиями опыта практической и научной работы. Вы можете записаться к ним на приём онлайн, через наш сайт или обратившись к нашим операторам. Наша клиника является многопрофильной и располагает отделением урологии, где можно пройти процедуру лазерной литотрипсии и избавиться от камней в почках.
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация — 3500
- Повторная консультация — 2300
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Лабораторные исследования
- Клинический анализ крови — 950 руб.
- Коагулограмма развернутая — 2 000 руб.
- Обмен железа (железо несвязанное, трансферин) — 700 руб.
- Витамин В 12 — 650 руб.
- Фолиевая кислота — 650 руб.
- Цитологическое исследование пунктатов (1 локализация) — 1 900 руб.
- Цитологическое исследование пунктатов щитовидной железы и других органов и тканей (1 локализация) — 1 900 руб.
- Гистологическое исследование биопсийного материала лимфоузлов — 4900 руб.
- Гистологическое исследование биопсийного материала ткани костного мозга — 14500 руб.
Ультразвуковые исследования
- УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) — 3 800 руб.
- УЗИ лимфатических узлов, комплексное (несколько регионов) — 3 000 руб.
- Ультразвуковое исследование и компрессионная эластография поверхностных лимфатических узлов — 4000 руб.
Рентгенологические исследования
- Рентгенография органов грудной клетки (обзорная) — 2500 руб.
Компьютерная и магнитно-резонансная томография
- КТ гепато-панкреато-дуоденальной области и селезенки — руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества — 14 000 руб.
Гематолог может дать вам рекомендации по профилактике заболеваний и улучшению общего состояния крови. Используемые в этом случае медикаменты активизируют природные процессы в организме, давая ему самому накопить силы для противостояния возможным болезням.
Синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром)
Синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) – состояние, характеризующееся нарушениями в системе свертывания крови. При этом в зависимости от стадии ДВС-синдрома происходит образование множественных тромбов (кровяных сгустков) в сосудах различных органов либо возникает кровотечение.
Система свертывания крови включает в себя тромбоциты и факторы свертывания (специфические белки и неорганические вещества). В норме механизмы свертывания крови активизируются при дефекте стенки сосуда и кровотечении. В результате образуется тромб (кровяной сгусток), который закупоривает поврежденное место. Этот защитный механизм предотвращает потерю крови при различных повреждениях.
Синдром диссеминированного внутрисосудистого свертывания возникает на фоне других серьезных заболеваний (например, осложнений во время родов и беременности, тяжелых травм, злокачественных опухолей и других).
При этом из поврежденных тканей выделяется значительное количество факторов свертывания, что приводит к образованию множественных тромбов в различных органах и тканях.
Это затрудняет кровообращение в них и, как следствие, вызывает их повреждение и нарушение функций.
Большое количество тромбов приводит к уменьшению количества факторов свертывания крови (они расходуются в процессе формирования тромбов). Это снижает способность крови к свертыванию и приводит к кровотечениям (стадия гипокоагуляции).
ДВС-синдром является тяжелым осложнением и угрожает жизни пациента. Требуется проведение неотложных лечебных мероприятий, направленных на лечение основного заболевания (на фоне которого возник ДВС-синдром), предупреждение образования новых тромбов, остановку кровотечения, восстановление дефицита факторов свертывания и компонентов крови, поддержание нарушенных функций организма.
- Синонимы русские
- Коагулопатия потребления, синдром дефибринирования, тромбогеморрагический синдром.
- Синонимы английские
- Disseminated intravascular coagulation, сonsumption сoagulopathy, defibrination syndrome.
- Симптомы
- Симптомысиндрома диссеминированного внутрисосудистого свертывания зависят от стадии заболевания.
- На стадии повышенной свертываемости крови образуются множественные тромбы в различных органах.
- При тромбах в сосудах сердца и легких могут возникать эти и другие симптомы:
- боль в груди (может распространяться на левую руку, плечо, спину, шею, челюсть, верхнюю часть живота);
- одышка;
- чувство нехватки воздуха;
- холодный пот;
- тошнота;
- рвота.
Признаки образования тромбов в венах ног:
- боль в ногах;
- покраснение;
- жар;
- отечность.
При тромбозе сосудов головного мозга может развиваться острое нарушение мозгового кровообращения (инсульт). Ему сопутствуют:
- головная боль;
- потеря сознания;
- тошнота, рвота;
- речевые нарушения;
- слабость в мышцах или обездвиженность руки, ноги на одной стороне;
- слабость в мышцах или обездвиженность одной стороны лица;
- онемение преимущественно одной стороны тела.
Образование тромбов в сосудах других органов (например, почек) приводит к их повреждению и нарушению функций (почечная недостаточность).
Постепенно уменьшается количество факторов свертывания крови, так как они расходуются в процессе образования множественных тромбов. В результате ДВС переходит в стадию гипокоагуляции (снижения свертываемости крови). При этом может возникать кровотечение.
Симптомывнутреннего кровотечения (в различные внутренние органы и ткани):
- кровь в моче – в результате кровоизлияния в мочевой пузырь, почки;
- кровь в кале – кровоизлияние в желудочно-кишечном тракте (например, в желудке, тонком кишечнике);
- резкая головная боль, потеря сознания, судороги и другие проявления – при кровоизлиянии в мозг.
Симптомынаружного кровотечения:
- длительное кровотечение даже из минимальных повреждений кожи (например, из места инъекции);
- кровотечение из носа, десен;
- длительное обильное менструальное кровотечение у женщин;
- точечные кровоизлияния на коже (петехии).
- Таким образом, проявления синдрома диссеминированного внутрисосудистого свертывания многообразны и зависят от стадии ДВС-синдрома, преимущественного поражения определенных органов.
- Общая информация о заболевании
- Синдром диссеминированного внутрисосудистого свертывания – нарушение в системе свертывания крови, которое развивается на фоне различных тяжелых заболеваний.
- Причинами развития ДВС-синдрома могут быть:
- осложнения во время беременности и родов (например, отслойка плаценты, гибель плода, тяжелая кровопотеря и другие);
- сепсис – тяжелое заболевание, при котором инфекция циркулирует в крови и разносится по всему организму;
- тяжелые травмы, ожоги, при которых в кровоток попадает большое количество веществ из разрушенных клеток, повреждается эндотелий (внутренняя стенка сосудов); эти и другие механизмы могут вызывать активацию процессов свертывания крови;
- злокачественные опухоли – механизм развития диссеминированного внутрисосудистого свертывания при злокачественных опухолях изучен не до конца, по мнению исследователей, некоторые виды злокачественных опухолей (например, аденокарцинома поджелудочной железы) могут выделять в кровь вещества, активирующие процессы свертывания крови;
- сосудистые нарушения – такие сосудистые заболевания, как аневризма аорты (расширение сосуда, которое грозит его разрывом), могут вызывать локальное усиление коагуляции (свертывания крови). Попадая в кровоток, активированные факторы свертывания приводят к синдрому диссеминированного внутрисосудистого свертывания во всем организме;
- укусы ядовитых змей.
Таким образом, данные состояния способны вызывать выход в кровь большого количества стимуляторов свертывания крови, в результате чего происходит образование тромбов в сосудах различных органов.
Это может приводить к нарушению кровоснабжения легких, почек, головного мозга, печени и других органов.
В наиболее тяжелых случаях происходит выраженное нарушение функций нескольких органов (полиорганная недостаточность).
Постепенно происходит снижение уровня факторов свертывания крови, так как они расходуются при образовании тромбов. В результате способность крови к свертыванию резко снижается.
Это может приводить к возникновению кровотечений.
Выраженность кровотечения может варьировать от небольших кровоизлияний на коже (петехий), до возникновения массивных кровотечений из желудочно-кишечного тракта, кровоизлияний в головной мозг, легкие и другие органы.
Синдром диссеминированного внутрисосудистого свертывания бывает острым и хроническим. При остром ДВС — синдроме после короткой фазы гиперкоагуляции (повышенной свертываемости крови) может развиваться гипокоагуляция (снижение свертываемости крови). При этом основными проявлениями будет возникновение кровотечений и кровоизлияний в различные органы.
При хроническом ДВС-синдроме на первый план выступает образование тромбов. Частой причиной хронического синдрома диссеминированного внутрисосудистого свертывания является рак.
Синдром диссемнированного внутрисосудистого свертывания является грозным осложнением. По данным различных исследователей, наличие ДВС-синдрома увеличивает риск летального исхода в 1,5 — 2 раза.
Кто в группе риска?
К группе риска относятся:
- женщины, имеющие серьезные осложнения во время беременности и родов (например, отслойка плаценты)
- пациенты с сепсисом (тяжелое состояние, при котором происходит распространение инфекции током крови по всему организму)
- лица, имеющие тяжелые травмы, ожоги
- лица, имеющие злокачественные опухоли (например, аденокарцинома простаты)
- лица, подвергшиеся укусам ядовитых змей.
Диагностика
Ключевую роль в диагностике синдрома диссеминированного внутрисосудистого свертывания имеет лабораторная диагностика. Определение параметров свертывания крови также имеет большое значение при лечении ДВС – синдрома. Проводятся следующие лабораторные исследования:
- Коагулограмма. Анализ свертывающей системы крови. Свертывание крови – сложный процесс, в котором участвует множество компонентов. Оценка параметров свертывания включает в себя несколько показателей: АЧТВ (Активированное частичное тромбопластиновое время), МНО (Международное нормализованное отношение), протромбиновый индекс, антитромбин III, D-димеры, фибриноген и другие. При ДВС-синдроме требуется комплексная оценка данных показателей.
- Активированное частичное тромбопластиновое время (АЧТВ). Показывает время, за которое образуется сгусток крови при добавлении в плазму крови (жидкая часть крови) определенных химических реагентов. Повышение данного показателя говорит о гипокоагуляции, то есть снижении способности крови к свертыванию (склонность к кровотечению), снижение данного показателя является указанием на повышенный риск тромбообразования (образования кровяных сгустков).
- Протромбиновый индекс (ПИ). Протромбин – белок, который образуется в печени. Он является предшественником тромбина – белка, необходимого для свертывания крови. Протромбиновый индекс показывает отношение времени свертывания плазмы здорового человека к времени свертывания плазмы пациента. Выражается данный показатель в процентах. Увеличение данного показателя указывает на повышенную свертываемость крови, уменьшение – снижение способности крови к формированию кровяного сгустка.
- Международное нормализованное отношение (МНО). Показатель системы свертывания крови. Увеличение данного показателя наблюдается при снижении способности крови к свертыванию. Является важным параметром при лечении препаратами, влияющими на систему свертывания крови.
- Антитромбин III. Является природным веществом, которое снижает свертываемость крови. В стадии образования тромбов количество антитромбина уменьшается. По данному показателю косвенно можно судить о выраженности ДВС-синдрома.
- Фибриноген. Фибриноген – белок, который необходим для процесса свертывания крови. В стадию повышенной свертываемости крови при ДВС-синдроме наблюдается снижение уровня фибриногена.
- D-димеры. D – димеры являются одним из конечных продуктов расщепления фибриногена (белка, участвующего в свертывании крови). Повышение уровня D – димеров указывает на активацию тромбообразования. Уровень повышен в стадию гиперкоагуляции при ДВС-синдроме.
- Тромбиновое время. Время, необходимое для образования сгустка фибрина (белок, необходимый для образования тромба) при добавлении фермента (тромбина). Увеличение данного показателя наблюдается при гипокоагуляции (снижении способности крови к свертыванию).
- Общий анализ крови. Данный показатель позволяет определить количество основных компонентов крови: эритроцитов, гемоглобина, тромбоцитов, лейкоцитов. При ДВС – синдроме может быть снижение количества тромбоцитов.
Оценка функции почек, печени:
- Креатинин в сыворотке крови. Креатинин образуется в мышцах, затем попадает в кровь. Участвует в обменных процессах, сопровождающихся выделением энергии. Выводится из организма с мочой через почки. При нарушении функции почек уровень креатинина в крови возрастает.
- Мочевина в сыворотке. Мочевина – конечный продукт обмена белков. Выводится из организма почками с мочой. Уровень мочевины возрастает при нарушении функционирования почек.
- Аланинаминотрансфераза (АЛТ). Аланинаминотрансфераза — фермент, который содержится во многих клетках организма, преимущественно в клетках печени. При повреждении клеток печени данный фермент попадает в кровь. Повышение уровня данного фермента наблюдается при поражении печени.
Исследования:
Диагностика ДВС-синдрома основана на клинических данных и лабораторных анализах. Различные исследования могут быть необходимы для диагностики основного заболевания, возникших осложнений. Необходимость проведения и объем исследований определяется лечащим врачом.
Лечение
Тактика лечения синдрома диссеминированного внутрисосудистого свертывания зависит от причин его возникновения, тяжести состояния больного и других факторов.
Острый синдром диссеминированного внутрисосудистого свертывания является тяжелым состоянием, которое угрожает жизни больного и требует проведения интенсивных лечебных мероприятий.
Лечение может быть направлено на устранение причин, вызвавших ДВС – синдром (основное заболевание), на предупреждение образования тромбов в сосудах, остановку кровотечения, восстановление нормального объема крови и ее компонентов.
Для этого может проводиться переливание свежезамороженной плазмы (жидкая часть крови, взятая от донора), компонентов крови, внутривенное введение различных растворов, применяются препараты, влияющие на свертываемость крови, и другие медикаменты.
- Профилактика
- Специфической профилактики синдрома диссеминированного внутрисосудистого свертывания не существует.
- Рекомендуемые анализы
- Коагулограмма №3 (ПИ, МНО, фибриноген, АТIII, АЧТВ, D-димер)
- Тромбиновое время
- Общий анализ крови
- Креатинин в сыворотке
- Мочевина в сыворотке
- Аланинаминотрансфераза (АЛТ)
Литература
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011. Chapter 116. Coagulation Disorders. Disseminated Intravascular Coagulation.
- Mark H. Birs, The Merk Manual, Litterra 2011. Chapter 17, p. 694. Disseminated Intravascular Coagulation.