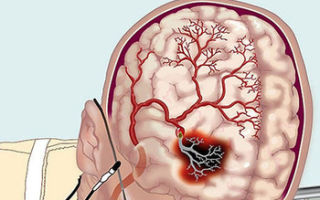
Яремные вены относятся к системе верхней полой вены и отвечают за отток крови от головы и шеи. Другое их название – югулярные. Это три парных сосуда: внутренняя, внешняя, передняя.
Немного анатомии
Основной объем крови отводится из головы и шеи через самую крупную из яремных – внутреннюю. Ее стволы достигают в диаметре 11-21 мм.
Начинается она у черепного югулярного отверстия, затем расширяется, образуя сигмовидный синус, и спускается вниз к месту, где соединяется ключица с грудиной.
На нижнем конце, перед тем как соединиться с подключичной веной, образует еще одно утолщение, выше которого, в области шеи, находятся клапаны (один или два).
У внутренней яремной вены есть внутричерепные и внечерепные притоки. Внутричерепные – это синусы твердой оболочки мозга с впадающими в них венами мозга, глазниц, органов слуха, костей черепа.
Внечерепные вены – это сосуды лица и наружной поверхности черепа, которые впадают во внутреннюю яремную по ходу ее пролегания.
Внечерепные и внутричерепные вены соединены между собой связками, которые проходят через специальные черепные отверстия.
Внутренняя яремная вена – основная магистраль, отводящая от головы кровь, насыщенную углекислым газом. Эту вену, ввиду удобного ее расположения, в медицинской практике используют для постановки катетеров, чтобы ввести лекарственные препараты.
Вторая по значимости – наружная. Она проходит под подкожной клетчаткой по передней стороне шеи и собирает кровь с наружных частей шеи и головы. Находится близко к поверхности и легко прощупывается, особенно заметна при пении, кашле, крике.
Самая мелкая из яремных вен – передняя югулярная, образованная поверхностными сосудами подбородка. Она идет по шее вниз, сливаясь с наружной веной под мышцей, соединяющей сосцевидный отросток, грудину и ключицу.
Функции яремных вен
Эти сосуды выполняют очень важные функции в организме человека:
- Обеспечивают обратный ток крови после насыщения ее углекислым газом, продуктами обмена и токсинами от тканей шеи и головы.
- Отвечают за нормальную циркуляцию крови в церебральных отделах.
Катетеризация
Для венозного доступа в медицинской практике обычно используется правая внутренняя яремная вена или правая подключичная. При проведении процедуры на левой стороне есть риск повреждения грудного лимфатического протока, поэтому удобнее проводить манипуляции справа. Кроме того, по левой яремной магистрали осуществляется кровоотток от доминирующей части головного мозга.
По мнению медиков, предпочтительнее пункция и катетеризация именно внутренней яремной, чем подключичных вен, из-за меньшего числа осложнений, таких как кровотечения, тромбозы, пневмоторакс.
Схема катетеризации яремной вены
Основные показания процедуры:
- Невозможность или неэффективность введения лекарств в периферические сосуды.
- Предстоящая длительная и интенсивная инфузионная терапия.
- Необходимость диагностики и контрольных исследований.
- Проведение дезинтоксикации методом плазмофереза, гемодиализа, гемоабсорбции.
Катетеризация внутренней яремной вены противопоказана, если:
- в анамнезе есть хирургические операции в области шеи;
- нарушена свертываемость крови;
- есть гнойники, раны, инфицированные ожоги.
К внутренней яремной вене есть несколько точек доступа: центральный, задний и передний. Самый распространенный и удобный из них – центральный.
Техника пункции вены центральным доступом следующая:
- Больного укладывают на спину, голову поворачивают налево, руки вдоль туловища, стол со стороны головы опускают на 15 °.
- Определяют положение правой сонной артерии. Внутренняя яремная вена располагается ближе к поверхности параллельно сонной.
- Место пункции обрабатывают антисептиком и ограничивают стерильными салфетками, в кожу и подкожную клетчатку вводят лидокаин (1 %) и начинают поиск расположения вены внутримышечной поисковой иглой.
- Определяют ход сонной артерии левой рукой и вводят иглу латеральнее сонной артерии на 1 см под углом 45 °. Медленно продвигают иглу, пока не появится кровь. Вводят не глубже, чем на 3-4 см.
- Если удалось найти вену, поисковую иглу удаляют и вводят иглу из набора, запомнив путь, или сначала вводят иглу из набора в направлении, найденном поисковой иглой, затем удаляют последнюю.
Установка катетера обычно происходит по Сельдингеру. Техника введения следующая:
- Нужно убедиться, что кровь свободно попадает в шприц, и отсоединить его, оставив иглу.
- В иглу вводят проводник примерно на половину его длины и удаляют иглу.
- Кожу надсекают скальпелем и вводят дилататор по проводнику. Дилататор берут рукой ближе к телу, чтобы он не перегибался и не травмировал ткани. Дилататор полностью не вводят, лишь создают тоннель в подкожной клетчатке без проникновения в вену.
- Удаляют дилататор, вводят катетер и извлекают проводник. Делают пробу на аллергическую реакцию на лекарственный препарат.
- По свободному току крови можно понять, что катетер находится в просвете сосуда.
Патологии яремных вен
К основным заболеваниям этих вен относятся патологии, характерные для всех крупных сосудов:
- флебит (воспаление);
- тромбоз (образование кровяных сгустков внутри сосудов, препятствующих кровотоку;
- эктазия (расширение).
Флебит
Это воспалительное заболеваний стенок вен. В случае с яремными венами выделяют три типа флебитов:
- Перифлебит – воспаление тканей подкожной клетчатки, окружающей сосуд. Основной симптом – отеки в области яремного желоба без нарушения циркуляции крови.
- Флебит – воспаление венозной стенки, сопровождающееся плотным отеком, при этом проходимость сосуда сохраняется.
- Тромбофлебит – воспаление стенки вены с образованием тромба внутри сосуда. Сопровождается болезненным плотным отеком, горячей кожей вокруг него, циркуляция крови нарушена.
Причин флебитов яремной вены может быть несколько:
- раны, ушибы и другие травмы;
- нарушение стерильности при постановке катетеров и при инъекциях;
- попадание лекарственных препаратов в ткани вокруг сосуда (часто случается при введении хлористого кальция помимо вены);
- попадание инфекции с соседних тканей, которые поражены вредными микроорганизмами.
При неосложненных флебитах (без нагноения) назначают местное лечение в виде компрессов и мазей (гепариновой, камфарной, ихтиоловой).
Гепариновую мазь испольтзуют при флебитах для профилактики образования тромбов
Гнойный флебит требует иного подхода. В этом случае показаны:
- противовоспалительные препараты (Диклофенак, Ибупрофен);
- лекарства, укрепляющие стенки сосудов (Флебодиа, Детралекс);
- средства, препятствующие тромбообразованию (Курантил, Трентал).
Если терапевтические методы не приносят результата, производится иссечение пораженного участка вены хирургическим путем.
Флебэктазия
Так в медицине называют расширение яремной вены. Как правило, в начале болезни какие-либо симптомы отсутствуют. Заболевание может протекать годами, никак себя не проявляя. Клиническая картина разворачивается следующим образом:
- Первые проявления – это безболезненное увеличение вены на шее. Внизу образуется припухлость, по форме напоминающая веретено, вверху появляется выбухание синеватого цвета в виде мешочка.
- На следующей стадии появляется ощущение давления при крике, резких движениях головой, наклонах.
- Затем в шее возникает боль, дыхание затруднено, а голос становится осипшим.
Эктазия может развиться в любом возрасте, и основные причины следующие:
- Ушибы головы и шеи, сотрясения мозга, черепно-мозговые травмы.
- Сидячая работа без перерывов на протяжении длительного времени.
- Переломы ребер, травмы позвоночника и спины.
- Нарушение работы клапанного аппарата, который не может регулировать движения и крови, в результате чего она скапливается и растягивает сосудистые стенки.
- Гипертония, ишемическая болезнь, заболевания миокарда, пороки сердца, сердечная недостаточность.
- Длительная неподвижность из-за патологий позвоночника или мышечных тканей.
- Лейкемия.
- Опухоли (доброкачественные или злокачественные) внутренних органов.
- Эндокринные нарушения.
Чаще всего яремные вены расширены сразу по нескольким причинам.
Лечение эктазии зависит от общего состояния больного, степени тяжести заболевания и от того, насколько сосуд расширен и как это влияет на окружающие его ткани. Если нормальной работе организма ничего не угрожает, пациент будет находиться под наблюдением и какого-либо специального лечения не потребуется.
Если расширенная яремная вена негативно влияет на здоровье, потребуется хирургическое лечение. Проводится операция по удалению патологически расширенного участка, а здоровые участки соединяются в один сосуд.
Что касается осложнений, то есть вероятность разрыва сосуда и кровотечения, что чаще всего заканчивается смертью. Хотя разрывы при эктазии случаются редко, не стоит пускать заболевание на самотек. Необходимо постоянно наблюдаться у врача, чтобы в случае прогрессирования болезни он смог своевременно назначить хирургическую операцию.
Тромбоз яремных вен
При тромбозах внутри сосуда формируется кровяной сгусток, который препятствует току крови. Тромбоз яремных вен бывает врожденным, приобретенным и смешанным.
К наследственным факторам риска относятся:
- особое строение вен;
- дефицит антитромбина-3;
- нарушение свертывания крови;
- нехватка протеинов C, S.
К приобретенным:
- хирургическое вмешательство и состояние после операции;
- опухоль;
- пожилой возраст;
- послеродовый период;
- длительное обездвижение во время длительной поездки, перелета;
- химиотерапия;
- антифосфолипидный синдром;
- травмы, в результате которых вена подверглась компрессии;
- внутривенное введение наркотических средств;
- гипсовая повязка;
- катеризация вен;
- острый инфаркт, инсульт;
- климактерический период;
- красная волчанка;
- курение;
- язва желудка, сепсис;
- гормонотерапия;
- тромбоцитоз;
- резкое обезвоживание;
- эндокринные болезни;
- прием гормональных средств контрацепции.
Из смешанных можно назвать повышение в крови некоторых факторов свертывания, фибриногена и гомоцистеина.
Симптомы тромбоза:
- сильная боль в области шеи и ключицы во время поворота головы, которая может отдавать в руку;
- отек, покраснение или посинение в районе тромба;
- выраженность венозного рисунка;
- отек зрительного нерва и ухудшение зрения;
- сепсис;
- слабость в руках и ногах;
- гангрена конечностей;
- эмболия легочной артерии.
При тромбозе яремной вены назначают медикаменты и антикоагуляцонное лечение, в редких случаях проводят хирургическую операцию.
Так выглядит вздутие яремных вен у пациентов
Из препаратов показаны:
- противовоспалительные;
- обезболивающие;
- флеботоники;
- антикоагулянты (Кардиомагнил, Тромбо АСС, Варфарин, введение гепарина под кожу при острых формах).
Кроме этого, назначают диету с низким содержанием холестерина.
В некоторых случаях может потребоваться тромбэктомия (удаление тромба с иссечением тканей) и тромболизис, при котором происходит рассасывание тромбов.
Врожденные пороки яремной вены
К врожденным заболеваниям относятся гипоплазия (недоразвитие) и аневризма яремной вены.
Симптоматика гипоплазии зависит от степени тяжести болезни.
Если отклонения от нормы незначительные, она компенсируется за счет того, что вторая вена из пары берет на себя функции дефектной магистрали, тогда развитие ребенка и его дальнейшая жизнь протекают нормально.
При значительных отклонениях в развитии яремной вены ребенок может испытывать сильные головные боли, у него часто случается рвота, он отстает в развитии из-за плохого оттока крови от головы. В этом случае требуется хирургическое вмешательство.
Врожденная аневризма яремных вен, как правило, диагностируется в 2 года. Такое заболевание встречается довольно редко. Основной его симптом – шарообразное выпячивание на сосудистой стенке при спазме мышц. При врожденной аневризме требуется хирургическое лечение.
В современных условиях патологии яремных вен достаточно легко диагностируются с помощью современных методов, таких как УЗИ сосудов, КТ, МРТ, тромбоэластография, лабораторные тесты протромбинового времени. Главное, внимательно относиться к любым изменениям в организме и вовремя обращаться к врачу.
Аневризма сонной артерии: симптомы, диагностика и лечение
- Головокружение;
- постоянный звон в ушах;
- беспричинные головные боли;
- ощущение хронической усталости;
- нарушения сна.
Чем больше размеры аневризматического образования, тем ярче становятся проявления симптоматики: учащается и усиливается головная боль, появляются неприятные ощущения в грудной области, одышка, снижения остроты зрения. Также может возникать осиплость голоса, нарушение координации, ощущение сосудистой пульсации, проводимой в голову.
Симптоматика аневризматического выпячивания включает в себя картину мини-инсульта или транзиторной ишемической атаки (TИA).
TИA — это эпизод нарушения кровообращения головного мозга с временными симптомами, подобными инсульту, которые могут включать незначительные нарушения мимики лица, чрезмерную усталость или сон, мышечную слабость на одной стороне тела, невнятную речь или затруднение речи и головокружение. TИA часто считается предупреждающим знаком о том, что истинный инсульт может произойти в будущем, если что-то не сделано для его предотвращения.
Каротидные аневризмы могут образовывать тромбы в артериях, которые блокируют кровообращение в мозге. Согласно исследованию, опубликованному Медицинским центром Университета Мэриленда (УГМК), тромбоз сонной артерии присутствовал в 6,2% от общего числа участников, прошедших скрининг. Тромбоз сонной артерии может привести к частым инсультам, которые вызывают паралич, повреждение головного мозга или смерть. Сгусток крови также может оторваться от аневризмы и двигаться в мозг, что в последствии приводит к блокированию мозговой артерии.
Сильная головная боль, которая начинается внезапно, является характерным признаком разрыва аневризмы в сонной артерии. Боль настолько сильная, что большинство людей описывают ее как «худшую боль, когда-либо ощущаемую». Чрезвычайно сильная головная боль обычно сопровождается тошнотой и рвотой, онемением шеи и в некоторых случаях временной потерей сознания.
Вторичные симптомы, вызванные аневризмой сонной артерии, возникают из-за её давления на окружающие структуры. При расширении аневризмы сжимаются нервы и вены, что приводит к таким симптомам, как отек лица и покалывание, онемение на лице или во рту, потеря голоса или охриплость, затруднение речи и затруднение при глотании.
Неразорвавшаяся аневризма сонной артерии может стать причиной проблем со зрением. Она может вызвать размытость или двоение в глазах, хронически расширенные зрачки, а также боль, иррадиирущую в лоб. В случае разрыва сонной артерии может также произойти временная потеря зрения.
Диагностика: как узнать и отличить болезнь?
Дифференцировать данное заболевание нужно со следующими патологиями: ишемическим инсультом, синдромом кавернозного синуса, кластерной головной болью, фибромышечной дисплазией, неврофиброматозом, шейной формой лимфогранулематоза.
Диагностической алгоритм аневризмы сонной артерии включает в себя:
- анамнестические данные;
- результаты физического осмотра (пальпируемая мешковидная опухоль в области шеи);
- УЗИ шеи. Это исследование служит для определения размера и расширения аневризмы;
- ангиографию – золотой стандарт диагностики аневризмы сонной артерии;
- контрастная КТ – обладает такими преимуществами, как легкая и быстрая применимость; является минимально инвазивным методом, который дает возможность увидеть изменения сосудистой стенки, объемом менее 1 мм;
- магнитно-резонансная ангиография – является неинвазивным методом, который может визуализировать сосудистые структуры без необходимости использования контрастной среды или рентгеновского излучения. МРА может показывать тромбированные части аневризмы и остаточные характеристики потока крови.
Лечение и реабилитация пациента с аневризмой сонной артерии
Цель лечения аневризмы – уменьшить симптомы и снизить риск осложнений. Перед тем, как выбрать какой-либо метод, важно обсудить потенциальные выгоды, риски и побочные эффекты.
Если аневризма мала и не вызывает каких-либо симптомов, выбирается выжидающая тактика с тщательным контролем состояния, обследованием с помощью ультразвука, КТ или МРТ каждые шесть-двенадцать месяцев.
Если же есть риск осложнений — применяют хирургическое лечение. Оперативное вмешательство влечет за собой резекцию той части сонной артерии, которая связана с аневризмой, и замену удалённого участка трансплантатом.
Реабилитация пациентов состоит из контроля за артериальном давлением, отказа от курения, соблюдением диеты (уменьшение в рационе жиров, углеводов), приема медикаментозных средств для разжижения крови, умеренных физических нагрузок.
Выводы
Итак, аневризма сонной артерии — действительно редкое заболевания, которое следует учитывать при проведении дифференциальной диагностики болезней с наличием пульсирующего образования в шее и неврологической симптоматики.
У подобных пациентов могут быть такие жалобы, как дисфагия, головная боль, боль в шее, ощущение ретроорбитального давления, оталгии и симптомов сердечно-сосудистых заболеваний. Ранняя диагностика и лечение имеют большое значение, поскольку цереброваскулярные осложнения и смерть наблюдаются в 50-70 процентах случаев.
А вот удовлетворительные результаты оперативного лечения убеждают в необходимости агрессивной терапии данного заболевания.
Расширение яремной вены на шее: причины, ложа правой внутренней, шейной, последствия, левой, лечение
Нередко врач диагностирует у пациента расширение яремной вены на шее, причины заболевания связаны с нарушением функции клапанов и прекращением движения крови, дисфункцией венозной системы.
Причины
Флебэктазия (расширение) сосудов на шее приводит к увеличению правой или левой, а также внутренней яремной (югулярной) вены. Патологический процесс влияет на состояние внутренней стенки сосудов, вызывая развитие флебита.
Расширение правой внутренней яремной вены опасно для жизни больного, т. к. по крупному сосуду движется кровь из черепа. Рядом с сосудистыми стволами расположены ложа, в которых находятся сонные артерии и нервные волокна.
Нередко патологию вызывают такие причины расширения ВЯВ, как:
- Травма в области шеи, черепа, сопровождающаяся повреждением сосудов или близлежащих тканей с последующим развитием воспаления.
- Инфицирование вены при установке катетера для инъекций.
- Развитие воспаления в окружающих тканях.
- Раздражающее действие лекарственных препаратов при неправильном их введении.
- Застой крови, вызванный травмой в области спины.
- Длительное нахождение в неудобной позе, когда яремная вена на шее расширена. Причина патологии заключается в сидячей работе, неправильном выполнении упражнений из йоги.
- Изменения в работе сердца и сосудов, вызванные снижением эластичности капилляров при гипертензии, ишемической болезни сердца, хронической сердечной недостаточности.
- Развитие опухоли, вызывающей сжатие крупных кровеносных сосудов.
Эндокринные нарушения способствуют расширению яремных коллекторов, как у взрослого пациента, так и у ребенка.
Симптомы
Поражение сосудов шейных в начальной стадии не имеет характерных симптомов. Вздутие на боковой поверхности напоминает небольшой мешочек, нижние сосуды образуют объемное тело, похожее на веретено. Основной признак патологического расширения вены — чувство давления в месте выхода яремных сосудов, увеличивающееся при резком движении головой или громком крике.
Важная информация: Лучшие клиники ЭКО в Москве
В тяжелых случаях возникают неприятные ощущения в области шеи, появляется охриплость голоса и прерывистое дыхание. На 3 стадии болезни пациент нуждается в срочном лечении, т. к. происходят нарушения в работе всей кровеносной системы.
Эктазия сосуда справа у ребенка проявляется дискомфортом в области шеи. Иногда он жалуется на боль и давление, если наклоняет голову вниз или в сторону. В некоторых случаях пациент отмечает комок в горле, который не поддается лечению лекарственными средствами.
Расширение вен на шее при перикардите сопровождается симптомами почечной недостаточности. При кардиомиопатии пациент жалуется на боли в области сердца, одышку, повышение артериального давления.
Эктазию внутренней яремной вены сопровождают такие симптомы, как:
- увеличение печени;
- появление отеков на ногах;
- образование жидкости в брюшной полости.
Лечение
Больному назначают симптоматическое лечение, расширение югулярной вены на шее устраняют с помощью таких препаратов, как:
- Диклофенак;
- Ибупрофен;
- Димедрол;
- Супрастин.
В некоторых случаях пациент принимает такие антибактериальные препараты, как:
Если состояние больного стабильно, он использует такие медикаменты, как:
- Гепариновая мазь;
- ацетилсалициловая кислота;
- Эскузан.
Если наблюдается расширение венозной левой вены и ухудшение циркуляции крови, человеку рекомендуют хирургическую операцию для восстановления полноценного кровотока.
Оперативное вмешательство проводят под общим наркозом. Для лечения венозной аневризмы применяют метод ее окутывания капроновой лентой или полиуретановой спиралью. Материалы рассасываются, а плотный футляр мешает дальнейшему расширению сосуда.
Наиболее эффективной является резекция аневризмы с последующим восстановлением кровотока путем создания прямого анастомоза вены.
Важная информация: Симптомы и лечение гемобластоза
Последствия
Эктазия совокупности сосудов, обеспечивающих кровяной отток от головы, может иметь неприятные последствия, расширение яремной вены на шее нередко приводит к появлению осложнений. Редкое заболевание, встречающееся у молодых пациентов — тромбоз мозговых синусов.
Летальный исход составляет 30%. Окклюзия мозговых вен вызывает отек мозга или появление нарушения мозгового кровоснабжения.
Если тромбоз сигмовидного синуса располагается во внутренней вене, развиваются воспалительные процессы на коже.
Последствия поражения крупных сосудов не шее часто проявляются такими признаками, как:
- двигательные нарушения;
- судороги;
- эпилептические приступы;
- возбуждение;
- нарушение зрения;
- сопорозное состояние;
- кома;
- менингеальные симптомы;
- вестибулярная патология;
- мозжечковые нарушения.
Тромбофлебит пещеристого синуса сопровождается двухсторонней симптоматикой. У пациента нарушается кожная чувствительность в области глазничной ветви, отходящей от тройничкового нерва, возникает гематома в сетчатке глаза.
Инфекционное поражение мозговых синусов осложняется гнойными процессами в полости черепа. В результате появления сильного напряжения стенки сосуда происходит ее разрыв, сопровождающийся массивным кровотечением.
Некоторые осложнения проявляются тромбозом кавернозного синуса.
У пациента появляются офтальмологические симптомы:
- отек и покраснение век;
- изменение функций бокового и отводящего нервов.
Несвоевременное обращение за медицинской помощью вызывает слепоту. Пациент впадает в состояние комы.
Тромбоз сосудистого ствола сопровождается поражением близлежащего и добавочного нервов. У больного развивается гемипарез.
Профилактика
Для предупреждения развития патологии сосудов не шее необходимо обратиться к врачу и сдать анализ крови, пройти процедуру флебографии. Грамотно проведенная катетеризация югулярной вены предупреждает развитие пневмоторакса, тромбоза, кровотечения.
Для профилактики гидроторакса пациенту, находящемуся на ИВЛ, необходимо правильно устанавливать катетер в плевральную полость, чтобы не образовалось скопление жидкости.
Важная информация: Как лечится синдром жировой эмболии (тромбоэмболии)
Введение гипертонических растворов в сосудистые стволы вызывает смещение катетера, у пациента развивается венозный тромбоз. Поэтому необходимо регулярно изменять положение дренажа.
Для предупреждения инфицирования тромба в просвете венозного синуса следует правильно вводить катетер в вену, вовремя лечить такие заболевания, как гнойный средний отит, сепсис.
Людям, входящим в группу риска, проводят такое исследование, как коагулометрия — изучение состава крови на свертываемость. В этом случае удается предупредить образование тромба в сосудистом русле.
Пациент обязан правильно выбирать одежду. Она должна быть свободной, не стеснять движения.
Больному необходимо соблюдать питьевой режим, чтобы избежать сгущения крови. Большое значение для предупреждения патологии имеют такие профилактические мероприятия, как:
- Отказ от табакокурения и злоупотребления алкоголем.
- Соблюдение правильного режима дня.
- Выбор рациона, удовлетворяющего всем потребностям организма.
- Ежедневное выполнение физических упражнений, укрепляющих здоровье.
Исключение из рациона жирной и жареной пищи снижает количество холестерина в сыворотке крови и препятствует образованию тромбов в верхней югулярной вене.
Для профилактики патологического процесса в сосудах шеи следует лечить заболевания сердца, т. к. фибрилляция предсердий может вызвать образование тромба.
Необходимо избегать повреждения шеи, т. к. травма магистральных сосудов приводит к появлению кровотечения и развитию летального исхода. Крайне важно, чтобы лечение было систематическим.
Вопросы и ответы
Первый случай синдрома был описан Джеймсом Педжетом в 1875 году, а в 1894 году фон Шреттер идентифицировал сосудистую травму как потенциальную причину заболевания. Термин синдром Педжета-Шреттера впервые был использован в 1948 году.
Причины и факторы риска
Тромбоз подключичной вены связан с компрессией грудного выхода.
Подключичная вена берёт начало от первого ребра из подмышечной вены, а на уровне грудино-ключичного соединения с яремной веной образует плечеголовную вену.
Сдавление стенок вены в месте между ключицей и первым ребром приводит к замедлению движения крови и тромбозу. Его можно рассматривать как венозный эквивалент синдрома торакального (грудного) выхода.
Одной из причин возникновения тромбоза является гипертрофия мышц (увеличение объёма или массы скелетных мышц). В результате подключичная вена может быть сжата между рёбрами (перед ней), мышцей (за ней) и ключицей (над ней).
Другой причиной является то, что у человека есть врождённое небольшое анатомическое пространство между ключицей и первым ребром. В этом случае сжатие подключичной вены возможно даже без большой гипертрофии мышц.
- неправильная осанка,
- патологии костей (в подключичной области),
- переломы ключицы
- использование подключичных катетеров
- неправильная поза во сне
- синдром грудного выхода
- К факторам риска относится чрезмерная физическая нагрузка. Люди, подвергающиеся большой физической нагрузке, и спортсмены (борцы, тяжелоатлеты или культуристы), имеют более высокий риск развития тромбоза из-за повторяющегося повреждения подключичной вены от частого механического сжатия сосудов между ключицей, первым ребром и суставом.
Средний возраст пациентов с синдромом Педжета-Шреттера 30-40 лет, а соотношение между мужчинами и женщинами составляет примерно 2: 1. Чаще встречается справа, вероятно, из-за частоты доминирования правой руки, и от 60% до 80% пациентов как раз те, кто выполнял энергичные упражнения с участием верхних конечностей.
Течение заболевания
Течение заболевания делится на две стадии: острая (длится около трёх недель, на начальном этапе симптомы проявляются во время физических нагрузок) и хроническая (симптомы наблюдаются более двух месяцев).
Острая фаза характеризуется нарастанием отёка руки, болями, чувством распирания. Трудоспособность пациента снижается. Постепенно развиваются напряжённые подкожные вены, которые берут на себя функцию оттока венозной крови и способствуют стиханию процесса.
Хроническая фаза является последствиями перенесённого тромбоза. При неадекватном лечении сохраняется окклюзия подключичной вены и развивается хронический синдром Педжета-Шреттера. Он характеризуется развитием мощной коллатеральной сети подкожных вен вокруг плечевого сустава. Пациентов беспокоит увеличение больной руки в объеме, иногда бывают болевые ощущения, повышенная утомляемость.
Прогноз
Опасные для жизни осложнения встречаются редко. Эмболия лёгочных артерий наблюдается лишь в 2% случае в подключичного тромбоза. Даже при немедленном вмешательстве, у некоторых пациентов не восстанавливается функциональность руки полностью, а сохраняются остаточные симптомы или необходимость продолжительного лечения.
Тяжёлой венозной недостаточности руки обычно не возникает. Серьёзной угрозы для жизни тромбоз подключичной вены не несёт. После адекватного лечения отёк значительно уменьшается, однако полная проходимость восстанавливается редко.
При сохранении причин для подключичного тромбоза могут возникать рецидивы заболевания, поэтому необходимо их выявлять и устранять.
В качестве напоминания о перенесённом венозном тромбозе у пациента остаётся увеличение плеча в объёме и сеть видимых подкожных вен в области плечевого сустава.
Нарушения мозгового кровообращения при шейном остеохондрозе
Остеохондроз – дегенеративно-дистрофическое заболевание хрящевых тканей, развивающееся в результате нарушения метаболизма гликозаминогликанов. Может начаться практически в любом суставном соединении организма, но чаще всего поражает межпозвоночные диски самых подвижных сегментов позвоночного столба – шейного и поясничного.
Так как межпозвонковые суставы не несут в себе кровеносных сосудов, то их питание и обеспечение водой происходит диффузным способом (методом обмена с близлежащими мягкими тканями).
С возрастом обменные процессы в организме существенно замедляются или нарушаются, что приводит к постепенному обезвоживанию и разрушению хрящевых волокон, и, следовательно, проседанию и истончению межпозвоночных дисков.
Деформированные суставы уже не способны в полной мере выполнять свои амортизационные функции и при определенных физических нагрузках возникает защемление нервных корешков и кровеносных сосудов, боль, ограничение подвижности и другие осложнения. Для шейного отдела позвоночника это головные боли, головокружения, нарушения мозгового кровообращения, расстройства органов слуха и зрения и пр.
Патогенез заболевания
Хронический болевой синдром, воспаление, спазмы и дискомфорт при движениях головой вызывает ответную реакцию организма, в результате которой образуются разрастания костных краевых пластин (остеофитов).
При резких физических нагрузках или неловких движениях возможно возникновение межпозвоночных грыж или протрузий, когда плотная оболочка диска растрескивается, выпуская наружу студенистое вещество (пульпозное ядро).
Достаточно часто именно остеофиты или грыжевые выпячивания сдавливают спинные кровеносные сосуды или нервные окончания.
Шейный сегмент позвоночника устроен так, что в нем пролегают практически все жизненно важные магистрали организма, питающие головной мозг, однако его поддерживает и защищает только очень тонкий мышечный корсет.
Как правило, в основе сосудистых патологий лежат два основных фактора: компрессия позвоночных или базилярных артерий, а также поражения сосудодвигательного (вазомоторного) центра, расположенного в продолговатом мозгу.
Именно повреждения последнего вызывает дисфункции иннервации всей гладкой мускулатуры кровеносных сосудов (в том числе спинного и мозгового мозга), что чревато резкими перепадами артериального давления, гипоксией, ишемией, инсультом и пр.
Снижение тонуса кровеносных сосудов головного мозга так же, как и всего организма, вызывает утолщение их стенок или стеноз просвета канала, что может спровоцировать нарушения микроциркуляции крови, и, следовательно, и замедление обменных процессов. В некоторых случаях восстановление или компенсация кровообращения происходит за счет развитых сетей коллатералей, но и они не всегда долговечны.
Стадии развития заболевания
Развитие нарушений кровообращения в системе вертебрально-базилярных артерий при остеохондрозе шейного отдела позвоночника условно можно разделить на следующие стадии:
- Начальная или этап развития дисциркуляторной энцефалопатии (медленно прогрессирующего и/или диффузного поражения сосудов, мелких артерий и артериол головного мозга). Пациента беспокоят головокружения, головные боли, снижение внимания и памяти, затруднения в поддержании равновесия, расстройства сна, быстрая утомляемость, дисфункции органов зрения и слуха. Отмечается выпадение когнитивных, спастических, вестибулярных и вегетативных функций.
- Субкомпенсация или этап выраженных неврологических нарушений, когда симптомы заболевания постепенно нарастают и самочувствие пациента ухудшается. Это выражается в расстройствах мышления и способности контролировать тонкие последовательные движения, замедлении речи и жевания, огрублении голоса, постоянных перепадах артериального давления, апатии, эмоционально подавленном состояния и пр.
- Поздняя стадия (декомпенсация) или этап развития необратимых нарушений в центральной нервной системе. На этой стадии пациент практически становится инвалидом, так как утрачивает способность самостоятельно себя обслуживать. У него развивается сосудистая деменция (слабоумие), аффективные расстройства, паркинсонизм, гипокинезия, возникает непроизвольный смех или плач, достаточно часто отсутствует возможность контролировать мочеиспускание и дефекацию.
Диагностика и лечение нарушений кровообращения при шейном остеохондрозе
Установка предварительного диагноза осуществляется при первичном осмотре больного врачом-неврологом и после сбора клинической картины. Уровень повреждения межпозвоночных дисков выявляется после проведения рентгенографии позвоночного столба. Компрессию или повреждения кровеносных сосудов, сосудистого русла и нервных окончаний можно увидеть на МРТ или КТ исследовании.
Патологии спинного или головного мозга диагностируются при помощи миелографии с введением контрастного вещества. Допплерография и ультразвуковое исследование сосудов головного мозга позволяет определить проходимость каналов и скорость прохождения по ним кровяной жидкости.
Лечение нарушения кровообращения головного мозга при шейном остеохондрозе зависит от места локализации патологии, тяжести поражения и причин, вызвавших заболевание.
В первую очередь консервативная терапия направлена на улучшение состояния пациента (восстановление и улучшение метаболических процессов в организме и активизации процессов регенерации поврежденных хрящевых тканей).
Для этих целей используются: ЛФК, сеансы массажа и физиотерапевтических процедур, адекватные физические нагрузки, различные водные процедуры.
Хирургические методы лечения применяются достаточно редко и только в тех случаях, когда состояние больного резко ухудшается или возникает угроза нормальному функционированию внутренних органов.
Специальная медикаментозная терапия, кроме препаратов, снимающих болевые ощущения, мышечные спазмы, воспаления и отеки мягких тканей при лечении классического остеохондроза, состоит из:
- вазоактивных препаратов, активизирующих мозговое кровообращение и расширяющих кровеносные сосуды;
- нейролептиков и антидепрессантов, оказывающих седативный, успокаивающий эффект, снижающих степень когнитивных (головокружение, рвота, потливость и пр.) проявлений;
- ноотропных средств, улучшающих обменные процессы в головном мозгу, память, восприятие, мышление, речевые способности;
- диуретиков и антиоксидантов, которые способствуют снижению отечности и активируют процессы регенерации организма;
- витаминов группы В, препаратов кальция или других витаминных комплексов, улучшающих состояние центральной нервной системы и всего организма пациента.
В домашних условиях больному рекомендуется пересмотреть свой образ жизни, отказаться от вредных привычек, больше времени уделять активному отдыху и жизнедеятельности, стараться контролировать свой вес.
Желательно каждый день делать утреннюю гимнастику, водные процедуры, специальные физические упражнения, посещать спортивные секции или совершать ежедневные длительные пешие прогулки в быстром темпе. Соблюдать распорядок дня, чередуя соответствующие периоды нагрузки и расслабления, правильно и рационально питаться.
К.М.Н., академик РАМТН М.А. Бобырь