Краснуха у детей относится к распространенной вирусной инфекции, переболев которой единожды человек приобретает пожизненный иммунитет к этому заболеванию. Несмотря на то что краснуха у ребенка переносится достаточно легко, здоровью и иммунной системе взрослого человека она может нанести серьезный ущерб.
Причины заболевания и пути инфицирования
Краснуха – болезнь очень заразная. Ее возбудителем является высокоустойчивый к внешним воздействиям вирус семейства тогавирусов, имеющий размер 60-70 нм. Внешне он похож на шар с множеством ворсинок на оболочке. При их помощи он прикрепляется к клеткам, разрушает их и способствует склеиванию эритроцитов. При этом вирус способен поражать нервную ткань человека.
Заражение происходит воздушно-капельным или контактно-бытовым путем от человека к человеку. Существует несколько источников инфекции:
- больной человек со всеми симптомами инфекции;
- дети с врожденной краснухой;
- внутриутробно от заболевшей матери к плоду через плаценту;
- заболевшие нетипичной формой инфекции, которая протекает бессимптомно.
Распространяется вирус в больших коллективах, особенно детских. При отсутствии специфического иммунитета риск заражения составляет порядка 90%.
Во внешнюю среду этот микроорганизм попадает во время кашля, чихания и дыхания. Он может сохранять свои свойства в течение 5-8 часов.
Погибает этот тогавирус под воздействием ультрафиолета, при соблюдении pH уровня до 6,8 и более 8.0, под воздействием формалина и дезинфицирующих средств.
Основная причина заболевания – проникновение вируса краснухи на слизистые оболочки человека, откуда он с кровью разносится по всему организму. Основными факторами риска заболевания являются следующие:
- снижение иммунитета;
- детские коллективы;
- отсутствие прививки.
Чаще всего вспышки заболеваемости приходятся на весну и осень.
Впервые симптомы краснухи описал в первой половине XVIII века немецкий врач Хофман. Это позволило выделить ее в отдельное заболевание – коревую краснуху, но долгое время причины заболевания были неясны. Лишь во второй половине ХХ века вирус был всесторонне изучен. Это позволило создать вакцину для защиты от этой болезни.
В медицине принято классифицировать это заболевание по двум типам:
- врожденная, которая передается ребенку заболевшей матерью в период вынашивания беременности;
- приобретенная, которая может поразить человека любого возраста.
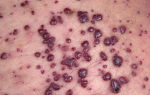
Многие родители хотели бы знать, как проявляется и выглядит краснуха у детей. Выделяют четыре стадии заболевания коревой краснухой у детей: инкубационную, катаральную, стадию разгара заболевания и выздоровления. На каждом из этих этапов проявляются специфические симптомы. Смотрите фото краснухи:
Инкубационный период краснухи длится от 10 до 23 дней. Начинается краснуха с момента попадания на слизистые оболочки вируса и до появления катаральных явлений.
Очень часто больной не подозревает, что является носителем инфекции, несмотря на то что вирус уже внедрился в лейкоциты и начал их разрушать. Вместе с током лимфы он попадает в лимфоузлы, размножаясь в них.
Это вызывает увеличение и болезненность шейных и затылочных лимфоузлов.
Важно! В этот период ребенок уже заразен, хотя никаких симптомов заболевания у него не наблюдается.
Начальная стадия болезни совпадает со следующим этапом — катаральным. Первые признаки краснухи у детей появляются за 1-3 дня до высыпаний. Может начаться головная боль, слабый насморк, небольшое першение и покраснение горла. В редких случаях незначительно повышается температура. Однако при атипичной форме катаральный период протекает без температуры.
Период разгара болезни характеризуется наиболее ярко выраженной симптоматикой. По всему телу, кроме ладоней и ступней, появляются высыпания. Сыпь при краснухе у детей представляет собой маленькие бледно-розовые или бледно-красные пятна.
Они держатся на коже 3-4 дня, не принося маленькому пациенту никаких дискомфортных ощущений. Эти прыщи бесследно исчезают, не оставляя после себя шрамов и рубцов.
Кроме пятен при краснухе на данной стадии болезни характерны и другие симптомы: увеличение и болезненность лимфатических узлов, боли в животе, повышение температуры. Иногда эта цифра может достигать 38-39 градусов.
Этап выздоровления характеризуется исчезновением сыпи и угасанием всех катаральных признаков болезни. Вирус после исчезновения сыпи все еще остается в организме в течение недели. Ребенок продолжает быть заразным.
Предупреждение! Продолжительность опасного периода, когда ребенок заразен, продолжается около 14-16 дней: за 7 дней до высыпаний и 7 дней после исчезновения пятен.
Краснуха у детей до года
Особо стоит рассмотреть краснуху у детей до года. В этом возрасте болезнь встречается крайне редко по причине того, что в утробе малыш получает от матери иммунитет, который может работать до полугода. Определить краснуху у ребенка помогут специфические высыпания на коже, воспаление лимфоузлов на шее, сухой кашель, температура и выделение слизи из носа.
Обычно краснуха протекает у детей легко и не требует стационарного лечения. Оно необходимо только в случае появления серьезных осложнений как у младенцев до года, так и у более взрослых детей.
К серьезным последствиям краснухи относят поражение центральной нервной системы и артрит у малышей, энцефалит у подростков и взрослых людей, а также всевозможные нарушения у ребенка с врожденным типом заболевания.
Причины врожденной краснухи
Возбудитель краснухи попадает к плоду через плаценту от заболевшей матери. В крови у ребенка вирус оказывает губительное воздействие на хромосомы, замедляет рост и процесс развития, разрушает мелкие сосуды плаценты, нарушая кровоток. Вследствие этого у плода диагностируется хроническая гипоксия, что отрицательно сказывается на развитии.
Если непривитая женщина перенесла заболевание в первом триместре беременности, когда происходит закладка всех органов и систем, то почти в 90% случаев врожденную краснуху диагностируют у младенца.
Разрушительному влиянию вируса наиболее подвержено зрение, слух, нервная и сердечно-сосудистая система плода.
Во втором триместре этот риск снижается до 20%, а в 3-м снова возрастает угроза для плода, так как плацентарный барьер ослабляется.
Симптомы
Основными симптомами врожденной краснухи у новорожденных являются следующие:
- отставание в умственном развитии;
- врожденный порок сердца;
- глухота;
- слепота;
- катаракта;
- глаукома;
- остеопороз;
- микроцефалия;
- гидроцефалия;
- судороги;
- параличи;
- заторможенность;
- долгая желтуха новорожденного;
- сыпь и др.
Лечение краснухи у грудничков проходит в условиях стационара. Терапия направлена на повышение противовирусного иммунитета и устранение сопутствующих заболеваний. К сожалению, полное выздоровление таких детей невозможно, т.к. вирус вызывает необратимые последствия для многих органов и систем плода.
Прогноз заболевания будет зависеть от того, в какой именно триместр беременности произошло заражение плода. Если в первом триместре и при этом пострадали многие органы ребенка, продолжительность жизни будет исчисляться несколькими годами. Если во 2 или 3-м триместре и органы зрения и слуха пострадали незначительно, то в дальнейшем ребенок будет лишь отставать в развитии.
Диагностика
Диагностика инфекции имеет очень важное значение в связи с тем, что симптомы краснухи у детей очень схожи с клиническими проявлениями других заболеваний – корью, аденовирусной и энтеровирусной инфекцией, крапивницей, ложной краснухой. Поставить по симптомам диагноз и назначить лечение краснухи может только врач-педиатр, основываясь на сборе анамнеза и осмотре больного ребенка.
В некоторых случаях, при атипичном течении заболевания, когда симптомы краснухи у ребенка не наблюдаются или стерты, доктор может направить пациента на анализы. Среди них обязательно будет общий анализ крови, помогающий выявить количественное содержание лейкоцитов, которые отвечают за иммунный ответ организма. Наличие среди них большого количества лимфоцитов подтвердит диагноз.
Другим анализом, требующимся для диагностики коревой краснухи, является исследование на антитела к болезни. При внутриутробном заражении плода будущей матери проводят УЗИ на выявление пороков развития. В некоторых случаях врачи настаивают на прерывании беременности.
Лечение
После подтверждения диагноза врач назначает маленькому пациенту лечение, которое заключается в устранении симптомов заболевания, т.к. с самим вирусом организм ребенка справляется без посторонней помощи. Лечение краснухи у детей не терпит промедления. Основная задача родителей и врача – не допустить дальнейшего распространения вируса. Для этого заболевшего изолируют от коллектива.
Для того чтобы успешно лечить краснуху, не требуется стационарных условий и соблюдений специфических диет.
Достаточно следить за соблюдением постельного режима, ежедневно проводить влажную уборку помещения, в котором находится больной, принимать препараты, стимулирующие иммунитет, обрабатывать кожу ребенка.
При высокой температуре необходимо давать жаропонижающие средства, большое количество питья, а при первых признаках осложнений вызывать скорую помощь.
Профилактика
На сегодняшний день лучшей профилактикой краснухи является прививка от болезни. По прививочному календарю первая вакцинация проходит в 1 год, затем ревакцинации в 6 и 15 лет. По данным врачей-инфекционистов, стойкий иммунитет к болезни вырабатывается у 95% привитых.
Внимание! Каждая женщина, планирующая беременность, должна пройти анализ на наличие антител к краснухе. В случае их отсутствия необходима вакцинация, но не позже чем за 4-5 месяцев до планируемого зачатия.
Особые профилактические меры должны проявляться в отношении детей с врожденной краснухой, т.к. они являются активными носителями вируса от рождения до трех лет. Им проводятся пробы на носительство вируса. В случае положительных результатов им назначается лечение и запрет на посещение дошкольного учреждения.
Стоит всегда помнить, что последствия болезни бывают разными. При первых признаках заболевания необходимо срочно обращаться к врачу, не занимаясь самолечением.
Смотрите видео доктора Комаровского:
Поделитесь с друзьями и оцените публикацию.Вам не трудно, а автору приятно.
Спасибо.
Источник: https://facey.ru/deti/krasnuha.html
Симптомы и лечение краснухи у ребенка
Краснуха – вирусная инфекция, которая характеризуется типичной сыпью и общими признаками интоксикации. Симптомы заболевания хорошо изучены, поэтому сложности с диагностикой не возникает. Лечение при неосложненных формах симптоматическое, проводится амбулаторно.
Своевременное выявление болезни важно с эпидемиологической точки зрения. Заболевание молниеносно распространяется в детских коллективах. Большую опасность приобретает при беременности, так как вызывает необратимые изменения важных систем и органов плода (является показанием для прерывания беременности на любых сроках).
Причины заражения краснухой
Возбудитель заболевания – РНК содержащий вирус. Существует только один антигенный тип. После перенесенного заболевания возникает стойкий иммунитет. Быстро погибает под воздействием ультрафиолетовых лучей и высокой температуры. Но длительное время сохраняется при замораживании.
Свойства вируса объясняют механизмы заражения краснухой и профилактические меры для предотвращения инфицирования. Циркуляция возбудителя описывается следующим образом:
- Источник инфекции – только больной человек. Наиболее опасны субклинические (стертые) формы заболевания, при которых больной даже не подозревает, что выделяет в окружающую среду возбудителя.
- Механизм передачи – воздушно-капельный. При чихании, кашле, разговоре с микрочастицами слюны вирус попадает в воздух. Ребенок заражается при близком контакте с источником, обычно в закрытых помещениях (детские сады, школы, поликлиники и больницы).
- При инфицировании беременной женщины происходит заражение плода через плацентарный кровоток.
- Предрасполагают к передаче вируса холодное время года и замкнутые помещения.
Не восприимчивы к заболеванию дети до 6 месяцев на естественном вскармливании, рожденные от привитых или переболевших женщин. Их защищают антитела матери.
Симптомы
Начало заболевания напоминает обычную респираторную инфекцию. Иногда диагноз устанавливается постфактум, при обследовании других детей в эпидемиологическом очаге и выявлении всех контактов заболевших.
Инкубационный период может продолжаться до 3-х недель. В это время ребенок испытывает только небольшое недомогание, часто вообще не предъявляет жалоб.
Симптомы и признаки болезни следующие:
- Начальная стадия: слабость, разбитость, головная боль и боль в мышцах. Першение в горле и небольшая заложенность носа, что является поводом для родителей думать, что ребенок просто простудился.
- Увеличение лимфоузлов: наступает через 24-36 часов. Преимущественно поражается затылочная группа, так как вирусу легче проникнуть в лимфоидную ткань именно в этом месте. Затрагиваются и паховые, подчелюстные, подмышечные лимфоузлы. Все они болезненные при пальпации, плотные, неподвижные.
- Лихорадка: появляется одновременно с лимфаденопатией. Характер умеренный (в районе 38 °С).
- Кашель – сухой, не сильный. Першение в горле. Насморка обычно нет, иногда присутствует заложенность носа.
- Сыпь – появляется через два дня от начала заболевания. Мелкие точечные красные элементы возникают в любом месте тела. Сохраняется в течение недели (обычно 2-3 дня).
- Период реконвалесценции: состояние быстро улучшается (появляется аппетит, нормализуется температура тела, кожа очищается от сыпи). Дольше всего сохраняется увеличение лимфоузлов – до 2-3 недель. Но это нормальная реакция лимфоидной ткани, которая не свидетельствует о патологии или осложнении.
Такая типичная клиническая картина не угрожает жизни и здоровью ребенка. Все стадии краснухи занимают несколько дней. Выздоровление наступает без последствий. Несмотря на кажущуюся легкость течения, недооценивать инфекцию нельзя. Как и многие вирусы, возбудитель снижает иммунитет. Иногда возникают тяжелые осложнения (особенно у детей до года).
Как выглядит краснуха
Поскольку сыпь является основным диагностическим критерием, стоит остановиться на ее описании подробнее. Важно уметь отличить ее от других детских инфекций, таких как корь, скарлатина, инфекционный мононуклеоз и других. На фото показано как выглядит сыпь при типичной краснухе.
На голове (лице и волосистой части) появляются мелкие красноватые пятна. Затем происходит их распространение по всему телу. Не бывает на ладонях и ступнях. Элементы бледно-розовые, овальной формы с четкими краями. Располагаются на неизменной коже. Склонности к слиянию в сплошные гиперемированные участки не имеет (в отличие от кори).
Лечение
Неосложненные формы заболевания у детей до года не требуют госпитализации. Карантин объявляют на 21 день. Это то время, когда запрещены контакты больного ребенка со здоровыми. Дома желательно оборудовать изолированное хорошо проветриваемое помещение. Изоляции на срок карантина подлежат и все контактировавшие с источником инфекции.
Основной принцип лечения заболевания – симптоматический. Специфических противовирусных препаратов против этой инфекции не существует. Постельный режим лучше обеспечить на 5-7 дней.
- Обильное питье. Для эффективной борьбы с симптомами интоксикации важно выпивать 1-2 литра жидкости в сутки (в зависимости от возраста ребенка). Это фруктовый морс, чай с лимоном, минеральная вода без газа. Идеально подходит готовый раствор «Регидрона» (порошок разводится литром кипяченой воды).
- Питание. Рацион щадящий, обогащенный белком (растительным и животным). Это необходимо для усиленной работы иммунной системы. Предпочтение отдают кисломолочным продуктам, нежирному мясу, рыбе.
- Поскольку вирус поражает сосудистую стенку, назначают «Аскорутин» – укрепляет стенки сосудов, пополняет запасы витамина С (необходим для работы иммунной системы).
- Иммуномодулирующие средства, такие как «Вобэнзим». Он же обладает противовоспалительным действием (снимает отечность тканей, уменьшает болезненные ощущения в горле и мышцах).
- Антигистаминные препараты – «Супрастин», «Кларитин», «Тавегил», «Диазолин». Они облегчают неприятные ощущения, связанные с высыпаниями.
- При боли в горле назначаются местные спреи, при заложенности носа – промывание солевым раствором. В применении сосудосуживающих препаратов нет необходимости.
- Жаропонижающие. Необходимы при повышении температуры выше 38,5-39°С.
Антибиотики не эффективны при вирусных инфекциях. Госпитализировать ребенка нужно только при риске возникновения судорог, высокой температуре у детей до трех лет, при возникновении осложнений.
Профилактика заболевания
Отсутствие массовых эпидемий краснухи объясняется комплексом разработанных профилактических мероприятий. Они бывают активные – вакцинация всех детей в определенном возрасте, и пассивные – направленные на предотвращение распространения вируса из очага инфекции.
Если в семье появляется больной краснухой, нужно так организовать уход за ним, чтобы свести к минимуму заражение остальных домочадцев, особенно маленьких детей и беременных женщин. Меры пассивной профилактики:
- Изоляция больного на 5 суток после появления первых высыпаний, карантин на 21 день для всех контактировавших с инфицированным.
- Выделение отдельной комнаты для ребенка.
- Личная гигиена – частое мытье рук, смена постельного и нательного белья.
- Посуда, игрушки, предметы ухода должны быть только индивидуальными.
- Одежда больного должна стираться отдельно, а лучше ее кипятить. Тогда вирус гарантированно погибает.
- В комнате проводится ежедневная влажная уборки и проветривание. Лучше мыть полы и предметы, с которыми контактирует ребенок, с добавлением перекиси водорода.
- Для детей до года идеальным способом профилактики является естественное вскармливание.
- Беременные женщины не должны ухаживать за больными, да и просто находиться в одном помещении с ними.
Если будущая мама не помнит, была ли она привита в детстве, или прошло уже больше 20 лет после прививки, ей обязательно нужно сдать кровь на антитела к вирусу. Высокий титр сводит риск заражения к нулю. Если антител мало, женщине лучше вообще на время уехать из очага инфекции.
Прививки
Самым надежным способом избежать заражения является профилактическая прививка. Она дает стойкий иммунитет на 15-20 лет. Вакцина против краснухи создана на основе живых вирусов, которые были инактивированы. Это позволяет выработать организму эффективную защиту.
После вакцинации иммунитет формируется чрез три недели. Существуют определенные правила, которые отражены в национальном календаре прививок:
- Вакцинация против краснухи является обязательной. исключение составляют дети с выраженным иммунодефицитом и другими заболеваниями, которые обеспечивают ему освобождение от всех прививок.
- Оптимальный срок первой прививки – 12-18 месяцев, совместно с корью и эпидемическим паротитом.
- Ревакцинация – в 6 лет.
- Рекомендательный характер носит прививка девочкам подросткам и взрослым женщинам детородного возраста (старше 25 лет).
Результатом прививки является отсутствие массовых эпидемий. Он достигается, если вакцину получили 80% детей соответствующего возраста.
Возможные осложнения
Краснуха считается нетяжелым заболеванием, которое имеет благоприятное течение. Но бывают случаи, когда вирус проникает в органы и вызывает тяжелые осложнения. Другой механизм – присоединение вторичной инфекции. Это случается при сниженном иммунитете и у детей до 1 года.
Особое место занимают последствия инфицирования беременной женщины. На плод вирус действует уничтожающе – на ранних сроках это приводит к выкидышам, на поздних – к множественным порокам развития.
Наиболее распространённые осложнения после перенесённого заболевания:
- Воспалительные процессы в различных органах бактериальной природы (отиты, синуситы, бронхиты, пневмония).
- Поражение оболочек и вещества головного мозга (менингоэнцефалит). Проявляется на 3-6 день болезни: резкое повышение температуры, головная боль, судороги, рвота, разнообразная неврологическая симптоматика. К счастью, встречается редко, но летальность достигает 20%.
- Другое поражение нервной системы – парезы и параличи (ограничение или отсутствие движения отдельных групп мышц).
- Артриты: множественные воспалительные процессы в суставах. Проявляются болью, скованностью движений, покраснением кожи. Обычно вовлекаются мелкие суставы кистей, реже – коленный и локтевой. Течение благоприятное.
- Тромбоцитопеническая пурпура. В результате вирусного поражения костного мозга снижается количество тромбоцитов. Возникают частые кровотечения (носовые, почечные, желудочные). На коже постоянно возникают синяки при малейших травмах и ушибах.
Подозрение на любое описанное состояние требует немедленной госпитализации ребенка. При внутриутробном заражении возникают пороки – катаракта, глухота, врожденные пороки сердца.
Краснуха, благодаря массовой иммунизации, встречается в единичных случаях. Но помнить о заболевании важно из-за его опасности для беременных женщин. Любое появление сыпи, даже при нормальной температуре, должно настораживать родителей и приводить их на прием к педиатру и инфекционисту.
Источник: https://woolady.ru/krasnuha-u-detey-simptomyi-i-lechenie.html
Как краснуха проявляется у детей до года?
Содержание
- Причины
- Симптомы
- Варианты лечения
Краснуха относится к вирусным заболеваниям. Существует другое название – «третья болезнь», которое произошло в период установки трех инфекций, вызывавших сыпь на теле. Краснуха занимала третью позицию. Чаще фиксируется в детском возрасте от 2 до 9 лет. Инкубационный период от 15 до 24 дней.
Заболевание принято считать неопасным для ребенка, но если заражается мама в начале беременности, то вирус может вызвать серьезные врожденные пороки у малыша. При диагностировании в первом триместре, в большинстве случаев рекомендуется прерывание беременности. Краснуха у детей встречается гораздо реже других детских заболеваний, типа ветрянки и скарлатины.
Это связано с тем, что входит вакцинация в календарь обязательных прививок.
Заболевание высококонтагиозное. Восприимчивость занимает 90% людей без выработанного иммунитета. Возбудитель вируса во внешней среде сохраняет активную функцию на протяжении от 5 до 8 часов.
При этом очень быстро уничтожается под воздействием ультрафиолетовых лучей при кварцевании, под солнечными лучами, при изменении уровня рН. Способствуют гибели инфекции высокая температура, органические растворители и дезинфицирующие средства, такие как формалин и препараты с хлором.
При этом возбудитель краснухи способен выжить и сохранить жизнеспособность в отрицательных температурах, даже в условиях заморозки активен на протяжении нескольких лет.
Причины
- По воздуху. Ребенок может вдохнуть вирус от больного во время чихания, кашля и даже при разговоре;
- Через прямой контакт с инфицированным. Во время соприкосновения в игре, а также через игрушки, полотенца и другие предметы быта, которыми пользовался зараженный человек;
- От матери к плоду через плаценту во время вынашивания малыша.
Вирус может быть приобретенным (как в первых двух способах заражения) или врожденным. Приобретенный встречается с двух лет. Краснуха у детей до года чаще диагностируется врожденной и является опасной. Может сопровождаться судорогами и способствовать развитию энцефалита, менингита. Перенесенная до года краснуха способствуют хорошей устойчивости к заболеванию, и не требует обязательной вакцинации.
Заболевание попадает в организм через слизистые оболочки. По капиллярным стенкам инфекция проникает в кровоток и распространяется по всему организму.
Носитель вируса опасен для окружающих, начиная со второй половины инкубационного периода. Как правило, за 7 дней до появления первых видимых признаков сыпи и 7 дней после.
Заражение происходит очень быстро, особенно в замкнутых помещениях, таких как детские сады, школы, больницы.
Обратите внимание!
После перенесенной болезни организм вырабатывает высокую устойчивость, поэтому повторное заражение случается крайне редко. В основном при иммунодефиците или сбое в работе иммунной системы.
Существует теория, согласно которой через 20 лет после излечения болезни снижается устойчивость к вирусу и возможно очередное заражение. Повторное инфицирование может протекать практически без симптомов. Клиническая картина фиксирует кашель и насморк, без проявления сыпи.
Дети с врожденной краснухой являются носителями вируса в течение двух первых лет жизни. При этом инфекция постоянно попадает в воздух и способна заражать окружающих.
Симптомы
- общее недомогание и слабость организма;
- ребенок становится медлительным и сонным;
- малыши часто капризничают;
- наблюдается увеличение лимфоузлов в паховой зоне, затем в подмышечной, подчелюстной. На последней стадии на затылке и за ушами;
- в продромальный период (бывает не всегда) присутствуют мышечные и суставные боли, головная боль и снижение аппетита, сухое першение в горле, слабость и заложенность в носу.
Через 1 – 2 дня наблюдается резкая боль в затылочной части. При этом лимфатические узлы достаточно уплотнены и достигают 1 см диаметре. Возможен сухой кашель, отек слизистой, конъюктивит. Повышается температура тела до 38 градусов. По истечении двух суток появляются первые пятна в области шеи, лица, головы. Мелкая сыпь имеет круглую или овальную форму от розового до красного цвета. За несколько часов вирус охватывает все тело. Сыпь держится в течение 3 – 7 дней. Затем постепенно спадает и организм восстанавливается.
Краснуха у детей после прививки может появиться в течение года после вакцинации. При этом повышается температура даже до 40 градусов. Наблюдается слабость сонливость, потеря аппетита. Данные признаки считаются нормой после введения вакцины.
Варианты лечения
Температура снижается Ибупрофеном или Парацетамолом. От боли в горле помогают таблетки Септефрил и Лизобакт. От заложенности носа применяются сосудосуживающие препараты. При необходимости следует обратиться к специалисту в клинику для обследования и уточнения диагноза. Грамотное лечение и забота родителей помогут малышу в легкой форме перенести вирусную инфекцию.
Загрузка…
Источник: https://infektsii.com/krasnuha-u-detey-do-goda.html
Краснуха у детей: симптомы, лечение, профилактика и питание во время заболевания
Среди детских инфекций – краснуха у детей наиболее коварная. Вирус краснухи обладает свойством поражать клетки поджелудочной железы. В данной статье вы узнаете основные сведения о краснухе: симптомы, профилактика и лечение, а как же получите советы по диетическому питанию инфицированного ребенка.
Краснуха у детей
Краснухой называют заразную болезнь, которая характеризуется небольшой сыпью и припуханием периферических лимфатических желез при слабом развитии катаральных симптомов, лихорадки и небольшом расстройстве общего состояния.
«Катаральные симптомы — это воспаление слизистой оболочки верхних дыхательных путей под действием вируса. Все проявления этого процесса человек ощущает уже через сутки-двое, наряду с общетоксическими симптомами.»
Заражение происходит большего частью от человека к человеку воздушно-капельным путем, обыкновенно только при тесном общении, и лишь в исключительных случаях через здоровых третьих лиц или через предметы.
Обыкновенно болезнь появляется большей частью весной в виде местных эпидемий, длящихся несколько месяцев и не достигающих большой интенсивности. Но если болезнь появляется в каких-либо закрытых учреждениях, школах, яслях и т. д., то обыкновенно заболевает половина или даже большее число детей.
Наибольшей восприимчивостью к краснухе отличаются дети между 3 и 12 годами, особенно школьный возраст. Нередко краснуха поражает детей старшего грудного возраста. Болезнь может быть даже врожденной, передаваясь ребенку от больной матери.
Наблюдаются заболевания и у взрослых в молодом возрасте, особенно у врачей. Двукратное заболевание является исключением.
Заразна краснуха уже в конце инкубационного периода, в начале высыпания она наиболее сильна и исчезает вскоре после исчезновения сыпи. Жизнеспособность вируса очень незначительна.
Инкубационный период продолжается обыкновенно 17-21 день, только изредка 14 дней.
Инкубационный период — отрезок времени от момента попадания микробного агента в организм до проявления симптомов болезни.
Симптомы краснухи у детей
Предвестников краснухи обыкновенно не бывает. Иногда в продолжение небольшого количества времени наблюдается недомогание, боль при глотании, легкое покраснение глаз, насморк и небольшое повышение температуры.
Но все эти явления обычно настолько незначительны, что врач узнает о них только тогда, когда его приглашают к больному по поводу появившейся сыпи.
- Бронхиальная астма у детей: симптомы и лечение
- Гастроэнтерит у детей: симптомы и лечение
- Аллергический ринит у детей: причины и лечение
- Ротавирусная инфекция у детей: симптомы и лечение
Признаки краснухи у детей
Обыкновенно первым бросающимися в глаза признаком заболевания краснухой является кожная сыпь. Прежде всего, она появляется на спинке носа, вокруг ушей, на лбу, щеках на волосистой части головы и быстро, часто уже в течение дня, распространяется на все тело.
- Она состоит из плоских или слегка приподнятых, бледно-красных пятнышек величиной с булавочную головку, которые скоро увеличиваются до чечевицы и остаются хорошо отграниченными.
- Большей частью они имеют кругловатые или овальные очертания, не так зазубрены и неправильны, как коревые пятна, а также не такого красного цвета чем последние.
- В противоположность кори отдельные пятнышки караснухи приблизительно одинаковой величины, распределены равномерно, обычно не сливаются, отделены друг от друга большими пространствами нормальной кожи.
На теле сыпь часто резче всего выражена на тех местах, которые трутся и сдавливаются одеждой. Очень сильно поражаются лицо, спина и разгибательные поверхности конечностей.
Редко сыпь краснухи у детей находится в состоянии одинакового развития на всем теле, большей частью она высыпает как бы толчками, так что, например, на голове она уже бледнеет, когда поражается туловище, и бледнеет на туловище, когда происходит высыпание на нижних конечностях.
Часто на больших поверхностях кожи сыпи совсем не бывает. В состоянии полного цветения на одном месте сыпь остается обыкновенно только 1-2 дня, затем она быстро подвергается обратному развитию и через 2-4 дня исчезает.
Поражения слизистых оболочек незначительны. В начале периода высыпания встречаются небольшое покраснение глаз, зева и миндалин, легкий насморк. Но все эти симптомы очень непостоянны и диагностического значения не имеют.
Самым важным и постоянным симптомом краснухи у детей является припухание периферических лимфатических желез, результат работы иммунной системы. Затылочные и шейные припухают обыкновенно еще до высыпания, так что взрослые и старшие дети уже за 2-3 дня до появления сыпи жалуются на боль в этих областях.
Железы достигают величины боба или лесного ореха, иногда чувствительны при давлении и исчезают через 8-14 дней. Часто увеличены также подмышечные, подколенные и паховые железы.
Температура часто во все время болезни повышена лишь в незначительной степени. Но иногда в продромальном периоде она достигает 38-38,5°, а на первый день высыпания даже 39°, редко больше. После этого она быстро спадает, даже если высыпание экзантемы еще продолжается. Многие случаи протекают совершенно без температуры.
«Продромальный период (греч. πρόδρομος — бегущий впереди, предвестник) — период заболевания, который протекает между инкубационным периодом и собственно болезнью. Симптомы продромального периода дают понять пациенту и его врачу о начале болезни до того, как появятся клинические признаки конкретного заболевания.»
Общее состояние у детей заболевших краснухой обыкновенно или совсем не расстраивается или нарушается лишь в незначительной степени, так что единственным симптомом является сыпь. Лишь редко бывает высокая лихорадка, резкая ангина и бронхит, но это чаще у взрослых, чем у детей
Последствия краснухи у детей
Легкие, сердце, мозг и его оболочка в болезненном процессе не участвуют. Изредка наблюдались симптомы раздражения почек, редко опухание селезенки, что может создать сходство с железистой лихорадкой.
Вирус краснухи обладает свойством поражать клетки поджелудочной железы. И не только те что отвечают за выработку пищеварительных ферментов, но и секреторный аппарат этого органа выделяющий гормон инсулин, который регулирует углеводный обмен и поддерживает уровень глюкозы в крови.
У детей, переболевших краснухой возрастает риск сахарного диабета. Чтобы уменьшить риск его развития и разгрузить поджелудочную железу во время краснухи и в течение месяца после нее переведите ребенка на особую диету.
Сыпь при краснухе это капиллярный рефлекс, вирус поражает стенки капилляров. Вот почему краснуха так опасна для беременных женщин. Поражаются капилляры плаценты и возникают всевозможные нарушения. В этом самое опасное коварство данного вируса.
Вирус краснухи
Питание детей при краснухе
Питание ребенка при краснухе и после заболевания всегда диетическое.
- Варите супчик на втором или даже на третьем бульоне – первый слишком крепок, его нужно сливать.
- Ограничьте сладкое.
- Каша для ребенка больного краснухой должна быть более жидкой чем обычно. Овощное пюре – тщательно протертым. Мясные блюда – очень нежными, в виде пюре или суфле.
- Особое внимание — составу продуктов. Под запретом все что может вызвать аллергию. Аллергенная еда тоже наносит удар по поджелудочной железе. Яйца, кстати очень неблагонадежны в этом отношении, особенно белок. Кормить ребенка при краснухе лучше сваренным вкрутую желтком.
- Свежий хлеб не давайте. Пусть немного подсохнет. А черный вообще нельзя из-за грубой клетчатки.
- Не вводите в рацион ребенка больного краснухой новые блюда.
- Для детей больных краснухой приветствуется молочно-растительная диета. Творожная запеканка, мусс с кусочками банана или персика (но без орехов) – именно то что нужно ребенку восстанавливающемуся после краснухи. Только не перекармливайте дитя свежими фруктами и овощами. Сильное сокогонное действие сырых растительных продуктов не на пользу поджелудочной железе.
- Банан, персик, сладкое спелое яблоко, очищенное от кожуры, не повредят детскому организму больному краснухой, но кислые плоды категорически противопоказаны. Зато печеными, отварными или приготовленными на пару овощами и фруктами лакомиться крохе не возбраняется.
- Кормите ребенка по аппетиту и пока ограничитесь небольшими порциями.
- Ребенок больной краснухой должен побольше пить. Жидкость нужна железе чтобы промыть воспаленные ткани и удалить токсины, а так же для производства желудочного сока. Предлагайте ребену жидкий кисель, некрепкий компот или чай, слабощелочную минеральную воду без газа («Ессентуки» №4, 17) а так же сок разведенный кипяченой водой.
Как диагностируется краснуха у детей
Распознавание краснухи у детей облегчается своеобразной сыпью, типическим припуханием желез, отсутствием сильного поражения дыхательных органов и более или менее нормальным общим состоянием.
Но, как и при всех сыпных болезнях, на основании одной только сыпи диагноза ставить нельзя, всегда следует принимать во внимание остальные симптомы и взвешивать другие обстоятельства.
Наибольшее сходство краснуха имеет с легкой корью, и поэтому часто с ней смешивается. Когда-то врачи рассматривали краснуху у детей как ослабленную корь.
Но сыпь при кори обыкновенно много обильнее, более красного цвета, больше приподнимается над поверхностью кожи, вообще выражена резче.
Часто встречаются сомнительные случаи, где различить обе болезни можно только по характеру эпидемии, хотя странным образом эпидемии кори и краснухи у детей часто следуют друг за другом.
Часто помогает определение продолжительности инкубационного периода, который для краснухи составляет, по крайней мере, 14 дней, а для кори 10-11. Отсутствие продромальных явлений говорит в пользу краснухи, а также то обстоятельство, что у данного ребенка корь уже была раньше.
Профилактика краснухи у детей
Единственной профилактикой краснухи у детей является прививка от этого заболевания.
Если девочка не переболела краснухой в детстве и не получила прививку от краснухи, то в дальнейшем заражение краснухой во время беременности чревато не рождением ребенка или рождением больного ребенка.
К сведению противников прививок:
Когда вирус краснухи уже был известен, но прививка не была распространена, в Америке в 60-е годы 50 тысяч детей родились с тяжелейшими пороками развития от матерей, заболевших краснухой во время беременности.
Заболевание краснухой женщины о время беременности, в первый триместр, является прямым показанием к медицинскому аборту. К сожалению, риски патологии развития ребенка таковы, что они могут быть не совместимы с жизнью.
Человеческий организм имеет свойства запоминать образ вируса на всю жизнь, и потом поддерживать «армию» специальных клеток – антител, которые в дальнейшем, при встрече, блокируют вирус краснухи.
К счастью с вирус краснухи не мутировал за все время, вот почему человек переболевший один раз краснухой не может заболеть второй раз. Суть вакцинации аналогична — организм запоминает не живой вирус, а кусочек белка этого вируса.
И когда лимфоциты встречаются с живым вирусом — они его уничтожают.
Лечение краснухи у детей
Специального лечения болезнь не требует. Лечение только симптоматическое. При температуре и расстройстве общего состояния рекомендуется постельный режим и жаропонижающее, диетическое питание. Старших детей не следует пускать в школу в течение 8-10 дней. При хорошем самочувствии и благоприятной погоде они в это время могут выходить на воздух.
Теперь вы узнали что краснуха у детей и особенно у беременных женщин не такое безобидное заболевание как считается. Мамы девочек должны быть особенно внимательны к их здоровью, и к здоровью своих будущих внуков. Не играйте с судьбой, поставьте ребенку прививку от краснухи.
Источник: https://razvitie-rebenka24.ru/zdorove-rebenka/krasnuha-u-detej-simptomy-lechenie.html
Краснуха у детей: симптомы и лечение, профилактика, фото. Как выглядит начальная стадия краснухи у ребенка фото
Краснуха – это острая инфекционная патология, которая вызывается специфическим вирусом. Заболеваемость этим заболеванием выше у детей, поэтому оно отнесено в группу детских инфекций. В случае инфицирования взрослой женщины детородного возраста, особенно в период беременности, эта инфекция несет значительную угрозу для плода, и приводить к различным порокам его развития, нарушения течения беременности, вплоть до ее прерывания (выкидыши).
Вирус, вызывающий краснуху, относится к семейству Togaviridae, род Rubiviridae. Это небольшой РНК-содержащий вирус, покрыт белковой капсулой с гликопротеиновыми шипами (Е1 и Е2), которые способствуют его проникновению в клетку. После проникновения вируса в клетку, в ее цитоплазме происходит освобождение вирусного РНК, которое встраивается в геном.
При этом жизнедеятельность клетки полностью изменяется, все метаболические процессы направлены на синтез и сборку новых вирусных частиц («фабрика вирусов»). Выход дочерних вирусных частиц их клетки осуществляется «отпочкованием», при этом часть цитоплазмы клетки обволакивает вирусную частику, образуя суперкапсид.
Это свойство является характерным для всех вирусов семейства Togaviridae (с латинского языка toga — плащ). Вирус отличается выраженным тропизмом (предпочтение) к клеткам, которые активно делятся. Именно в них есть все необходимые условия для репликации (деление) вирусов, синтеза и сборки его частиц.
Вирус является неустойчивым в окружающей среде и гибнет вне организма в течение короткого времени (до получаса). Также на него губительно действует солнечный свет, высокая температура и растворы антисептиков.
Пути заражения краснухой
Возбудитель краснухи является облигатным антропонозом, это означает, источником инфекции является только человек. Патология распространена повсеместно, встречается во всех странах.
Заболеваемость выше в тех государствах, где вакцинация от краснухи не введена в календарь обязательных прививок.
Всплеск количества заболевших выше в зимне-весенний период года, что связано со снижением иммунитета у населения и частой скученности людей в закрытых помещениях.
Заражение краснухой происходит 2-мя путями – воздушно-капельный, при вдыхании воздуха, содержащего аэрозоль с вирусными частицами, и трансплацентарно, при котором происходит заражение плода от матери во время беременности. В зависимости от реализации этих путей передачи инфекции, отличается ее течение и механизм развития в зараженном организме.
Механизм развития заболевания
Механизм развития заболевания и течение краснухи имеют существенные различия, в зависимости от пути передачи возбудителя – воздушно-капельном (приобретенная краснуха) и трансплацентарном заражении (врожденная краснуха).
Патогенез приобретенной краснухи
Заражение воздушно-капельным путем происходит при выделении вируса из носоглотки больного человека (в том числе и бессимптомной формой) и вирусоносителя. При вдыхании воздуха с вирусами здоровым человеком, они оседают на слизистой оболочке носоглотки.
Затем по лимфатическим сосудам с током лимфы они распространяются в лимфатические узлы, где в клетках лимфоидной ткани начинают активно реплицироваться. Затем из лимфоузлов они попадают в кровь (вирусемия) и распространяются по всему организму.
Большое количество вирусных частиц из крови проникают в кожу, что приводит к развитию характерной сыпи на ней. В дальнейшем, по мере усиления иммунного ответа и продукции противовирусных антител, происходит элиминация (освобождение организма) вируса.
В большей степени вирус при этой форме механизма развития краснухи в окружающую среду выделяется со слизью носоглотки при чихании, разговоре, кашле.
Патогенез краснухи врожденной
Врожденная краснуха развивается при заражении плода от матери через плаценту (трансплацентарный путь передачи) во время беременности. Это происходит в случае наличия активной инфекции у беременной женщины.
При этом вирус из крови матери вначале поражает клетки плаценты, приводя к развитию очагов некроза (участки гибели тканей) в ней и ухудшению питания плода (гипотрофия). В дальнейшем он проникает непосредственно в клетки плода, которые находятся в процессе активного деления и развития.
Это создает прекрасные условия для репликации вирусных частиц, которые обладают тропностью к развивающимся клеткам. Патогенез и последствия паразитирования вируса для плода зависят от срока беременности, на котором произошло заражение:
- 1-3 неделя беременности – происходят выраженные изменения во всех клетках эмбриона с генетическими мутациями в них. Это часто заканчивается самопроизвольным выкидышем.
- 3-11 неделя – это период активного формирования и становления нервной системы плода и головного мозга. Попадание вируса вызывает выраженные пороки развития нервной системы – микроцефалия (недоразвитие головного мозга) или аненцефалия (его полное отсутствие). В большинстве случаев такие пороки развития плода являются несовместимыми с жизнью и заканчиваются мертворождением плода.
- 4-7 неделя – период становления органов зрения и сердца. Соответственно заражение плода в этот период приводит к порокам сердца в виде недостаточности клапанов, незаращения овального окна, и нарушениям зрения вплоть до слепоты.
- 7-12 неделя – на этом сроке беременности происходит формирования органов слуха, заражение краснухой может привести к потере слуха у ребенка после рождения.
Частота и выраженность развития пороков в случае трансплацентарного заражения также зависят от срока беременности.
Заражение на ранних сроках беременности приводит к порокам развития плода в более чем в 60% случаев.
В случае заражения на поздних сроках (ІІІ триместр беременности), ребенок рождается без пороков, но вирус при этом находится длительное время в его организме и выделяется в окружающую среду.
Симптомы краснухи у детей
Инкубационный период инфекции составляет период времени от 11 до 20 дней.
Клиническая картина заболевания, также как и патогенез имеет различия при врожденной и приобретенной краснухе. Основным проявлением приобретенной краснухи у ребенка является развитие характерной сыпи на коже. В зависимости от ее наличия при заболевании, выделяют типичную и атипичную форму краснухи.
Типичная форма приобретенной краснухи
Эта форма клинического проявления инфекции у детей является наиболее частой. Появление и развитие симптоматики при ней имеет определенную периодичность:
- Продромальный период – начинается непосредственно после завершения инкубационного периода на 21-22 день от момента заражения. Он может продолжаться от нескольких часов до нескольких дней. Характеризуется небольшим повышением температуры тела до субфебрильных цифр (37,5-37,8º С), незначительной общей интоксикацией (умеренное недомогание, слабость, сонливость, головная боль, плохой аппетит, капризность у ребенка) и слабовыраженным катаральным синдромом (нечастый сухой кашель, насморк, першение в горле). Также в этом периоде возможно незначительное увеличение затылочных и заднешейных лимфатических узлов.
- Период появления высыпаний – продолжается 3-4 дня, на коже в течение суток в области лица, грудной клетки, спины, живота и конечностях появляется мелкопятнистая красная сыпь, которая не сливается. В большей степени сыпь выражена на лице и разгибательных поверхностях крупных суставов рук и ног (коленные и локтевые суставы). На фоне сыпи развивается увеличение лимфатических узлов (лимфаденит), в первую очередь затылочных и заднешейных групп, также возможно незначительное увеличение околоушных, переднейшейных, подмышечных и подколенных лимфоузлов. Они обычно безболезненны, при надавливании может возникать чувство дискомфорта и небольшая боль. На фоне высыпания сохраняется симптоматика продромального периода – незначительная общая интоксикации и катаральные явления. Иногда у старших детей температура тела повышается до 39,0º С.
- Реконвалесценция (выздоровление) – в этот период высыпания на коже постепенно исчезают, причем бесследно, на месте сыпи не остается рубцов, гиперпигментации или шелушения. Также снижается выраженность общеинтоксикационного и катарального синдрома.
Выраженность и интенсивность высыпания при краснухе зависят от степени тяжести ее течения. При легкой степени сыпи может практически не быть (что значительно усложняет диагностику заболевания), тогда как тяжелое течение характеризуется обильной сыпью, которая распространяется по всему телу, включая и сгибательные поверхности суставов.
Атипичная форма приобретенной краснухи
Эта клиническая форма течения инфекции характеризуется отсутствием типичной сыпи. Выделяют 2 варианта атипичной формы краснухи:
- С изолированным синдромом экзантемы – основным симптомом является появление и быстрое исчезновение сыпи на коже, непостоянной локализации. Она исчезает в течение 1 дня (иногда нескольких часов) бесследно. Превалирующими являются синдром общей интоксикации и катаральные явления, что часто приводит к постановке ошибочного диагноза простуды или острой респираторной инфекции у ребенка.
- С изолированным синдромом множественного лимфаденита (полиаденит) – их симптомов обращает на себя внимание только увеличение затылочных и заднешейных лимфатических узлов, которые являются подвижными и безболезненными.
Также при атипичной форме краснухи, также бывает ее бессимптомное течение, при котором абсолютно нет никаких проявлений.
В редких случаях при краснухе могут развиваться осложнения в виде артритов (воспаление суставов вследствие циркуляции в крови специфических иммунных комплексов), энцефалита (воспаление вещества головного мозга), серозного менингита (вирусное воспаление оболочек головного и спинного мозга).
Врожденная краснуха
Это самая тяжелая форма заболевания, которая диагностируется внутриутробно или после рождения ребенка и характеризуется в основном пороками развития. В зависимости от множественности пороков развития выделяют:
- «Малый» синдром врожденной краснухи (триада Грегга) – включает 3 порока развития – глухота, врожденная катаракта (помутнение хрусталика глаза) и пороки сердца. Такой вариант краснухи развивается при заражении плода на более поздних сроках беременности.
- «Большой» или расширенный синдром врожденной краснухи – характеризуется глубокими пороками нервной системы (анэнцефалия, микроцефалия), пороками сердца (сужение легочной артерии или аорты, дефект межжжелудочковой перегородки), поражением глаз (глаукома, ретинопатия, микроофтальмия) и слуха (полная глухота). Также могут быть дефекты костной основы черепа (незаращение твердого неба – «волчья пасть»), пороки развития мочеполовой системы и пищеварительной системы. Этот вариант развивается при заражении плода краснухой на более ранних сроках беременности.
Очень часто пороки развития плода при врожденной краснухе бывают несовместимыми с жизнью, что заканчивается выкидышем или мертворождением.
Диагностика
Заподозрить краснуху у ребенка помогает появление характерной мелкозернистой сыпи на коже в комбинации с увеличением затылочных и заднешейных лимфатических узлов. Окончательный диагноз ставится на основании получения положительных результатов проведенной специфической диагностики, которая включает:
- Выявление РНК вируса с помощью полимеразной цепной реакции (ПЦР) в мазке, взятом со слизистой носоглотки, крови, кале или моче.
- Серологическая диагностика – направлена на выявление в крови специфических антител к вирусу краснухи, титр (активность) которых начинает нарастать уже с 1-го дня заболевания, еще до появления сыпи.
Дополнительно заподозрить краснуху помогает клинический анализ крови, в котором уменьшается количество лейкоцитов (лейкопения) и увеличивается СОЭ (скорость оседания эритроцитов).
Лечение краснухи у детей
При легком и среднетяжелом течении лечение краснухи проводится дома и включает постельный режим с его переходом в полупостельный на 3-4 день заболевания, диету с достаточным количеством витаминов и белков, обильное питье.
Для этиотропной терапии (лечение, направленное на уничтожение вируса краснухи в организме) используются лекарственные средства фармакологической группы рекомбинантных интерферонов – виферон, интрон А. Они показаны при тяжелом течении и во всех случаях врожденной краснухи.
Также проводится симптоматическое лечение кашля (отхаркивающие средства), снижение температуры тела (антипиретики). При развитии артрита применяются нестероидные противовоспалительные средства (нимесил, диклофенак).
Прогноз при развитии приобретенной краснухи благоприятный, инфекционный процесс заканчивается выздоровлением и полным освобождением организма от вируса. В случае врожденной краснухи, прогноз зависит от срока беременности, при котором произошло заражения плода.
Профилактика
Для предотвращения заражения других детей в организованном коллективе (школа, садик), больного ребенка изолируют (лечение дома или в стационаре) до полного клинического выздоровления (не менее 5-ти дней от начала заболевания при легком течении краснухи).
Контактных детей изолируют от организованного коллектива (особенно это касается детских домов, санаториев) на период в 21 день от момента разобщения с заболевшим ребенком.
На сегодняшний день для борьбы с краснухой и предотвращения заболеваний, используется вакцинация, которая включена в календарь обязательных прививок в большинстве стран мира. В состав вакцины входят живые, но ослабленные вирусы.
Вакцинация проводится для мальчиков двукратно, а для девочек (ввиду дополнительной профилактики заболевания краснухи при беременности в будущем) троекратно.
В целом краснуха считается детским инфекционным заболеванием с благоприятным прогнозом.
Но в отношении врожденной краснухи, ее актуальность на сегодняшний день остается значительной, что связано с невозможностью этиотропной терапии и элиминации вируса из организма плода.
В итоге это приводит к выкидышам, мертворождению или рождения ребенка с выраженными пороками развития различных органов и систем организма.
Источник: https://bezboleznej.ru/krasnuha-u-detej