Инсулин вводится подкожно. Вводить инсулин можно с помощью:
- инсулиновых шприцев;
- шприц-ручек;
- инъекционного порта (айпорта, iPort);
- инсулиновой помпы.
В Республике Беларусь инсулин чаще всего вводится с помощью инсулиновых шприцев.
Объемы инсулиновых шприцев: 0,3 мл, 0,5 мл и 1 мл. На шприц нанесены деления и цифры. Цифры означают количество единиц (от 10 до 100 ЕД). На картинке – шприц объемом 1 мл, в 1 мл – 100 ЕД, одно маленькое деление соответствует 2 ЕД инсулина.
Шприц должен соответствовать концентрации инсулина. Сейчас почти все инсулины с концентрацией 100 ЕД/мл и им соответствуют шприцы 0,1 мл – 10 ЕД (на шприце 1 мл маркировка 100 ЕД; 0,5 мл – 50 ЕД; 0,3 мл – 30 ЕД).
Но раньше выпускался инсулин с концентрацией 40 ЕД/мл и для него существовали соответствующие шприцы (40 ЕД – 1 мл). Если в такой шприц набрать инсулин с концентрацией 100 ЕД/мл, то доза будет превышена в 2,5 раза.
В нашей стране в настоящее время такие шприцы не выпускаются.
Кроме того, в аналоге инсулина туджео 300 ЕД в мл. Туджео вводится шприц-ручкой. Но если вдруг понадобится вводить туджео шприцем и набрать дозу инсулиновым шприцем на 100 ЕД/мл, то набранная доза будет больше нужной дозы в 3 раза.
Длина иглы в инсулиновом шприце от 6 до 13 мм. Толщина иглы обозначается буквой «G» (G31 – G26). Чем больше номер, тем тоньше игла (т.е. игла G31 будет тоньше, чем G26).
Выбор оптимальной длины и толщины иголки зависит от индивидуальных параметров организма и подбирается экспериментально.
Шприц-ручки
Шприц ручка это устройство, в которое вставляется инсулин в специальных флаконах – картриджах. Устанавливается необходимая доза инсулина и вводится в виде инъекции (укола), как и шприцем.
Иглы в шприц-ручках съемные и должны меняться после каждой инъекции инсулина. Иглы являются универсальными и подходят ко всем шприц-ручкам. После инъекции инсулина иглу надо снять. Нельзя хранить ручку с накрученной иглой.
Из иглы может подтекать инсулин и в картридж может попадать воздух.
Иглы бывают длиной от 4 до 12 мм и толщиной G32 – G29. Как и в инсулиновом шприце, чем больше номер, тем тоньше игла.
Шприц-ручки бывают одноразовые и многоразовые.
Например, лантус выпускается в виде одноразовой ручки (Лантус СолоСтар) и в картриджах для многоразовой ручки (Лантус Пенфилл).
Одноразовая ручка содержит 300 ЕД инсулина (1 мл – 100 ЕД, в одной ручке 3 мл). Когда инсулин заканчивается, ручка выбрасывается. В многоразовых шприц-ручках вставляется инсулин в сменных картриджах. Один картридж (кроме Туджео) также содержит 300 ЕД инсулина (1 мл – 100 ЕД, 1 картридж – 3 мл). В Туджео в 1 мл содержится 300 ЕД.
В Республике Беларусь инсулин в картриджах выписывается только определенным категориям пациентов, указанным в приказе Минздрава (дети, беременные и др.).
Также ручки бывают электронными и механическими. Еще ручки отличаются по шагу, которым можно вводить инсулин (0,1 ЕД; 0,5 ЕД; 1 ЕД).
Для каждого инсулина – своя шприц-ручка!
Подробнее узнать о шприц-ручках можно на сайте www.test-poloska.ru.
Инъекционный порт
Смысл порта – сокращение количества инъекций. При его использовании выполняется 1 прокол при установке самого айпорта (специальным устройством под кожу вводится канюля), а далее укол инсулина делается не под кожу, а в резиновую мембрану айпорта.
Инъекционный порт устанавливается на 72 часа или на 75 инъекций. Канюля айпорта бывает 6 и 9 мм (для детей – 6 мм, для взрослых – 9 мм). В айпорт нельзя одновременно вводить короткий и длинный инсулин. Разница между инъекциями должна быть не менее 60 минут.
Причем сначала надо вводить короткий инсулин и только через 60 минут в айпорт можно ввести инсулин длительного действия. После введения в айпорт инсулина длительного действия ввести в него короткий инсулин можно не ранее чем через 3 часа.
Поэтому часто инсулин короткого действия вводят в айпорт, а длительного – обычной инъекцией.
Инъекции в мембрану айпорта можно выполнять шприцами и ручками. Но иглы должны быть не менее 6 мм.
Рекомендуемые места введения инсулина
Инсулин можно вводить в область передненаружной поверхности бедер, ягодицы, наружную поверхность плеч, живот. В области живота инсулин не вводится вокруг зоны пупка (отступить 2 см по диаметру), в область срединной линии живота, от ребер вниз надо отступить 2 см.
В зависимости от того, куда ввели инсулин, отличается время действия генно-инженерного инсулина (аналогов это не касается). Самое быстрое действие инсулина наступает при введении в живот, поэтому в живот вводится инсулин короткого действия. Инсулин длительного действия вводится в бедра, ягодицы.
Вводить в плечи инсулин желательно, только если инъекцию выполняет кто-то другой.
Инсулин будет быстрее всасываться в условиях повышенного кровообращения (после бани, горячего душа, массажа места инъекции, физической нагрузки). Замедляет действие инсулин охлаждение, спазм сосудов, обезвоживание.
Нельзя вводить инсулин в одно и то же место, места введения инсулина необходимо чередовать (левое-правое бедро или плечо, левая – правая половина живота), расстояние между инъекциями инсулина должно быть не менее 2 см. Инсулин не вводится в область рубцов, стрий (растяжек).
Необходимо регулярно осматривать и прощупывать места инъекций. При неправильной технике инъекций (многократные инъекции в одно место, введение холодного инсулина, многократное использование игл и пр.) в местах введения инсулина могут образовываться уплотнения («шишки») – гипертрофическая липодистрофия.
Реже в местах введения инсулина может происходить истончение подкожно-жировой клетчатки («впадины») – атрофическая липодистрофия. В места липодистрофий инсулин вводить нельзя! Если ввести инсулин в места липодистрофий, он не будет оказывать действия, также инсулин может там накапливаться и действовать непредсказуемо.
В места липодистрофий теряется чувствительность, поэтому часто пациенты вводят туда инсулин, потому что там «небольно». Так делать нельзя.
Техника введения инсулина
Если Вы вводите продленный НПХ-инсулин («мутный» длинный инсулин), то перед употреблением его надо перемешать, перекатывая между ладонями не менее 10 раз (нельзя трясти флакон).
Если инсулин вводится шприцем, то в шприц надо набрать воздух соответственно количеству единиц инсулина (если вводите 10 ЕД инсулина, необходимо набрать 10 ЕД воздуха). Затем ввести набранный воздух из шприца во флакон с инсулином и набрать нужное количество инсулина. Удалить пузырьки воздуха из шприца (иглу вверх, постучать по шприцу), выпустить из шприца лишний воздух и 0,5-1 ЕД инсулина.
Если инсулин вводится шприц-ручкой, то надо набрать и выпустить 0,5-1 ЕД инсулина, держа при этом ручку иглой вверх.
Инъекции выполняются на чистом участке кожи чистыми руками. Если Вы соблюдаете правила личной гигиены, ежедневно принимаете душ, нет необходимости дезинфицировать кожу перед каждым уколом.
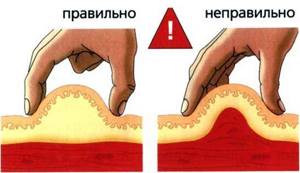
Необходимо сформировать кожную складку (в складку нельзя захватывать мышцы, должна захватываться только кожа). Инъекции инсулина должны осуществляться в подкожный жир, а не внутрикожно или внутримышечно. Складку надо брать двумя пальцами, а не всей кистью (чтобы не захватить мышцы).
Игла вводится в зависимости от толщины подкожно-жировой клетчатки вводится под прямым углом или под углом 450 в основание складки, срезом иглы вверх.
После введения иглы надо плавно нажать на поршень шприца или шприц-ручки (шприц-ручку обхватить 4 пальцами, нажимать большим пальцем), ввести инсулин и удерживать шприц под кожей не менее 10 секунд (считать до 20). Чем больше доза, тем дольше надо держать иглу. После этого достать иглу (складку не отпускать!), подождать немного (досчитать до 3) и отпустить складку.
Хранение инсулина
Запас инсулина должен храниться в холодильнике при температуре от 2 до 80С. Инсулин нельзя замораживать! Если инсулин был заморожен, его нельзя использовать. В самолете инсулин нельзя сдавать в багаж, т.к. там он может замерзнуть.
Флакон, из которого вводится инсулин может храниться при комнатной температуре (до 250С) до 4 недель. Следует избегать попадания прямых солнечных лучей на инсулин.
Если инсулин достали из холодильника, он должен находиться при комнатной температуре не менее 1 часа.
В поездках, на пляже запас инсулина надо хранить в специальных термочехлах для хранения инсулина. Также термочехлы надо использовать при отрицательной температуре окружающего воздуха. При отрицательной температуре окружающего воздуха инсулин надо перевозить, положив его ближе к телу, а не в сумке.
Нельзя использовать инсулин при изменении цвета, появлении хлопьев, осадка.
Инсулиновая помпа
Инсулиновая помпа представляет собой устройство, с помощью которого осуществляется постоянная подкожная инфузия инсулина. При этом вводится ультракороткий инсулин с заданной скоростью в качестве базального инсулина и дополнительно вводятся болюсы инсулина на еду.
При этом можно изменять скорость введения базального инсулина по часам (эффективно при синдроме утренней зари), применять различные болюсы введения короткого инсулина (эффективно для компенсации различной еды). Помпа не заменяет мониторинг глюкозы (мониторинг это одна статья расходов, помпа – другая).
Также надо понимать, что помпа не является искусственной поджелудочной железой, решение о вводимых дозах инсулина принимает не помпа, а пациент. При использовании помпы надо уметь точно считать углеводы, знать свои коэффициенты. Помпу есть смысл ставить, когда имеется понятие о компенсации диабета.
При отсутствии знаний помпа сама по себе не решит проблемы компенсации.
Существуют проводные и беспроводные помпы. В беспроводных помпах (Омнипод) инсулин находится в специальных устройствах (подах), которые устанавливаются на тело. Управление подачей инсулина осуществляется через специальный пульт. Цена одного пода – 20-25 $, один под устанавливается на 72 часа, на месяц нужно минимум 10 подов. Цена пульта составляет порядка 600 $.
В проводных помпах инсулин находится в специальном резервуаре в помпе. Помпа фиксируется на одежде, на теле подкожно устанавливается канюля (тефлоновая или стальная), инсулин подается от помпы к канюле через специальный катетер. Резервуар, канюлю и катетер надо менять каждые 3 дня.
В Республике Беларусь сертифицированы проводные помпы компании «Медтроник», которые продает компания Zarga, на сайте которой можно ознакомиться с действующими ценами.
Основные проблемы, которые возникают при использовании помпы:
- высокая стоимость (бесплатно помпы могут устанавливаться детям и беременным, инфузионные наборы покупаются пациентами за свой счет, инсулин бесплатно);
- неудобство при ношении, необходимость снятия на период водных процедур (душ, купание);
- загибы канюлей, вследствие чего инсулин перестает поступать в организм.
Техника выполнения инъекции инсулина
ТЕХНИКА ИНЪЕКЦИИ ИНСУЛИНА
Существует большое количество разнообразных устройств для введения инсулина. Однако сама техника инъекций практически всегда одинакова, для всех типов устройств.
Первое, о чем следует позаботиться, — это чистота рук и места инъекции. Как правило, достаточно просто вымыть руки с мылом и ежедневно принимать душ.
- Дополнительно обрабатывать место инъекции специальными дезинфицирующими растворами не надо.
- Спирт разрушает инсулин, а также вызывает подкожное раздражение с развитием уплотнений (липодистрофий).
- Выбирая место инъекции, Вы должны помнить в первую очередь о двух вещах:
- Как обеспечить необходимую скорость всасывания инсулина в кровь — из разных областей тела инсулин всасывается с разной скоростью.
- Как избежать слишком частых инъекций в одно и то же место.
СКОРОСТЬ ВСАСЫВАНИЯ
Инсулин быстрее всасывается из области живота, чем из бедер и ягодиц. Вот почему врачи часто рекомендуют делать инсулин короткого действия (прозрачный раствор инсулина) в область живота, а инсулин длительного действия (мутный раствор инсулина) — в бедра или ягодицы.
РАСПРЕДЕЛЕНИЕ МЕСТ ИНЪЕКЦИЙ
ПОДГОТОВКА К ИНЪЕКЦИИ
Перемешивание инсулина
Установка иглы
Снимите колпачок со шприц-ручки и снимите защитную наклейку с иглы. Возьмите шприц-ручку за верхнюю часть (держатель картриджа) и навинтите иглу на резьбу картриджа с инсулином. Только после этого можете снять с иглы внешний и внутренний защитные колпачки.
Удаление воздуха перед инъекцией
Держа шприц-ручку иглой вверх, постучите слегка по ее корпусу. В картридже с инсулином может быть пузырек воздуха, который всплывет вверх.
Само по себе наличие воздуха в картридже с инсулином не представляет опасности, но может вызвать несколько неточную дозировку инсулина. Выпустите 1-2 ЕД инсулина в воздух.
Это позволит Вам убедиться в проходимости иглы и удалить большие пузырьки воздуха из картриджа с инсулином.
УСТАНОВКА ДОЗЫ ИНСУЛИНА
Обычно в шприц-ручках доза устанавливается поворотом специального селектора дозировки. Подробное объяснение Вы найдете в инструкции, прилагаемой к Вашей шприц-ручке. Прежде чем сделать инъекцию, обязательно еще раз убедитесь в правильности установки дозы.
МЕСТА И ТЕХНИКА ИНЪЕКЦИЙ
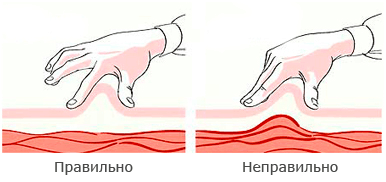
Инсулин вводят подкожно. Если в месте инъекции подкожный жировой слой слишком тонкий или игла слишком длинная, при введении возможно попадание инсулина в мышцу. Введение инсулина в мышцу не представляет опасности, однако инсулин при этом всасывается в кровь быстрее, чем при подкожной инъекции. Чтобы избежать попадания лекарства в мышцу, иглу следует вводить в кожную складку.
ФОРМИРОВАНИЕ КОЖНОЙ СКЛАДКИ
- освободить на коже место, куда будет вводиться инсулин. Протирать спиртом место инъекции не нужно;
- большим и указательным пальцами взять кожу в складку. Это делается также для уменьшения вероятности попадания в мышцу.
- ввести иглу у основания кожной складки перпендикулярно поверхности или под углом 45°;
- не отпуская складку (!), нажать до упора на поршень шприца;
- медленно сосчитать до 10 после введения инсулина, затем вынуть иглу.
ВВЕДЕНИЕ ИНСУЛИНА
Инсулин вводят медленно, мягко нажимая на пусковую кнопку шприц-ручки. При медленном введении инсулин лучше распределяется в тканях.
После того как Вы нажали на пусковую кнопку до упора, отпустите кожную складку, выньте иглу до половины длины и подождите некоторое время (медленно сосчитайте до десяти), затем выньте иглу полностью.
КОРОТКО О ВАЖНОМ
- Не вводите инсулин несколько раз подряд в одно и то же место в одной области. Дайте подкожной клетчатке возможность «восстановиться» после инъекции.
- При инъекциях в живот и бедро чередуйте места, для того чтобы также не вводить инсулин в одну и ту же точку.
- Если Вы надели иглу на шприц-ручку заранее (за несколько часов до инъекции или вообще забыли снять иглу после предыдущей инъекции), в картридж с инсулином может попасть воздух. Кроме того, воздух может попасть в картридж и при резких колебаниях внешних температур.
- Просвет игл может засориться, если она остается после инъекции в шприц-ручке, поэтому повторное использование игл не рекомендуется. Если перед инъекцией Вы случайно согнули иглу, пользоваться ею нельзя; наденьте новую иглу.
- Выбрасывайте использованные иглы только с надетыми на них защитными колпачками. Не подвергайте других людей риску пораниться.
КАК ХРАНИТЬ ИНСУЛИН
- Инсулин нужно хранить в защищенном от солнечного света месте. Солнечный свет постепенно разлагает инсулин, который становится желто-коричневого цвета.
- Никогда не храните инсулин в морозильной камере или в другом очень холодном месте. Размороженным инсулином пользоваться нельзя. Во время полета на самолете держите инсулин в ручной клади (не сдавайте в багаж сумку, в которую Вы положили инсулин).
- Не храните инсулин в очень теплых местах, например, в бардачке автомобиля и на телевизоре.
- Длительная тряска, например, при поездке в автомобиле, может привести к тому, что в инсулине образуются белые хлопья. Такой инсулин использовать нельзя!
Техника введения инсулина. Информация для пациентов
Для инъекций инсулина используются :
- передняя поверхность живота (самое быстрое всасывание, подходит для инъекций инсулина короткого и ультракороткого действия перед приемами пищи, готовых смесей инсулинов)
- переднее-наружная поверхность бедра, наружная поверхность плеч, ягодицы (более медленное всасывание, подходит для инъекций пролонгированного инсулина)
Область инъекций инсулина пролонгированного действия меняться не должна – если Вы обычно колете в бедро, то при инъекции в плечо изменится скорость всасывания, что может привести к колебаниям уровня сахара крови!
Помните, что произвести инъекцию в поверхность плеча самостоятельно (самому себе) с соблюдением правильной техники инъекции практически невозможно, поэтому использование этой области возможно только при условии помощи другого человека!
Оптимальная скорость всасывания инсулина достигается при инъекции его в подкожно-жировую клетчатку. Внутрикожное и внутримышечное попадание инсулина приводит к изменению скорости его всасывания и изменению сахароснижающего эффекта.
Как «попасть» в подкожно-жировую клетчатку?
- сформировать складку подкожно-жировой клетчатки (большим и указательным пальцем)
- при длинне иглы 5-6 мм и инъекции в бедро при ИМТ более 18,5 кг/м2 можно не формировать складку
- инъекции в область живота или плеча без формирования складки сопряжены с высоким риском попасть в мышцу
- не распускать складку до окончания инъекции
- инъекцию проводить под углом 40-60° (при инъекции в бедро без формирования складки иглой 5-6 мм угол 90°)
- не следует пользоваться слишком длинными иглами:
- универсальной длинной иглы, подходящей для всех является 5-6 мм (для детей единственно возможная)
- для пациентов с нормальным весом допустима длинна 5-8 мм
- для пациентов с избыточным весом допустима длинна 8-12 мм
Как избежать возникновения уплотнений подкожно-жировой клетчатки (липодистрофий)?
- менять места инъекций в пределах одной области, отступая от места предыдущей инъекции по 2 см
- менять иглы шприц-ручек (хотя бы после 3 инъекций)
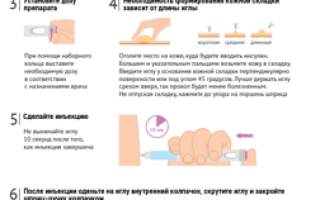
Техника введения инсулина при помощи шприц-ручки:
- Подготовьте шприц-ручку. Если нужно ввести НПХ-инсулин (мутный), его следует хорошо перемешать (10 раз согнуть в локте вытянутую руку со шприц-ручкой, пока раствор не станет равномерно мутным).
- Перед набором дозы при каждой инъекции рекомендуется выпустить 1-2 единицы инсулина в воздух для того, чтобы удостовериться в работоспособности шприц- ручки.
- При помощи наборного кольца выставьте необходимую дозу в окошке корпуса.
- Оголите место на коже, куда будете вводить инсулин.
Протирать спиртом место инъекции не нужно
- Большим и указательным пальцами возьмите кожу в складку (кроме случаев введения инсулина в область бедра иглой 5-6 мм, в этом случае этот пункт пропускается)
- Введите иглу у основания кожной складки под углом 40-60 градусов (при введении инсулина в область бедра 5-6 мм иглой угол 90 градусов).
- Не отпуская складку (!), нажмите до упора на поршень шприца.
- Отпустите складку и одновременно извлеките наполовину иглу.
- Подождите несколько секунд (нужно посчитать до 10).
- Если все сделано правильно, то на конце иглы будет капелька инсулина, а место инъекции после отведения глаз Вы не найдете (не будет крови или вытекшего обратно инсулина).
Хранение инсулина
- Если Вы применяете инсулин постоянно, то дома необходимо иметь 2-3-месячный запас соответствующих видов инсулина.
- Инсулин, который Вы не используете в данный момент рекомендуется хранить в дверце холодильника или отделении для хранения овощей и фруктов (так он не замерзнет и не попадет под прямые солнечные лучи).
- Инсулин, которым Вы пользуетесь в настоящее время можно хранить при комнатной температуре в защищенном от света месте не более 4-6 недель.
Проверяйте срок годности препарата!
- Инсулин нельзя сдавать в багаж при полетах на самолете во избежание риска замораживания.
Нельзя использовать инсулин после размораживания!
Прозрачные виды инсулина нельзя использовать при изменении цвета, помутнении или появлении взвешенных частиц. Также нельзя использовать суспензии инсулина, которые после перемешивания содержат комочки, волокна, изменяют цвет.
Источники:
- Hansen B, Kirketerp G, Ehlers G, Nordentoft, Elisabeth. Evidence-based clinical guidelines for injection of insulin for adults with diabetes mellitus.
- Croix NM, Hensbergen JF, Vos CJJ. The administration of insulin with the insulin pen. 2008;
Инсулин и инъекции
catad_tema Сахарный диабет I типа — статьи catad_tema Сахарный диабет II типа — статьи Статьи ОБУЧАЮЩЕЕ РУКОВОДСТВО ДЛЯ ДЕТЕЙ И ИХ РОДИТЕЛЕЙ ДЕТСКОЕ ОТДЕЛЕНИЕ,КЛИНИКА УНИВЕРСИТЕТА ГЛОСТРУП ДАНИЯ, 1999
Бирте С. Ольсен, консультант-педиатр;Хенрик Мортенсен, главный врач, старший детский эндокринолог;
Медицинские сестры по диабету Лене Повлсен и Кристен Дюрлов
[ Содержание ]
Инсулин и инъекции
ОБЩАЯ ИНФОРМАЦИЯ ОБ ИНСУЛИНЕ
Недостаточная доза инсулина может привести к:
- плохим показателям гликемии (высокий уровень HbA1c)
- отставанию в физическом развитии (росте и весе)
- задержке пубертата
- низкому качеству жизни
По этим причинам пациенты с I типом сахарного диабета нуждаются в достаточных дозах инсулина, начиная с самого начала лечения и на протяжении всей жизни.
Инсулин бывает различных типов и комбинаций:
Инсулин короткого действия (Актрапид®)
- применяется отдельно или в комбинации с другими типами инсулина
- действует от 0,5 до 8 часов после инъекции
- максимум действия — через 1-3 часа после инъекции
- вводится в подкожножировую клетчатку живота под углом 45°
Инсулин продленного действия (Протафан®)
- в основном применяется в комбинации с другими типами инсулина
- действует от 1,5 до 24 часов после инъекции
- наиболее эффективен через 4-12 часов после инъекции
Готовые смеси инсулинов (Микстард® — фиксированные комбинации инсулина короткого и продленного действия)
- в основном применяются отдельно или в комбинации с другими типами инсулина в 2-3 инъекции в сутки
- доступны смеси 10/90; 20/80; 30/70; 40/60; 50/50. Микстард® 20/80, например, содержит 20% инсулина Актрапид® и 80% инсулина Протафан®
- разница в действии зависит от типа смеси. Чем больше инсулина Актрапид® в смешанном препарате Микстард®, тем быстрее развивается эффект
Инсулин продленного действия и готовые смеси инсулинов вводятся в подкожножировую клетчатку бедра под углом 45°. Для обеспечения однородности смеси инсулинов флаконы нужно аккуратно перевернуть вверх и вниз как минимум 10 раз перед инъекцией. Смену игл необходимо производить перед каждой инъекцией.
Потребность в инсулине зависит от пола, возраста, веса и длительности диабета.
- До и после пубертата суточная потребность в инсулине составляет 0.6-1.0 единица на килограмм массы тела
- Во время пубертата потребность в инсулине составляет 1.0-2.0 единицы на килограмм массы тела. Девочки могут иметь большую потребность в инсулине, чем мальчики
Запомните
- Всасывание инсулина, особенно инсулина продленного действия, может сильно варьировать день ото дня
- Никогда не меняйте дозу инсулина без достаточных на то оснований. Основанием должны являться высокие/низкие значения сахара крови в течение как минимум 3-5 обычных дней. Не подбирайте суточную дозу инсулина во время дней рождения, периодов особенно тяжелой физической нагрузки или других необычных ситуаций
- Никогда не меняйте дозу инсулина более чем на 2-6 единиц одномоментно. Точная величина изменения будет зависеть от конкретного ребенка, от обычной суточной дозы инсулина и количества инъекций в день
- Не меняйте дозу утреннего и вечернего инсулина одновременно
- Проверьте у ребенка сахар крови в середине ночи, если доза вечернего инсулина была увеличена
- Всегда подождите 3-5 дней, чтобы оценить результат изменения дозы
- Уплотнения в местах инъекций могут быть причиной плохой компенсации
ОБЩАЯ ИНФОРМАЦИЯ ОБ ИНСУЛИНЕ ДЛЯ ДЕТЕЙ ОТ 0 ДО 5 ЛЕТ
Инсулин бывает различных типов и комбинаций:
Инсулин короткого действия (Актрапид®)
- применяется отдельно или в комбинации с другими типами инсулина
- действует от 0,5 до 8 часов после инъекции
- наиболее активен через 1-3 часа после инъекции
- вводится в подкожножировую клетчатку живота под углом 45°
Инсулин продленного действия (Протофан®)
- в основном применяется в комбинации с другими типами инсулина
- действует от 1,5 до 24 часов после инъекции
- максимум действия — через 4-12 часов после инъекции
Готовые смеси инсулинов (Микстард® — фиксированные комбинации инсулина короткого и продленного действия)
- в основном применяются отдельно или в комбинации с другими типами инсулина в 2-3 инъекции в сутки
- доступны смеси 10/90; 20/80; 30/70; 40/60; 50/50. Микстард® 20/80, например, содержит 20% инсулина Актрапид® и 80% инсулина Протафан®
- разница в действии зависит от типа смеси: чем больше инсулина Актрапид® в препарате Микстард®, тем быстрее эффект
Инсулин продленного дйствия и готовые смеси инсулинов вводятся в подкожножировую клетчатку бедра под углом 45°. Для обеспечения однородности смеси инсулинов флаконы нужно аккуратно перевернуть вверх и вниз как минимум 10 раз перед инъекцией. Смену игл необходимо производить перед каждой инъекцией.
Маленькие дети очень чувствительны к инсулину. Их аппетит и уровень физической активности значительно варьируют. В связи с этим велик риск низкого уровня сахара. Очень важно не быть слишком строгими в контроле за диабетом. Маленькие дети нуждаются приблизительно в 0.7-0.9 единицы инсулина на килограмм массы тела в сутки.
Готовая смесь инсулинов (Микстард®) очень часто применяется у детей этого возраста, чтобы избежать частых инъекций. Возможно, придется менять различные готовые смеси инсулинов для подбора необходимого количества инсулина короткого и продленного действия.
Утренняя доза инсулина всегда превышает, по крайней мере в два раза, вечернюю дозу. Вечерняя доза должна делаться с осторожностью. Нужно регулярно измерять сахар крови вечером, особенно если доза инсулина была изменена. Если аппетит ребенка непредсказуем, то можно вводить дозу инсулина после еды.
Доза должна изменяться соответственно аппетиту.
Всасываемость инсулина, особенно продленного действия, может варьировать день ото дня. Не меняйте дозу до тех пор, пока основание для этого не станет очевидным. Высокий/низкий уровень сахара крови должен быть постоянным в течение 3-5 дней. Места инъекций должны быть осмотрены на предмет уплотнений, так как это может изменить всасываемость инсулина.
Очень важно менять дозу инсулина постепенно, не более чем на 1-2 единицы одномоментно, для того, чтобы предотвратить низкий уровень сахара крови.
После изменения дозы обязательно подождите от 3 до 5 дней прежде, чем оценивать результаты. Желательно корректировать отдельно либо дозу, либо тип инсулина.
Если один показатель сахара крови в течение дня очень высокий или очень низкий, легче поменять режим приема легкоусвояемых углеводов, чем менять дозу инсулина.
РЕЖИМЫ ИНСУЛИНОТЕРАПИИ
Инсулинотерапия должна проводиться в наиболее простом режиме, позволяющем поддерживать хорошую компенсацию диабета, подтвержденную с помощью HbA1c. Увеличение количества инъекций в течение дня может и не улучшить показатели уровня HbA1c. Необходимо проконсультироваться с диабетологической командой перед каким-либо изменением режима инсулинотерапии.
Введение инсулина один раз в день
Используйте инсулин продленного действия или смесь короткого и продленного инсулина утром. Этот режим используется только в течение периода ремиссии («медовый месяц»).
Введение инсулина два раза в день
Этот режим включает использование смеси короткого и продленного инсулина перед завтраком и ужином. Он часто используется у детей после периода ремиссии и перед пубертатом.
Преимуществами являются малое количество инъекций в течение дня и отсутствие инъекций во время пребывания в школе.
Недостатком является то, что могут потребоваться перекусы для предотвращения гипогликемии и иногда могут быть необходимы инъекции инсулина короткого действия в течение дня.
Другим недостатком этой модели является тенденция к развитию гипогликемии ночью, обычно между 1 и 3 часами ночи. Если сахар крови часто бывает низким ночью, но нормальным или высоким утром, может быть полезным перейти с 2 на 3 инъекции в день. В этом случае инсулин продленного действия должен вводиться перед сном в 22-23 часа.
Введение инсулина три раза в день
Этот режим часто используется во время пубертата. Он требует:
- смеси инсулинов короткого и продленного действия перед завтраком
- инсулина короткого действия перед ужином
- инсулина продленного действия перед сном в 22-23 часа
Преимуществом введения инсулина 3 раза в день является то, что он позволяет легче подбирать дозу инсулина, с учетом физической нагрузки и диеты. Он также снижает риск гипогликемии в течение ночи. Недостатками являются необходимость в большем числе инъекций и повышенный риск забыть сделать инъекцию.
Введение инсулина четыре раза в день
Этот режим требует инъекций инсулина короткого действия перед каждым основным приемом пищи и инсулина продленного действия перед сном в 22-23 часа.
Он используется только во время пубертата и после пубертата у мотивированных подростков, которым необходима гибкость в их повседневной жизни для приспособления к различным физическим нагрузкам и пищевым режимам.
Успех этого режима зависит от обязанности подростков измерять сахар крови несколько раз в день и регулировать дозу инсулина на основании оценки сахара крови. Чтобы извлечь пользу из этого режима, подростки должны иметь хорошие знания о диабете, поддержку семьи, школы и друзей, отсутствие боязни инъекций.
Преимуществом введения инсулина четыре раза в день является допустимая гибкость стиля жизни. Дозы инсулина могут быть подобраны к физическим и пищевым режимам.
Тем не менее, имеется несколько недостатков, включая многократные инъекции в течение дня; потребность инъекций в школе; больший риск забыть сделать инъекции; частое измерение сахара крови; необходимость регулирования дозы инсулина на основании оценки сахара крови.
Регулирование дозы инсулина(П = инсулин продленного действия, К = инсулин короткого действия, >> — увеличить, > вечернюю дозу П
| Перед завтраком |
Урок 5. Инсулинотерапия
Способов расчета корректировочной дозы несколько, надо пользоваться наиболее удобным и понятным для вас.
СПОСОБ 1
Корректировочная доза рассчитывается на основании суммарной суточной дозы инсулина (базального и прандиального инсулинов):
- при уровне гликемии до 9 ммоль/л дополнительное введение инсулина («подколка») не требуется;
- при уровне гликемии 10-14 ммоль/л корректировочная доза («подколка») составляет 5% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии 15-18 ммоль/л корректировочная доза («подколка») составляет 10% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии более 19 ммоль/л корректировочная доза («подколка») составляет 15% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче.
СПОСОБ 2
- Расчет корректировочной дозы учитывает суммарную суточную дозу и коэффициент чувствительности к инсулину или корректировочный коэффициент (индивидуальный показатель).
- Коэффициент чувствительности показывает, на сколько ммоль/л одна единица инсулина снижает уровень глюкозы в крови. При расчете используются следующие формулы:
- «правило 83» для инсулина короткого действия: коэффициент чувствительности (ммоль/л) = 83 / на суммарную суточную дозу инсулина
- «правило 100» для аналога инсулина ультракороткого действия: коэффициент чувствительности (ммоль/л) = 100 / на суммарную суточную дозу инсулина
Суммарная суточная доза инсулина — 50 Ед. Вы получаете аналог инсулина ультракороткого действия — значит, коэффициент чувствительности равен 100 разделить на 50 = 2 ммоль/л.
Предположим, уровень гликемии составляет 12 ммоль/л, целевой уровень — 7 ммоль/л, таким образом, необходимо снизить уровень гликемии на 5 ммоль/л. Для этого вам необходимо ввести 5 ммоль/л разделить на 2 ммоль/л = 2,5 Ед (округляем до 3 Ед, если только ваша шприц-ручка не с шагом дозы 0,5 Ед) ультракороткого инсулина.
После введения корректировочной дозы инсулина короткого действия необходимо выждать 3-4 часа и 2-3 часа — после введения ультракороткого аналога. Только после этого вновь измерить уровень глюкозы в крови и вновь при необходимости ввести корректировочную дозу.
При наличии ацетона корректировочная доза будет больше из-за снижения чувствительности к инсулину. При наличии симптомов кетоацидоза вызовите бригаду скорой медицинской помощи.
Желательно, чтобы доза не превышала 20 ЕД, лучше уменьшить количество углеводов и доесть позже, при нормализации гликемии. Дозу инсулина короткого действия, превышающую 10 Ед, лучше поделить и вводить в 2 места.
Если вы планируете прием пищи, а уровень гликемии перед едой высокий, то необходимо увеличить интервал между инъекцией и едой до 40-45 минут для инсулина короткого действия и до 10-15 минут для ультракороткого аналога. Если гликемии выше 15 ммоль/л, то от еды лучше воздержаться, введя только корректировочный инсулин и отложив еду до нормализации уровня глюкозы в крови.
- Корректировочную дозу вводить опасно из-за риска ночной гипогликемии.
- Что делать?
- проанализировать причину и не допускать повторения;
- можно отказаться от перекуса перед сном;
- если все-таки приняли решение ввести корректировочный инсулин, проконтролируйте уровень глюкозы в крови в 2-4 часа ночи.
- высокий уровень глюкозы в крови перед сном, оставленный без внимания;
- недостаточная доза базального инсулина перед сном (перед сном уровень глюкозы нормальный, но при повторных измерениях в 2-4 часа ночи отмечается его повышение). Надо увеличивать дозу на 2 Ед каждые 3 дня до достижения результата;
- раннее введение базального инсулина («не дотягивает» до утра) — перенести инъекцию на 22-23 часа;
- рикошетная гипергликемия: повышение уровня глюкозы после ночной гипогликемии. Целесообразно один раз в 1-2 недели контролировать уровень глюкозы в крови в 2-4 часа ночи. При выявлении гипогликемии ее купируют приемом 1-2 быстро усваиваемых ХЕ, а дозу базального инсулина, вводимого перед сном, снижают на 2 Ед;
- феномен «утренней зари»: повышение гликемии в 5-6 часов утра при нормальных уровнях перед сном и в 2-4 часа ночи. Связано с избытком кортизола, препятствующего работе инсулина.
- Для коррекции феномена «утренней зари» можно:
- использовать «подколку» инсулина короткого действия или аналога инсулина ультракороткого действия;
- переносить инъекцию НПХ-инсулина на более позднее время;
- вводить аналог инсулина длительного действия. Вы можете выбрать свой вариант, посоветовавшись с врачом.
- высокий уровень глюкозы в крови перед едой, оставленный без внимания;
- неправильно подсчитаны ХЕ;
- неправильно рассчитана потребность в прандиальном инсулине на 1 ХЕ;
- не учитывается гликемический индекс;
- была «скрытая» гипогликемия.