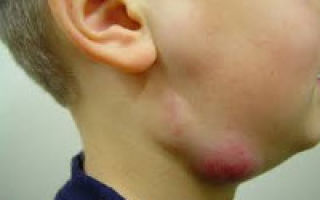
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка.
Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых.
Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.
Лимфаденит у детей
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией.
Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов — тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту.
Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей — скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори.
Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом).
При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге.
Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов — туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору — одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто — подчелюстные и шейные с одной или обеих сторон, реже — околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна.
В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла.
Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания.
При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко.
При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления.
Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала.
При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага.
В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия.
Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Лимфаденопатия у детей: «подводные камни» и роковые ошибки – ГБУЗРК "Республиканская детская клиническая больница"
Что же такое лимфаденопатия у ребенка? Это увеличение лимфатических узлов в одной или нескольких областях организма вследствие какого-либо заболевания. Для чего они нужны? Лимфоузлы – это «таможня» для большой территории человеческого организма.
Хотя это мелкие округлые образования размерами с фасоль или горох, тем не менее им предназначено быть первым барьером для возбудителей инфекционных заболеваний: бактерий, вирусов, грибов, простейших, препятствуя распространению инфекции вглубь тела.
Поэтому лимфатические узлы располагаются поодиночке или группами, но всегда в стратегически важных местах.
Лимфаденопатия – это симптом заболевания. Какого именно? На этот вопрос ответит врач. К сожалению, не всегда этот важный симптом оценивается адекватно и своевременно.
Родители должны знать, что при обнаружении одного или нескольких увеличенных лимфоузлов в одной группе нужно проконсультировать ребенка у педиатра.
В большинстве случаев причиной увеличения лимфоузлов являются инфекционные процессы (вирусные, бактериальные, грибковые, протозойные), реже – аутоиммунные заболевания, болезни накопления. Однако такими причинами могут быть и злокачественные новообразования.
Среди инфекционных причин чаще всего увеличение лимфоузлов обусловливают стафилококковая или стрептококковая инфекции – тонзиллит, фарингит, скарлатина, осложненный кариес, фурункулы, заболевания верхних дыхательных путей, реже – дифтерия, туберкулез, чума.
В данном случае жалобы, тщательный осмотр, сбор анамнеза, анализ реакций Манту и календаря прививок помогут определиться и назначить лечение.
Нередко причиной является болезнь «кошачьей царапины», когда у ребенка спустя несколько дней, а то и 2-3 недели после нанесения ребенку царапины на руках или ногах замученным им котом, увеличиваются и становятся болезненными лимфоузлы подмышечной или паховой областей соответственно. В таком случае врач назначит адекватную антибактериальную терапию.
Из вирусных инфекций следует думать о краснухе, ветрянке, паротите, цитомегаловирусе, инфекционном мононуклеозе, ВИЧ-инфекции. Для диагностики этих состояний будут иметь значение повышение температуры тела, сыпь на коже и слизистых, боль при открывании рта, одутловатость лица, храп по ночам, гнойная ангина, наличие контактов с больными накануне.
Однако при этом многообразии причин врач, проявляющий онконастороженность, выделит группу пациентов с подозрением на злокачественную опухоль или заболевание крови и направит ребенка к онкогематологу на консультацию.
При лечении онкологического заболевания ранняя диагностика — это важнейший шаг на пути к выздоровлению. Лечение больного на первой стадии является самым перспективным и самым дешевым. К сожалению, многие люди убеждены, что у детей практически не встречаются злокачественные опухоли. Однако это не так.
Являясь, к счастью, достаточно редким заболеванием, среди причин смертности детей в возрасте до 15 лет злокачественные опухоли занимают после травм второе место. Как показывают данные статистических исследований, ежегодно из 100 тысяч детей этого возраста у 14-15 выявляются злокачественные новообразования.
К симптомам, которые должны насторожить у ребенка с лимфаденопатией, относятся значительное похудание за короткое время, стойкое снижение аппетита, боли в костях, повышенная утомляемость (ребенок быстрее, чем обычно, утомляется, забывая даже о самых любимых играх), вялость, бледность кожи, синяки на теле без очевидных травм, кровоизлияния в слизистые оболочки, необъяснимые подъемы температуры тела.
Но несмотря на наличие или отсутствие этих симптомов у ребенка, родители должны понимать, что до выяснения причин нельзя греть лимфоузлы, проводить какие-либо физиопроцедуры (электрофорез, аппликации и др.), смазывать чем-либо.
Любые физиопроцедуры на область лимфоузлов противопоказаны, так как способны усугубить процесс, спровоцировав быструю прогрессию и снизив таким образом шансы на выздоровление при еще более затратном лечении.
Известны случаи, когда такие ошибки становились фатальными.
Таким образом, в своевременной диагностике и начале лечения внимательность и благоразумие родителей играет огромную роль.
Кто, как не родители, смогут вовремя заметить изменения в состоянии своего ребенка — и вовремя обратиться к специалистам, не наделав по дороге ошибок? Как писал американский ученый-онколог Чарльз Камерон: «Не будьте ни слишком беспечны относительно возможности заболевания раком у детей, ни слишком обеспокоены. Но будьте начеку!»
| Врач гематолог детский КРУ «ДКБ» |
Ответить
Воспаление лимфоузлов на шее у детей | Симптомы, диагностика и лечение лимфаденита
Лимфаденитом у детей называют воспалительный процесс, затрагивающий один или одновременно несколько лимфоузлов, который может возникнуть на фоне инфекции. В большинстве случаев возникает такое заболевание именно у детей из-за неокрепшей иммунной системы. Нередко патология диагностируется на приеме у зубного врача – ориентировочно в 5-7% случаев. До пяти лет лимфоузел на шее у ребенка может быть воспален вследствие ОРВИ, инфекции в области миндалин, уха, а у более старших детей – из-за возникших очагов гнойного воспаления у корней зубов.
Примерно в 40% случаев лимфаденит у детей своевременно не диагностируется. Обычно связано это с недостаточным опытом врачей в терапии данной патологии. У взрослых же заболевание встречается реже, чем у детей, но причины его возникновения аналогичны.
Норма лимфатических узлов
Лимфатические узлы здорового человека обладают следующими признаками:
- Диаметр – не более 5 мм.
- Отсутствие соединения с другими лимфоузлами, с кожей.
- Неплотная структура.
- Отсутствие дискомфорта при нажатии.
- Подвижность.
Как правильно оценить размеры лимфоузлов?
Для правильной оценки размера родителям необходимо регулярно аккуратно пальпировать лимфоузлы на шее ребенка. В некоторых случаях увеличение может быть настолько сильным, что это становится заметно даже внешне – на коже виден «бугорок». Кроме того, лимфаденит у детей зачастую сопровождается болью, поэтому они самостоятельно указывают родителям на беспокоящий их участок.
Отметим, что не рекомендуется проводить пальпацию лимфоузлов слишком часто (более 2 раз в день) – это может спровоцировать усугубление состояния.
Причины увеличения и основные группы лимфоузлов
| Околоушная | Развитие воспаления волосистой части головы в сочетании с гноем, воспаление среднего или наружного уха, педикулез, экзема, дерматит |
| Затылочная | Патология в волосистой части головы, краснуха, грибок |
| Подбородочная | Воспаление в области нижней губы, стоматит, поражение десны в области передних зубов, абсцесс челюсти |
| Подчелюстная | Поражение зубов, стоматит |
| Шейная (в области мышц в задней части шеи) | Ангина, тонзиллит, поражение миндалин, аденоиды, инфекционный мононуклеоз |
| Шейная (посередине) | Скарлатина, ангина, «болезнь кошачьей царапины», лимфома, токсоплазмоз |
| Шейная (сбоку) | Опухоли, туберкулез лимфоузлов, инфекции в области носоглотки |
| Локтевая | Инфекции в области предплечья, кисти |
| Подмышечная | Инфекции плеча или руки, реакция на введение вакцины, «болезнь кошачьей царапины» |
| Паховая | Инфекции кожного покрова, костей и мышц ног, дерматит, воспалительный процесс в половых органах, реакция на вакцину, которая была введена в бедренную зону |
Симптомы
Воспаление лимфоузлов на шее у детей, как правило, легко заметно визуально. Они значительно увеличиваются и ощущаются при пальпации. Кроме того, лимфоузел приобретает измененную структуру. В случае воспаления он уплотняется, а при нагноении его консистенция, напротив, становится чересчур мягкой, при пальпации ощущается болезненность.
Увеличенный лимфоузел на шее у ребенка сопровождается слабостью, тошнотой и ознобом, повышением температуры от 37,5 градусов и выше. Нередко отмечается головная боль. При этом отметим, что при хроническом лимфадените клинических проявлений может вовсе не быть.
Отличия одонтогенного и неодонтогенного лимфаденита
В случае с одонтогенным лимфаденитом, как правило, пациенты предъявляют жалобы на то, что воспалились лимфоузлы на шее у ребенка только на одной стороне, и это обычно соответствует поднижнечелюстной группе.
При расспросе пациента обычно выясняется, что до непосредственно воспаления он ощущал зубную боль, у него возникал флюс на десне. Также возможно недавнее лечение зуба.
Иными словами, можно увидеть явную связь между воспалительным процессом и зубом либо с патологией слизистой полости рта.
Если речь идет об остром неодонтогенном лимфадените, больные обычно жалуются на появление нескольких «бугорков» в верхней части шеи сзади или в подчелюстной области.
При этом они зачастую связывают это с ангиной, которая была вылечена недавно, вирусной инфекцией или болезнями уха.
Основной особенностью такого типа лимфаденита считается то, что воспаление лимфоузлов на шее у ребенка отмечается сразу в нескольких местах.
Риск онкологии
В некоторых случаях увеличенные лимфоузлы на шее у ребенка могут появиться как следствие лимфогранулематоза, а также лимфосаркомы.
Это злокачественные процессы в организме, для которых типичны безболезненность, но существенное увеличение лимфоузлов, при этом других причин для их воспаления нет. Менять свои размеры они могут группами и при этом несимметрично.
На начальной стадии развития патологии лимфоузлы часто сохраняют свою подвижность, располагаются отдельно друг от друга, но при распространении злокачественного процесса и отсутствии лечения они могут спаиваться.
Если отмечается увеличение лимфоузлов на шее у ребенка и взрослого:
- более 7 дней;
- больше 1 группы;
- у младенца возрастом до года;
- в сочетании с повышением температуры;
- прогрессирующее;
- с изменением кожных покровов –
необходимо как можно быстрее обратиться к врачу для получения направления на диагностику и соответствующих консультаций.
Преимущества обращения в клинику «Чудо Доктор»
Медицинский центр «Чудо Доктор» предлагает каждому пациенту максимально полную и развернутую диагностику, а также услуги профессиональных врачей.
Мы используем передовое оборудование для обследований и обеспечиваем комфортные условия.
Если у ребенка воспалились лимфоузлы, рекомендуется незамедлительно обратиться к специалисту нашей клиники, чтобы провести диагностику и получить своевременное лечение.
Методы диагностики
В первую очередь специалист проводит осмотр и собирает анамнез, а затем направляет пациента на обследование, включающее общие анализы мочи и крови, рентгенографию. Дополнительно могут проводиться биопсия лимфоузла и последующее цитологическое исследование, УЗИ.
Методы лечения
Увеличенные лимфоузлы на шее у ребенка – это не отдельная патология, а симптом другого заболевания. В связи с этим лечение проводится для устранения причины подобной реакции организма, и в каждом случае оно отличается. Вернуться к нормальному размеру узлы могут спустя разный период – все зависит от вида, тяжести основной патологии.
Если у ребенка воспалились лимфоузлы и при этом он часто страдает инфекционными заболеваниями, ОРВИ, врач может порекомендовать ему иммуномодуляторы.
Осложнения лимфаденита
Лимфаденит может быть осложнен аденофлегмоной, которая впоследствии способна привести к флебиту и сепсису. Связано это с существенным ослаблением иммунитета, некачественным или несвоевременно начатым лечением.
Профилактика
Поскольку существует несколько причин увеличения лимфоузла на шее у ребенка, профилактика должна быть разносторонней. Чтобы предотвратить такую проблему, рекомендуется:
- избегать инфицирования ран;
- предотвращать переход воспаления в хроническое состояние;
- поддерживать иммунную систему;
- своевременно и правильно проводить лечение инфекционных патологий;
- ввести в рацион свежие овощи и фрукты.
Чтобы попасть на прием специалиста в клинике «Чудо Доктор», вы можете оставить заявку на сайте, выбрав удобные для вас день и время, позвонить нам, заказать обратный звонок или написать в чат. Наши менеджеры оперативно ответят на любые вопросы, чтобы посещение врача для вас стало максимально комфортным.
Увеличение лимфатических узлов у детей
Заболевание лечит: Детский иммунолог
Содержание статьи
Лимфатические узлы в норме имеют овальную форму, малый диаметр (несколько мм), внешнюю капсулу из соединительной ткани. Располагаются в разных частях тела группами. В зонах паха, шеи, подмышек узлы находятся неглубоко под кожей. Обычно к возрасту 1 года родители могут прощупать их и оценить размеры, плотность.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов.
Источник: А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор Синдром увеличенных лимфатических узлов как педиатрическая проблема
Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Как правильно оценить размеры лимфоузлов?
Родители должны аккуратно прощупать узлы. Иногда увеличение настолько сильное, что это заметно внешне. Также при воспалительных процессах в лимфоузлах (лимфадените) дети ощущают боль, поэтому самостоятельно указывают на проблемный участок. Прощупывать лимфоузлы не рекомендуется более двух раз в день, чтобы не спровоцировать ухудшение состояния.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
| Околоушная | Пиодермия (воспаление волосистой части головы, сопровождаемое гноем), воспаление наружного либо среднего уха, наличие вшей, атопический дерматит, экзема. |
| Затылочная | Различные воспаления в волосистой части головы, грибковые заболевания, краснуха и др. |
| Подбородочная | Абсцесс челюсти, воспаление нижней губы, поражение передних зубов, стоматит. |
| Подчелюстная | Гингивит, стоматит, поражение зубов. |
| Шейная (по направлению мышц в задней части шеи) | Ангина, хронический тонзиллит, туберкулез миндалин, аденоиды, мононуклеоз инфекционной формы. |
| Шейная (срединная) | Скарлатина, ангина, «болезнь кошачьей царапины», ходжкинская либо неходжкинская лимфома (важно – это злокачественные онкологические процессы!), токсоплазмоз. |
| Шейная (боковая) | Опухоли, туберкулез лимфоузлов, инфекции носоглотки. |
| Локтевая | Инфекции предплечья или кисти. |
| Подмышечная | Инфекции плеча или руки, реакция на вакцину, «болезнь кошачьей царапины». |
| Паховая | Инфекции кожи, костей и мышц нижних конечностей, воспаление суставов, дерматит, воспалительные процессы в половых органах, реакция на вакцину, введенную в бедренную зону. |
Онкологическая настороженность
Лимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность.
Источник: Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль Болезнь Ходжкина (лимфогранулематоз) у детей
// Здоровье ребенка, 2013, №1 (44), с.13-15
Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов:
- более 7 дней;
- более 1 группы;
- сопровождаемое повышенной температурой тела;
- у ребенка до года;
- прогрессирующее со временем;
- с изменением местных кожных покровов.
Методы диагностики
После осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования:
- серология крови;
- диагностика туберкулеза;
- биопсия лимфоузла с последующим цитологическим исследованием в лаборатории;
- УЗИ.
Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга.
Методы лечения
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист.
Преимущества обращения в «СМ-Клиника»
«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
Источники:
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Грек Елена Анатольевна
Clinic
Автор статьи
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный |
1950 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций |
2250 руб. |
| Назначение схемы лечения (на срок до 1 месяца) |
1800 руб. |
| Назначение схемы лечения (на срок от 1 месяца) |
2700 руб. |
| Консультация кандидата медицинских наук |
2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) |
8100 руб. |
Воспаление лимфоузлов
Содержание статьи:
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма.
Чаще всего сопровождает инфекционные болезни.
Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра.
Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов.
Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- лимфатические узлы верхних конечностей:
- лимфоузлы груди:
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- лимфатические узлы брюшной полости и таза:
- поясничные
- брыжеечные;
- подвздошные;
- лимфоузлы нижних конечностей:
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84.
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях.
Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65.
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями.
Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции.
Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
- Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
- При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
- В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла.
Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла.
Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек.
Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
- Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169
- Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65
- Лимфаденопатии в клинической практике. Войцеховский В.В. Амурский медицинский журнал, 2017 с. 8-19
- Дифференциальная диагностика лимфаденопатий. Суханов С. А., Мекешкина Е. А., Ложкин Е. А., Кирьянов Н. А. Крымский журнал экспериментальной и клинической медицины, 2020. с. 118
- Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84