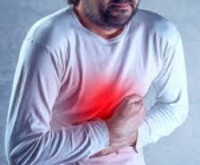
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин.
Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита.
Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.
Острый панкреатит
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами.
В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте.
Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК.
Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.
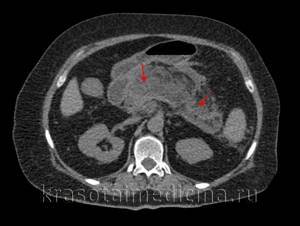
КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений.
Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода.
Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Хронический панкреатит: симптомы, причины, диагностика, лечение | АО «Медицина» (клиника академика Ройтберга)
Хронический панкреатит — это хроническое поражение поджелудочной железы с прогрессирующим изменением структуры её тканей. Для обострения хронического панкреатита характерны боли в подреберье слева или опоясывающие боли с ухудшением общего состояния, тошнота, изжога, затруднённое пищеварение и увеличенное количество кала. Диагностируется с помощью лабораторных, ультразвуковых и томографических исследований, иногда требуется биопсия. В лечении панкреатита применяются антисекреторные, ферментные, обезболивающие и инфузионные препараты. Огромную роль в лечении играет диета. В особых случаях выполняется хирургическое лечение.
Хронический панкреатит — это заболевание поджелудочной железы длительного течения с периодическими рецидивами. При данном заболевании характерно структурное изменение тканей поджелудочной железы и нарушение стабильной работы органа. Панкреатит имеет тенденцию к омоложению: всё чаще панкреатит диагностируется у детей, в среднем хронический панкреатит обнаруживается в 30-40 лет.
Хронической форме панкреатита мужчины подвержены больше, чем женщины. Факторы риска развития заболевания: злоупотребление алкоголем, фастфудом, а также лица с нарушением оттока желчи и желчнокаменной болезнью. Часто вслед за хроническим панкреатитом приходит сахарный диабет.
Осложнением хронического панкреатита является появление злокачественных новообразований в поджелудочной железе.
К хроническому панкреатиту приводят провоцирующие факторы, под влиянием которых воспаляется поджелудочная железа. К этим факторам относятся:
- Патология поджелудочной железы или желчевыводящих путей. В четверти случаев панкреатит является сопутствующим заболеванием желчнокаменной болезни, поскольку желчь попадает в лимфу, либо непосредственно в поджелудочную железу. Также к панкреатиту приводят рак поджелудочной железы и травмы живота.
- Злоупотребление алкоголем. Около половины случаев панкреатита являются следствием злоупотребления алкоголем. Дополнительным фактором риска является употребление суррогатных спиртных напитков.
В группу риска включено носительство следующих заболеваний:
- сахарный диабет;
- вирусный гепатит В и С;
- глистные инвазии.
В некоторых случаях причину невозможно установить, поэтому предполагается наследственный фактор развития заболевания.
Хронический панкреатит делится на степени тяжести, зависящие от степени поражения органа:
- лёгкий;
- средней степени тяжести;
- тяжёлый.
В течении заболевания выделяются три периода:
- обострения,
- нестойкой ремиссии;
- ремиссии.
Симптоматика зависит от формы заболевания, его течения и степени поражения, а также сопутствующих заболеваний органов пищеварительной системы.
На начальных стадиях развития хронического панкреатита явных симптомов часто не обнаруживается, либо они очень слабо выражены и связаны со злоупотреблением жирной пищей или алкоголем.
Только при обострении, когда поражение поджелудочной железы становится значительным, появляются характерные данному заболеванию симптомы:
- постоянные или приступообразные боли в подреберье слева, иногда опоясывающего характера;
- расстройства пищеварения, такие как изжога, тошнота, рвота, вздутие живота;
- снижение массы тела вследствие потери аппетита;
- расстройства стула;
- желтуха или побледнение кожи;
- на груди и животе могут возникнуть небольшие красные пятна.
Острому панкреатиту свойственны вздутие живота, внезапные интенсивные боли во всей брюшной полости и приступы рвоты. Ухудшается и общее состояние: снижается артериальное давление, появляется тахикардия, отмечается побледнение кожи и потливость.
У вас появились симптомы хронического панкреатита? Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
При обнаружении даже одного симптома панкреатита требуется срочно обратиться к гастроэнтерологу. Для диагностики хронического панкреатита назначаются следующие исследования:
- лабораторные исследования крови (ОАК, биохимический анализ, анализ на повышение уровня липазы альфа-амилазы и липазы);
- иммуноферментный анализ кала и копрограмма;
- ультразвуковое исследование поджелудочной железы: при хронической форме обнаруживается уменьшение органа, образования кист и изменения контура;
- МРТ и КТ: считается наиболее информативным методом диагностики панкреатита;
- ретроградная холангиопанкреатография с применением контраста, используется при подозрении на панкреатит, вызванный нарушениями в работе желчевыводящих путей.
После комплекса обследований может потребоваться консультация узкого специалиста: инфекциониста и хирурга.
В зависимости от формы и степени тяжести заболевания гастроэнтеролог назначает необходимое лечение. В период обострения рекомендовано пребывание в больнице и голодание (питание проводится через капельницу), затем назначается лечебное питание. При хронической форме необходимо строгое соблюдение диеты с исключением острых, жирных и сладких блюд, спиртных напитков.
Для лечения хронического панкреатита в период обострения назначаются следующие группы препаратов:
- обезболивающие: анальгетики в сочетании со спазмолитиками;
- ингибиторы протонного насоса;
- ферменты поджелудочной железы;
- антибиотики.
- Так как панкреатит чаще всего возникает как вторичная патология или усугубляется и хроникализируется из-за отсутствия терапии первопричины, следует своевременно проводить терапию системных заболеваний и хронических воспалений в организме.
- Хирургическое вмешательство
- Применяется в тяжёлом случаях панкреатита — отмирании клеток органа, а также гнойных процессах и кистах. Существует три типа хирургических операций:
- некрэктомия — хирургическое удаление мёртвых тканей поджелудочной железы;
- оментобурсостомия — создание отверстия в сальниковой сумке;
- удаление кист поджелудочной железы при их наличии.
Адекватная консервативная терапия способна купировать патологические процессы в той стадии, когда хирургического вмешательства ещё можно избежать.
Большинство пациентов возвращаются к нормальной жизни в течение 2-3 недель, в тяжёлых случаях с серьёзными осложнениями полное восстановление после операции может занимать до 4 месяцев.
Во избежание рецидивов рекомендуется соблюдать указания гастроэнтеролога и встать на диспансерное наблюдение. Для улучшения восстановления рекомендуется лечение в санатории-профилактории.
Хронический панкреатит имеет благоприятный прогноз при условии соблюдения всех лечебных и профилактических мер. Тяжёлые осложнения возникают при несоблюдении диеты, приёме спиртного, курении и неадекватном лечении. В таком случае заболевание может привести к летальному исходу.
Для профилактики рецидивов важно соблюдать все рекомендации гастроэнтеролога и систематически проходить обследование. Чтобы предотвратить заболевание, а при его наличии продлить стадию ремиссии, рекомендуется:
- своевременно проводить лечение заболеваний органов пищеварения, в частности желчевыводящих путей;
- строго запрещаются любые дозы алкоголя, рекомендуется отказаться от курения;
- соблюдать диету «Стол №5п», при которой можно употреблять только варёные, запечённые или приготовленные на пару блюда, подаваемые в тёплом виде. Диета «Стол №5п» исключает свежие фрукты, овощи и ягоды, насыщенные мясные и рыбные бульоны, кофе и какао, кислые соки и газированные напитки.
Рекомендуется дробное питание маленькими порциями по 6 раз в день и лечение в санатории-профилактории во время ремиссии.
— Какой врач лечит хронический панкреатит?
— Лечением хронического панкреатита занимается гастроэнтеролог. При специфических состояниях требуется консультация инфекциониста и хирурга.
— Можно ли употреблять немного слабоалкогольных напитков при хроническом панкреатите?
— Нет, даже низкое содержание спирта в напитках пагубно влияет на поджелудочную железу. Ткани органа при хроническом панкреатите уже имеют структурные изменения и очень восприимчивы даже к малейшим дозам алкоголя.
— Всегда ли нужна операция при хроническом панкреатите?
— Нет, если при помощи консервативной терапии удалось добиться устойчивой ремиссии, операция не требуется.
При подготовке статьи использованы следующие материалы:
- Ивашкин В. Т. Клинические рекомендации. Гастроэнтерология — 2009.
- Минушкин О. Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium-Medicum — М.: Медиа Медика. 2002.
- Маев И. В., Кучерявый Ю. А. Болезни поджелудочной железы — 2008.
- Охлобыстин А. В., Ивашкин В. Т. Алгоритмы ведения больных острым и хроническим панкреатитом. Consilium-Medicum — М.: Медиа Медика. 2013.
- Талли Н.Дж., Исаков В.А. Гастроэнтерология и гепатология. Клинический справочник — 2012.
Панкреатит: причины, симптомы, методы диагностики и лечения панкреатита
Панкреатит – это воспаление поджелудочной железы.
Поджелудочная железа – вторая по размеру (после печени) железа пищеварительной системы. Она играет крайне важную роль в процессе пищеварения.
Поджелудочная железа вырабатывает панкреатический сок, который содержит более 30-ти различных ферментов. В его состав входят компоненты, необходимые для расщепления и жиров, и белков, и углеводов. Ежедневно вырабатывается до 800 гр.
панкреатического сока, который поступает через панкреатический проток в двенадцатиперстную кишку. Чтобы сок не разъел ткани самой поджелудочной железы, ферменты изначально вырабатываются в неактивной форме.
Для перехода их в активную форму и запуска собственно пищеварительного процесса необходимо взаимодействие с желчью, что в норме должно происходить уже в двенадцатиперстной кишке.
В случае попадания желчи в панкреатический проток или при затруднении оттока панкреатического секрета происходит преждевременная активизация ферментов, которая приводит к процессу саморазрушения поджелудочной железы. Железа начинает сама себя переваривать – начинается некроз тканей, возникает панкреатит.
Есть вопросы?
Оставьте телефон – и мы Вам перезвоним
Причины панкреатита
В большинстве случаев панкреатит развивается вследствие желчнокаменной болезни (камни могут затруднять отток панкреатического секрета), или в результате злоупотребления алкоголем.
В группе риска находятся женщины во время беременности и в раннем послеродовом периоде. Однообразная пища, переедание и употребление некачественных продуктов (в том числе фаст-фуда) также могут вызвать приступ острого панкреатита.
Среди прочих факторов, способствующих развитию панкреатита:
- заболевания желудка и двенадцатиперстной кишки;
- опухоли;
- травмы;
- паразиты (глисты);
- приём некоторых лекарственных препаратов, таких как фуросемид, эстрогены, антибиотики, сульфаниламиды;
- нарушение обмена веществ;
- гормональные изменения;
- сосудистые заболевания.
Наиболее часто заболевание регистрируется в возрасте от 40 до 60 лет.
Панкреатит у детей
У маленьких детей панкреатит является, как правило, следствием врожденных пороков пищеварительной системы или ферментной недостаточности.
Также он может быть осложнением эпидемического паротита (свинки).
У детей более старшего возраста развитие заболевания может быть связано с нарушением питания (в том числе злоупотребления сладостями и газированными напитками) или вызвано кишечными паразитами.
Дети часто неспособны четко сформулировать жалобы, что и как у них болит. Поэтому при первых признаках заболевания (жалобах ребёнка на боль в животе, тошноте, рвоте, неустойчивом стуле с примесями непереваренной еды) следует сразу же обращаться к врачу. Дети младенческого возраста при панкреатите надрывно плачут, быстро теряют вес. У них вздут животик.
Необходимо своевременно диагностировать заболевание и начать лечение, чтобы предотвратить потерю поджелудочной железы.
Более подробно о панкреатите у детей
Симптомы панкреатита
Основной симптомом панкреатита – сильная боль. Вместе с ней могут наблюдаться тошнота, рвота, незначительное повышение температуры, метеоризм, нарушения стула и некоторые другие симптомы.
Боль в животе
Основным симптомом острого панкреатита является сильная боль, которая начинается, как правило, в левом боку, а затем становится опоясывающейся.
Боль не снимается ни спазмолитиками («но-шпа» и аналоги), ни обезболивающими препаратами (анальгетиками). В положении лежа на спине может усиливаться.
Приступ боли при панкреатите обычно наблюдается после приёма пищи или алкоголя. При приёме пищи на фоне боли, боль усиливается.
Рвота
Начало острого панкреатита может сопровождаться приступами рвоты. В рвотных массах при панкреатите обычно присутствует желчь. В этот период необходимо полностью отказаться от приёма пищи.
Подробнее о симптоме
Метеоризм
Расстройство стула
Отсутствие необходимых ферментов не позволяет пище как следует перевариваться, что становится причиной расстройства стула.
Методы диагностики панкреатита
Наибольшую трудность вызывает диагностика хронического панкреатита.
Хронический панкреатит часто развивается как самостоятельное заболевание, а не как осложнение острого панкреатита. При этом лечение хронического панкреатита лучше начинать на ранней стадии, не доводя дело до острых приступов.
Для своевременного выявления и диагностики хронического панкреатита необходимо ежегодно проходить профилактическое обследование, а также обращаться к врачу-гастроэнтерологу при первых подозрениях на заболевание.
Для диагностики панкреатита могут использоваться следующие диагностические методы:
Биохимический анализ крови
При панкреатите основным показателем биохимического анализа является панкреатическая амилаза (её уровень при заболевании возрастает в десятки раз). Также ожидаемо повышение других ферментов поджелудочной железы, глюкозы и холестерина.
Подробнее о методе диагностики
Исследование кала
При панкреатите проводится исследование кала (копрограмма). Исследование определяет степень непереваривания пищи, а также соотношение пищеварительных ферментов. Могут быть выявлены бактерии, размножившиеся в результате нарушения работы кишечника и скопления в нём остатков пищи.
Рентгенография брюшной полости
Рентгенография позволяет обнаружить камни в поджелудочной железе и её протоках. В настоящее время более предпочтительным методом исследования является компьютерная томография органов брюшной полости.
Подробнее о методе диагностики
Магнитно-резонансная томография (МРТ)
МРТ является наиболее информативным методом исследования поджелудочной железы при подозрении на панкреатит. Метод позволяет выявить хронический панкреатит на ранних стадиях, ещё до появления изменений в мягких тканях. С помощью МРТ возможна дифференциальная диагностика хронического и острого панкреатитов.
Подробнее о методе диагностики
Гастроскопия
Гастроскопия при панкреатите даёт возможность оценить вовлечённость в патологический процесс желудка и двенадцатиперстной кишки. В некоторых случаях с помощью гастроскопии можно установить, что спровоцировало развитие острого воспаления.
Подробнее о методе диагностики
Записаться на диагностику
Методы лечения панкреатита
При отсутствии должного лечения панкреатит может перейти в хроническую форму, проявляясь в виде обострений (симптомы хронического панкреатита в период обострения подобны симптомам острого панкреатита). Возможно развитие таких осложнений как атрофия, фиброз, кальцинирование поджелудочной железы, панкреонекроз. Подобные осложнения могут привести к летальному исходу.
Ни в коем случае нельзя заниматься самолечением панкреатита. Помимо риска развития осложнений, стоит учитывать, что ориентироваться только на собственную интепретацию боли нельзя. Похожая боль может быть вызвана не только панкреатитом, но и другими причинами. Диагностику панкреатита должен произвести врач.
При острой боли следует вызвать скорую помощь.
Лечение острого панкреатита осуществляется в стационаре.
Лечение хронического панкреатита направлено на восстановление функции поджелудочной железы. Если обращение за врачебной помощью было своевременным, то возможно достаточно быстрое восстановление функций поджелудочной железы в полном объёме.
В курс лечения входят:
Коррекция диеты
Лечение хронического панкреатита включает в себя назначение специальной диеты, предполагающей исключение острой и жирной пищи, алкоголя, пониженное содержание углеводов.
Медикаментозное лечение
На период восстановления функций поджелудочной железы назначаются медицинские препараты, содержащие панкреатические ферменты.
Лечение желчнокаменной болезни
Все заболевания
Панкреатит: воспаление поджелудочной железы — симптомы, лечение, диета
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
- злоупотребление алкоголем и табаком
- травмы живота, хирургические вмешательства
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
- интоксикация пищевыми продуктами, химическими веществами
- генетическая предрасположенность
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
- Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
- Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
- Бледный или желтоватый цвет лица.
- Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
- Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
- Вздутие живота – желудок и кишечник во время приступа не сокращаются.
- Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
- Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
- Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
- Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ мочи
- Анализ кала
- УЗИ, МРТ или рентгенография органов брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день.
Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.
), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске.
Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион».
Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Панкреатит поджелудочной железы
Панкреатит — это воспаление поджелудочной железы. При первых признаках панкреатита следует незамедлительно обратиться к врачу и начать лечение.
Истинный (первичный) панкреатит — очень редкий диагноз. Его причиной в большинстве случаев является злоупотребление алкоголем.
Частый приём спиртного вызывает нарушение моторики в сфинктере Одди, из-за этого в протоках поджелудочной железы образуются белковые пробки, отток ферментов нарушается и возникает давление сока поджелудочной железы на ткани самой железы. Это вызывает болевой синдром и воспаление.
Длительный приём большого количества лекарств — также довольно частая причина возникновения панкреатита. Спровоцировать заболевание может и систематическое неправильное питание, алкоголь, частые стрессы и гормональные нарушения.
Чаще встречается вторичный (реактивный) панкреатит, который возникает на фоне нарушений в желудочно-кишечном тракте.
Главная причина развития вторичного панкреатита — проблемы с желчным пузырём (например, холецистит — воспаление желчного пузыря, желчнокаменная болезнь, постхолецистэктомический синдром, дискинезия желчных протоков и хронический гастродуоденит).
Таким образом, развитие панкреатита является следствием других перенесенных заболеваний желудка и желчного пузыря. У детей заболевание может появиться после перенесённых вирусных инфекций и гриппа. Правда, случается такое довольно редко.
Формы панкреатита
Помимо вышеуказанных типов панкреатита в медицине различают острый и хронический панкреатит. Острый панкреатит возникает внезапно. Хронический панкреатит развивается постепенно и периодически дает о себе знать. Хроническая форма панкреатита опасна своим прогрессированием и может привести к серьезным последствиям.
Симптомы панкреатита
Обе формы панкреатита сопровождаются болями, расстройствами работы желудка и кишечника, тошнотой и рвотой (это самые характерные симптомы панкреатита). Однако стоит подробнее рассмотреть симптомы острой и хронической формы данного заболевания.
Острый панкреатит
Характеризуется очень сильным болевым синдромом. Терпеть такую боль невозможно, поэтому пациенту сразу вызывают скорую и больного везут в хирургическое отделение.
Боли при остром панкреатите пациент испытывает как в верхней части живота, так и во всему обхвату живота (опоясывающие боли). Появляется тошнота, рвота, вздутие живота.
Пациент жалуется на болезненность при прощупывании живота. Учащается сердцебиение, давление может понизиться.
Хронический панкреатит
Симптомы хронического панкреатита проявляются перманентно и периодически обостряются после воздействия различных раздражителей.
Человек чувствует постоянную тупую боль в эпигастрии и обоих подреберьях, из-за нехватки ферментов для переваривания пищи может возникать понос, вздутие в животе, неустойчивый стул.
В периоды обострения панкреатита пациент должен следовать предписаниям своего лечащего врача или обратиться в службу скорой помощи.
Запор при панкреатите
При реактивном воспалении может появиться запор. Но его причина — не само заболевание, а нарушение оттока желчи. Лечить запор нужно, но сначала необходимо исключить первопричину.
Лечение панкреатита у взрослых
При хронической форме назначаются спазмолитики, которые улучшают отток ферментов, антисекреторные препараты, снимающие воспалительный процесс, и заместительная терапия. Если 90% поджелудочной железы не работает, выписываются ферментные препараты.
При острой форме заболевания лечение можно описать тремя словами: голод, холод и покой. Придерживаться такого режима нужно три дня. Кроме того, пациенту ставят капельницу со спазмолитиками и препаратом, который снижает секрецию.
В случае некроза поджелудочной железы необходимо хирургическое вмешательство.
Можно ли вылечить панкреатит?
Острая форма панкреатита может закончиться только одним приступом, хронический панкреатит полностью вылечить не получится, но можно добиться ремиссии. Для этого необходимо вовремя принимать лекарства, сдавать анализы (кровь, кал на копрограмму, УЗИ брюшной полости, КТ и МРТ), заниматься профилактикой, соблюдать диету.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно.
Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777 или через форму на сайте