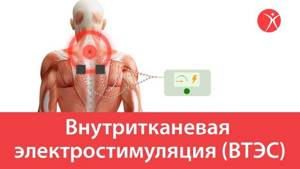
Метод внутритканевой электростимуляции (ВТЭС) помогает купировать боли и устранять мышечные спазмы при заболеваниях и травмах опорно-двигательного аппарата и периферической нервной системы, методика разработана профессором А. А. Герасимовым в 80-х годах 20-го века. Особенно эффективна при лечении хронического болевого синдрома.
/
- 20 летний опыт лечения заболеваний суставов и позвоночника
- Всё за 1 день — диагностика, консультация и начнём лечение
- Прием врача 0 руб! до 15 мая! при лечении у нас — АКЦИЯ
Врач ортопед и физиотерапевт
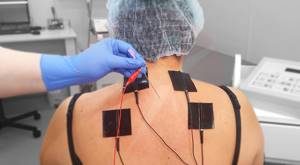
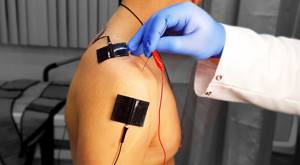
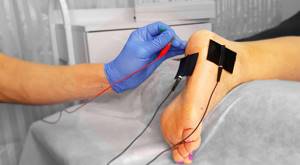
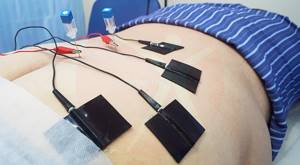
Технология основана на свойствах электрического тока низкой частоты, воздействовать на болевые (триггерные) зоны в области позвоночника, суставов, а также мягких тканей. В качестве проводника используют тонкие иглы, которые стараются разместить как можно ближе к патологическому очагу. Параметры токового импульса схожи с физиологическими биотоками организма.
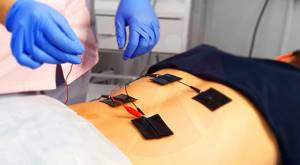
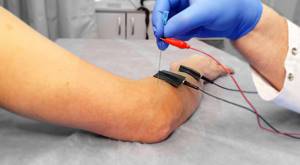
Проведение электростимуляции при грыже межпозвоночного диска сегмента L5-S1 поясничного отдела позвоночника, активные (красные) электроды установлены в паравертебральной области, на уровне зажатого нервного корешка.
Благодаря воздействию тока уменьшается хронический болевой синдром, проходят острые боли, улучшается кровоснабжение и микроциркуляция, устраняется мышечный спазм. Восстановление мышечного тонуса стимулирует кровоток, улучшает трофику суставов и межпозвонковых дисков, замедляет дегенеративные процессы, в результате уменьшается воспалительный процесс и отек тканей.
Отмечен положительный эффект электростимуляции при воздействии на периферическую нервную систему, что способствует восстановлению прохождения импульсов, чувствительной и двигательной функции нервной ткани, что в целом повышает качество жизни пациентов с такими заболеваниями.
Показания и противопоказания к проведению
Процедуру назначают когда необходимо быстро купировать болевой синдром, особенно при хронической патологии, при неэффективности классических физиотерапевтических методов. Рекомендуют при следующих заболеваниях:
|
|
Перечисленные заболевания и травмы всегда связаны с выраженным болевым синдромом, локальным воспалительным процессом, плохим кровоснабжением тканей, часто носят хронический характер. Применение ВТЭС ускоряет восстановительный процесс, сокращает сроки лечения пациентов.
- Какой толщины и длины иглы используют для процедуры? Для внутритканевой стимуляции применяют тонкие иглы 22-23-24 G, длиной от 5 до 10 см.
- Могу ли я пройти процедуру ВТЭС без назначения врача? Процедура имеет противопоказания и проводится строго по назначению врача ортопеда или невролога, без предварительной консультации специалиста делать нельзя.
- Сколько процедур назначают на курс лечения при болях в спине? Курс лечения зависит от причин боли, диагноза, в среднем курсовое лечение включает от 5 до 7 процедур.
- Какое-нибудь обезболивание проводят перед процедурами? Процедура проводят без какой-либо анестезии, дополнительного обезболивания не требуется. Установка игл-электродов равнозначна внутримышечной инъекции.
- Как действует ВТЭС при грыже межпозвоночного диска в поясничном или шейном отделе? Под действием внутритканевой электростимуляции уменьшается боль за счет воздействия тока на нервные окончания, а также за счет устранения болезненных спазмов околопозвоночных мышц.
- Можно ли процедуру проводить на дому, есть ли возможность вызвать врача?
- Если болезненных (триггерных) точек больше двух, как тогда быть активных электродов ведь только 2шт.? В таком случае электростимуляцию делают поочередно на каждую из болевых точек (зон).
- Можно ли делать процедуру без установки иголок? очень боюсь уколов При некоторых заболеваниях такая методика существует, в таком случае вместо иглы используют металлическую или свинцовую пластинку, которую прикладывают к коже через влажную марлевую салфетку, как при электрофорезе.
- Можно ли делать внутритканевую электростимуляцию, если есть кардиостимулятор? Перед проведением процедуры ВТЭС, в таком случае лучше проконсультироваться с кардиологом.
- Можно ли делать ВТЭС при наличии эндопротеза тазобедренного или коленного сустава? Да можно делать, но в зависимости от модели эндопротеза, может измениться место установки электродов.
- Когда нужно будет проходить повторный курс терапии, нужна ли какая-то профилактика? Если симптомы отступили и вас ни чего не беспокоит, то и лечения ни какого не требуется, профилактика заключается в соблюдении охранительного режима и выполнении поддерживающих упражнений.
- Что делать, после процедуры боли в пояснице стали сильнее? В редких случаях электростимуляция может вызывать незначительное обострение заболевания в первые 2-3 дня, следует принять противовоспалительные препарат, использовать мази, создать покой. К следующей процедуре стоит вернуться после стихания боли.
- Можно ли заниматься спортом во время прохождения ВТЭС? На период лечения все физические нагрузки, в том числе и спортивные желательно прекратить, допускают выполнение упражнений лечебной физкультуры
- Какая разница в выборе режимов аппарата при болях и спазмах? Параметры аппарата можно подобрать под любую задачу, разница заключается в выборе места установки электродов.
- Насколько больно делать такую физиотерапию втэс ? В целом процедура проходит комфортно, иногда в самом начале нужно привыкнуть к электрическим импульсам, с этой целью рекомендуют просто расслабиться, поэтому стимуляцию лучше проводить в положении лежа.
- Когда ждать результат после прохождения курса процедуры? В большинстве случаев положительный эффект, в виде уменьшения болевого синдрома наступает после 2-3 сеанса. Всё зависит от заболевания и выраженности болей.
- Как я могу записаться на процедуру ВТЭС, какой у вас адрес? Можно позвонить по телефону указанному на сайте или оставить заявку заполнив соответствующую форму. Мы находимся в Москве по адресу Симферопольский бульвар 17к1
- Какая частота прохождения такой процедуры, какой интервал между сеансами у пожилых пациентов? Интервал между сеансами зависит от заболевания, мы рекомендует проводить ВТЭС 2-3 раза в неделю.
- Сколько времени займет восстановление чувствительности при неврите лучевого нерва? Восстановление нервной ткани может занимать до 6-12 месяцев, все зависит от характера повреждения, и даже по истечении 1 года чувствительность может не вернуться. Нужно смотреть в каждом конкретном случае.
Наши врачи
-
- Литвиненко
- Андрей
- Сергеевич
Травматолог ортопедВрач спортивной медицины
Стаж: 21 год
-
- Холиков
- Тимур
- Вячеславович
Травматолог ортопедВрач спортивной медицины
Стаж: 21 год
-
- Моисеенко
- Алексей
- Юрьевич
Травматолог ортопедВрач спортивной медицины
Стаж: 16 лет
-
- Скрыпова
- Ирина
- Викторовна
Физиотерапевтреабилитолог
Стаж: 21 год
Отзывы наших пациентов
“ Мы искренне благодарны за каждый отзыв оставленный Вами! ”
Почему обращаются к нам?
- Без очередей Не надо ждать мы работаем по предварительной записи
- Все за один день Прием врача, диагностика и лечение в день обращения
- Снимем боль Купируем боль всего за 1-2 визита к нам
- Гарантируем Профессиональный подход доступные цены и качество
- Приём врача 0 руб! Если стоимость лечения более 30000 рублей
- Три варианта лечения Подберем несколько методик, предложим оптимальное лечение
Чем опасны осложнения радиочастотной денервации позвоночных суставов?
Особенно проблемам со спиной подвержены пожилые люди, ведь жизнь позвоночник служил им верной опорой, и межпозвоночные диски со временем начинают изнашиваться и истончаться.
Способы лечения заболеваний позвоночника
Когда возникают заболевания позвоночника, запускается дегенеративный процесс, который вызывает защемление нервных окончаний. Это, в свою очередь, вызывает боли в шее, спине, пояснице. Есть несколько методов облегчения протекания заболевания:
- Пожалуй, самый распространенный метод лечения позвоночника довольно консервативен – физиотерапия, лечебные массажи, ЛФК и медикаментозное лечение.
- Хирургическое вмешательство. Врачи редко прибегают к такому методу лечения, так как он чреват осложнениями.
- Радиочастотная денервация фасеточных суставов. Эту процедуру проводят практически без разрезов. Смысл операции заключается в разрушении нервных окончаний посредством воздействия на него током высокой частоты. В итоге, операция длительностью от 20 до 60 минут нарушает проводимость болевых сигналов, тем самым снижая болевой синдром.
В каких случаях показана и противопоказана процедура
На РЧД направляют, в основном, в том случае, если пациент ощущает боль в спине, вызванную дегенеративно-дистрофическими заболеваниями позвоночника, например, при спондилоартрозе, который поражает фасеточные или дугоотростчатые суставы. Кроме того, показанием может служить диагностированная дискогенная боль, стеноз позвоночного канала, боли в области копчика либо сильная постоянная или приступообразная головная боль.
В любом случае важно помнить, что это не метод лечения заболевания, а только способ избавиться от болевого синдрома – неприятного симптома, поэтому нельзя провести денервацию и забыть о болезни.
Однако процедуру можно проводить не всем, и есть ряд противопоказаний, при которых РЧД назначать запрещено:
- общее плохое состояние организма;
- повреждения мозга;
- лихорадочное состояние;
- сложно протекающее инфекционное заболевание;
- анемия в тяжелой форме.
Только лечащий врач может оценить готовность к процедуре, ни в коем случае нельзя самостоятельно делать выводы о показаниях или противопоказаниях. Кроме того, своевременная сдача всех анализов позволяет выявить, можно ли проводить денервацию или лучше прибегнуть к другому методу.
Что делать перед операцией
Прежде чем посетить непосредственно процедуру, нужно выполнить ряд подготовительных действий:
- Сдать кровь и мочу на общий анализ.
- Пройти исследование крови на ВИЧ, сифилис, гепатиты.
- Провести рентгенографию легких, магнитно-резонансную томографию, сделать электрокардиограмму.
- Получить заключение невропатолога.
Есть небольшие ограничения и перед проведением процедуры, о которых стоит помнить:
- Перед самой операцией нельзя принимать пищу в течение восьми часов, не употреблять жидкости за два часа до процедуры.
- При приеме инсулина – нужно скорректировать его дозу.
- Проконсультироваться со специалистом о возможном прекращении приема лекарственных средств на срок проведения и восстановления процедуры.
- На 12 часов после проведения денервации стоит воздержаться от управления транспортными средствами.
Как проходит процедура, и насколько она эффективна?
Госпитализация не нужна. Операция проводится под местной анестезией. В определённые точки вводятся канюли – специальные иглы, в которые вводится электрод. После чего иглы нагреваются до 80 градусов. Во время процедуры может возникнуть жжение и боль, это нормально, однако при возникновении непредвиденных обстоятельств специалист приостановит проведение операции.
Метод достаточно эффективен – большая часть пациентов прощается с болевым синдромом на несколько лет, однако 10-15% все-таки не получают нужного результата после процедуры.
Боль уходит, следовательно, пациент может продолжать жить спокойно. Если не предпринять никаких мер, болевые ощущения не прекратятся. Каждое движение будет даваться с трудом, поэтому нельзя затягивать с проведением денервации, особенно, если ее назначает врач.
Однако после процедуры нельзя забывать о самом заболевании, и нужно продолжать лечение. Единственное, оно будет протекать проще, так как боль не будет мешать в повседневной жизни.
Могут ли быть осложнения после процедуры
Все, что наблюдается после процедуры – это легкое жжение, боль или небольшие гематомы в местах проколов, однако это незначительные последствия, которые устраняются за несколько дней после операции с помощью регулярного приема противовоспалительных или обезболивающих средств.
В остальном – никаких последствий не было выявлено.
Нужно ли восстановление
- Единственное ограничение – примерно на две недели нужно снизить физические нагрузки, но, в целом, можно жить полноценной жизнью без длительного восстановительного периода.
- Преимущества метода
- Почему стоит выбирать денервацию при возникновении заболеваний позвоночника:
- минимальные временные затраты и высокая результативность метода;
- быстрое восстановление после процедуры;
- смягчение или полное устранение болевого синдрома;
- проведение процедуры под местной анестезией;
- возможность повторить сеанс, если возникнет необходимость;
- нет побочных эффектов, не возникают травмы и осложнения;
- под воздействием тока находится небольшой участок, который легко контролировать;
- безопасный процесс можно легко прервать, если возникают сложности;
- небольшое количество противопоказаний;
- не конфликтует с другими видам лечения и устранения симптомов.
К.М.Н., академик РАМТН М.А. Бобырь
Обзор операций на нервах: виды, локализация, методы
Чаще всего люди обращаются к врачу для проведения операции по восстановлению и сшиванию нерва после травм и при их последствиях – возникновении рубцов.
Арсенал врача – это микроскоп и микрохирургические инструменты. Они позволяют проводить тончайшие манипуляции. В ходе операции сопоставляются концы разорванных нервов или, наоборот, нерв иссекается, чтобы блокировать импульс от него. Последняя процедура нужна, когда из-за ущемления человек чувствует сильную боль.
Показания к операциям на нервах:
- травмы;
- опухолевые процессы;
- болезненные невромы;
- рубцы, которые сдавливают нерв;
- сильный болевой синдром, спастический парез, например как последствие инсульта.
Типы операций по локализации
Хирургические вмешательства могут проходить под общим наркозом или местной анестезией. Пациент должен пройти стандартное предоперационное обследование: сделать ЭКГ, флюорографию, сдать анализы, посетить терапевта и анестезиолога. Последний прием пищи – за 12 часов до вмешательства.
Операция на седалищном нерве
Седалищный нерв – один из самых крупных, он представляет собой «арку», концы которой – внизу нижних конечностей, а верх – по верхнему краю ягодиц.
Часто проводится блокада этого нервного ствола, то есть невротомия анестетиками. Это нужно при ущемлении с очень сильной болью. Такая патология называется «ишиас». Блокада показана при сильных болях в спине, остеохондрозе.
Она позволяет обезболить коленный сустав, всю ногу, лодыжки или стопы.
Зрительный нерв
Вмешательства на нем проводятся при атрофии нервного волокна, глаукоме, для снятия компрессии нерва. При глаукоме расширяется его канал и проводится пластика как самого нервного волокна, так и сосудов и мышц. При атрофии к нерву помещается аллоплант, который помогает наладить кровоток и предупреждает дальнейшую атрофию.
Операция на лучевом нерве
Микрохирургическое вмешательство показано, когда неэффективно консервативное лечение и сохраняется компрессия нервного волокна, а также известна причина и срок возникновения патологии. Например, это может быть недавний перелом. Если микрохирургическое вмешательство в следующие несколько месяцев не восстанавливает функцию конечности, то проводится ортопедическая операция.
Операция на срединном нерве
Срединный нерв – один из трех основных нервных волокон руки. Он подводит чувствительные волокна к ладони, большому, указательному, безымянному пальцу, некоторым мышцам кисти, отвечает за координацию движений и работу потовых желез.
Самая распространенная болезнь – синдром запястного канала, разновидность туннельного синдрома. Нервное волокно сдавливается между плотной связкой и костными стенками. Заболеванию чаще подвержены женщины, основная его причина – постоянная работа за компьютером. Операция направлена на раскрытие запястного канала.
Она рекомендована при сохранении симптомов полгода и более. Вмешательство может быть:
- Открытым, то есть традиционным. На запястье делается разрез длиной до 5 см. После этого пересекается связка, чтобы увеличить объем запястного канала.
- Закрытым эндоскопическим. Хирург делает всего два разреза длиной по 1-1,5 см на ладони и запястье, чтобы ввести эндоскоп и инструменты. Такая процедура обеспечивает меньший послеоперационный дискомфорт и более быстрое восстановление.
Операция на слуховом нерве
Невринома слухового нервного волокна встречается в одном случае на 100000. В 95% случаев это односторонняя опухоль. Чаще невриномы встречаются у женщин, в соотношении с мужчинами примерно 3 к 2. Опухоли локализуются во внутреннем слуховом проходе.
Рост новообразования направлен в сторону наименьшего сопротивления, то есть к нервному корешку в срединной части мостомозжечкового угла. Опухоль может распространяться на черепные нервные стволы.
Цель операции – радикальное удаление опухоли с максимальным сохранением функции нервных волокон и хорошего качества жизни пациента.
Разновидности хирургических вмешательств по технике
Невролиз нерва
Невролиз проводится, когда вокруг нервных волокон образуются грубые рубцы, сдавливающие их. Чаще всего поводом служит перелом или сильный ушиб мягких тканей. Эффективность вмешательства достигает 50%.
Для повышения точности манипуляций может применяться микроскоп. Если рубцовые сращения массивные, проверяется электровозбудимость нервного ствола. Если изменения необратимы, то он удаляется, а оставшиеся фрагменты сшиваются.
Доступ может быть наружным или внутренним. Невролиз проводится в три этапа:
- Нерв выделяется из окружающих пораженных тканей лезвием или скальпелем.
- Рубцовые ткани и плотные спайки вырезаются.
- Высвобожденное нервное волокно укладывается в сформированное ложе из мышц.
Невротомия
Нервное волокно пересекается, чтобы устранить патологическую импульсацию, которая приводит к боли или меняет функции внутренних органов.
Чаще всего проводится при язвенной болезни двенадцатиперстной кишки и желудка.
Прямые показания – необратимые изменения нервных корешков, при которых теряется чувствительность, трофика тканей, нарушаются двигательные функции. Может также проводиться блокада анестетиками, если нерв защемлен.
Хирург выделяет нервное волокно скальпелем или лезвием под местной анестезией. Чтобы не было кровотечения, сосуды коагулируются, то есть прижигаются. Для предотвращения невром на концы нервного волокна устанавливаются микрокапсулы из полимерного материала.
Пластика
Для пластики применяются трансплантаты, которые могут быть кровоснабжаемыми и некровоснабжаемыми. Используются фрагменты нервных волокон, которые имеют сосудистую «ножку». Некровоснабжаемый вид трансплантатов признан наиболее эффективным. Пластика возможна:
- с использованием цельного ствола (свободная)
- с применением нескольких трансплантатов (свободная межпучковая)
- васкуляризованным нейротрансплантатом (свободная)
- несвободная по Странгу
- лоскутная
- тубулизация нервного волокна
- исправление дефекта нервного волокна его ветвями
Некровоснабжаемые трансплантаты используются для пластики мелких нервных волокон. Если нужно восстановить крупные волокна, то используются трансплантаты на сосудистой «ножке». Донорами могут выступать подкожные нервные волокна, икроножные, локтевые, поверхностные лучевые, ветви малоберцовых.
Чтобы трансплантаты скорее приживились, пластика проводится с применением микрососудистых анастомозов, которые помогают питать нервные волокна.
Иссечение невромы Мортона
Это заболевание стопы, которое вызывается разрастанием фиброзной ткани доброкачественного характера в области подошвенного нервного волокна. В результате появляются боли в стопе, усиливающиеся при нагрузках и ношении узкой обуви. Удаление невромы показано, когда нет эффекта от консервативной терапии.
Во время вмешательства проводится резекция невромы или рассечение межплюсневой связки. Второй метод – более щадящий. Процедура длится всего 10-15 минут, через 2 часа уже можно ходить. Однако такая методика опасна рецидивами.
Удаление невромы более эффективно, потому что полностью иссекается пораженное нервное волокно.
Прогноз восстановления
Реабилитация пациентов после повреждения нерва при любом виде хирургического вмешательства может потребовать восстановления утраченных функций. Сразу после операции присутствует болевой синдром, который снимается обезболивающими препаратами.
Швы снимают на 7-10 день. Каждый день проводится обработка операционной раны. Если вмешательство проводилось на конечностях, то показано наложение гипсовой повязки для обездвиживания и предотвращения расхождения швов.
Чтобы ускорить выздоровление, показана физиотерапия, массаж, ЛФК.
На скорость заживления влияют:
- возраст пациента – чем моложе человек, тем быстрее идут процессы регенерации;
- объем и вид травмы;
- назначение и размер нервного волокна;
- время с момента получения травмы до проведения хирургического вмешательства – этот промежуток должен быть не более 1 года, иначе восстановить функции будет невозможно;
- индивидуальные особенности организма;
- сопутствующие патологии.
Заживление идет лучше при резаных ранах, когда концы рассеченного волокна имеют ровный срез и располагаются близко друг к другу. Если повреждено волокно, располагающееся близко к нейрону, заживление будет идти медленнее. Лучше заживают пучки, которые выполняют только одну функцию, нежели нервные волокна, входящие в состав разного по назначению ствола.
Микрохирургическая селективная невротомия в лечении фокальных спастических синдромов различной этиологии
Спастические синдромы встречаются при ряде неврологических заболеваний. К ним относятся последствия позвоночно-спинномозговых травм, острых нарушений церебрального и спинального кровообращения, детские церебральные параличи, рассеянный склероз и ряд других нейродегенеративных заболеваний.
Повышенный мышечный тонус приводит к ограничению объема активных и пассивных движений, ограничивает реабилитационные возможности больных и при длительном существовании может приводить к развитию фиксированных контрактур и деформаций опорно-двигательного аппарата.
В ряде случаев спастичность приводит к развитию болевого синдрома.
Лечение спастических синдромов включает консервативную терапию, физиотерапию и ортезирование, ботулинотерапию и нейрохирургические вмешательства. Консервативное и физиотерапевтическое лечение обычно бывает эффективно при легких и умеренных спастических синдромах.
При выраженном повышении мышечного тонуса (3 балла и более по шкале Ashworth) приходится прибегать к более радикальным методикам лечения.
При генерализованных формах спастического синдрома, охватывающего многие мышечные группы, оптимальным методом лечения является нейрохирургическое вмешательство: задняя селективная ризотомия, DREZ-томия (деструкция зоны входа задних корешков в спинной мозг), хроническая электростимуляция спинного мозга, хроническая интратекальная терапия с использованием имплантируемых помп [1, 2, 6, 14]. При локальных спастических синдромах во многих случаях эффективно применяется ботулинотерапия [3]. Однако в тех случаях, когда эффект ботулинотерапии незначителен либо отсутствует, возникают показания для применения селективной невротомии.
Селективная невротомия основана на парциальном пересечении двигательных фасцикулярных пучков периферических нервов. Впервые эту операцию осуществил F. Lorenz в 1887 г. у больного с нижним спастическим парапарезом [8]. В 1912 г. A.
Stoffel впервые выполнил невротомию срединного нерва путем пересечения моторных фасцикул внутри нервного ствола [14]. Широкого распространения тогда эта операция не получила ввиду большого количества осложнений: мышечной слабости, сенсорных расстройств, болевого синдрома.
Однако в 1976 г. Гросс (цит. по [9]) ввел селективную невротомию в широкую клиническую практику благодаря применению микрохирургической техники и нейрофизиологического картирования.
На сегодняшний день селективная невротомия широко применяется для лечения ботулинорезистентных спастических синдромов верхних и нижних конечностей.
Исследованием охвачены 18 больных [(15 (83%) мужчин и 3 (17%) женщины, в возрасте 3—42 года (в среднем 10,8 года)] (см. таблицу).
Спастичность была следствием детского церебрального паралича (ДЦП) — у 14 (77%) больных, позвоночно-спинномозговой травмы — у 2 (11%), черепно-мозговой травмы — у 1 (6%), аномалий развития позвоночного столба — у 1 (6%). У 14 (77%) больных отмечался нижний спастический парапарез, у 4 (23%) — верхний спастический парапарез. У 11 больных имел место патологический перекрест нижних конечностей на фоне спастичности в приводящих мышцах бедра, у 5 — эквинусная установка стоп на фоне спастичности в трехглавой мышце голени. В 3 случаях спастичность преобладала в двуглавой и плечевой мышцах, что являлось причиной сгибательной установки в локтевом суставе. В 1 случае спастичность проявлялась в трехглавой мышце плеча, что выражалось в виде патологической разгибательной установки в локтевом суставе.
Все больные до операции получали консервативную лекарственную терапию миорелаксантами центрального действия (баклофен, сирдалуд). Во всех случаях лекарственное лечение оказалось неэффективным.
Всем больным до операции проводилось от 2 до 4 курсов ботулинотерапии препаратом Диспорт. В 12 случаях ботулинотерапия не имела эффекта. В 6 случаях в начале терапии отмечался хороший клинический эффект, однако повторные блокады оказались неэффективны.
В 7 случаях больным предварительно проводилось нейрохирургическое лечение: в 3 — выполнялась задняя селективная ризотомия на поясничном уровне, в 4 — имплантация хронических электродов на поясничное утолщение спинного мозга и нейростимулятора (система Itrel3).
Эффект нейрохирургического лечения оказался неполным, у больных сохранилась спастичность в отдельных мышечных группах.
В исследование были включены все пациенты (2010—2012). Срок катамнестического наблюдения составил от 1,5 до 2 лет. К критериям включения в исследование относились: высокий уровень спастичности — от 3 баллов и выше; резистентность к консервативной лекарственной терапии и физиотерапии; резистентность к ботулинотерапии.
К исключающим критериям относились: грубые деформации опорно-двигательного аппарата; общие противопоказания хирургическому лечению и общей анестезии.
До операции пациенты проходили комплексное обследование с участием нейрохирурга, невролога, физиотерапевта и ортопеда. Уровень мышечного тонуса оценивался в каждой мышечной группе по шкале Ashworth от 1 до 5 баллов.
Также оценивался объем пассивных и активных движений с видеорегистрацией стандартных двигательных тестов и ходьбы. Локомоторный статус оценивался по стандартизированной шкале GMFM-88. Такое же обследование проводилось через 3, 6, 12 и 24 мес после операции.
Предоперационные и послеоперационные значения уровня мышечного тонуса и локомоторного статуса подвергались статистической обработке по критерию Вилкоксона. Значение p
Чрескожная ризотомия тройничного нерва. Эффективность и показания для лечения невралгии тройничного нерва методом электрокоагуляции
содержание
Чрескожная ризотомия тройничного нерва – это лечебная методика, показанная больным с невралгией тройничного нерва. Для этого заболевания характерны мучительные хронические боли в области пролегания тройничного нерва (нижняя и верхняя челюсти, область вокруг глаза). Наиболее подвержены этому недугу женщины после 50 лет.
Боль лица при невралгии тройничного нерва может быть настолько сильной, что напоминает удар током. Возникновение боли может спровоцировать прикосновение к щеке, умывание, улыбка или просто поток прохладного воздуха. Она возникает неожиданно, иногда это трудно связать с действием каких-либо факторов, поэтому больные с этой патологией постоянно живут в ожидании следующего приступа.
2.Возможные причины невралгии тройничного нерва
Возможными причинами, вызывающими невралгию тройничного нерва, могут стать:
- опухолевые заболевания, сдавливающие нерв;
- травмы;
- оперативное лечение (например, у стоматолога);
- склеротические изменения.
Типичная невралгия носит волнообразный характер с периодами обострений и относительного благополучия. Начавшаяся боль достигает своего пика через 20 секунд, держится на этом уровне какое-то время, а потом «отпускает». При нетипичном течении заболевания возникшая боль постепенно нарастает в течение длительного времени без ослабления и захватывает обширные части лица.
3.Показания к чрескожной ризотомии
Существуют методики консервативного лечения невралгии тройничного нерва, однако зачастую они малоэффективны. В этом случае единственной возможностью избавиться от боли становится чрескожная ризотомия тройничного нерва. Критерии, по которым отбирают пациентов для такого лечения, являются:
- неэффективность лекарственной терапии;
- существенный болевой синдром, снижающий качество жизни и трудоспособность и оказывающий тяжёлое психофизиологическое действие на больного;
- наличие термографических признаков поражения нерва;
- отсутствие любых поражений мозга.
Принятие решения о проведении чрескожной ризотомии тройничного нерва основывается на МРТ-диагностике. Наиболее показано такое лечение для пациентов старше 50 лет. Невралгия тройничного нерва у больных молодого возраста чаще проводится методом микроваскулярной декомпрессии.
4.Методика проведения и результаты
Чрескожная ризотомия тройничного нерва представляет собой электрокоагуляционное воздействие на корешки нерва, влекущее за собой нарушение его проводимости. Болевые сигналы перестают поступать в мозг.
Операция проводится на основе высокоточного стереотаксического наведения. Специальный электрод в виде тонкой иглы проникает сквозь щёку в нерв, и проводится электрокоагуляция.
Эта лечебная методика малоинвазивна и эффективна, пациент после неё быстро восстанавливается. Выписка из стационара происходит на следующий день. Человек полностью отказывается от обезболивающих препаратов, вновь обретает трудоспособность и высокое качество жизни. Эффективность этого вида лечения достигает 98%.
Единственным недостатком чрескожной ризотомии является то, что многие пациенты теряют чувствительность в той или иной части лица, но по сравнению с испытываемыми болями, это нарушение не кажется существенным, и выбор делается в пользу лечения.
Физиотерапия: виды, показания и противопоказания
Физиотерапией называют раздел медицинской науки, изучающий лечебно-профилактическое воздействие на человеческий организм природных и искусственных факторов. Природными являются вода, грязи, климат. Искусственными — электричество, ультразвук, лазер, магнит..
Применяемые в физиотерапии реабилитационные факторы включают в себя:
- постоянные токи низкого напряжения;
- переменные токи;
- магнитное поле;
- электрическое поле;
- электромагнитное излучение;
- гидро-, бальнео-, термо-, баро-, оксигенобаротерапию;
- механические колебания (ультразвук, массаж, кинезитерапию) и др.
Лечебное действие
При физиотерапевтическом воздействии наблюдаются такие позитивные эффекты, как:
- иммуномодулирующий (гипосенсибилизация, иммуностимуляция);
- анальгезирующий (устраняется спазм, отек);
- миорелаксация и миостимуляция;
- повышение/снижение свертываемости крови;
- изменение микроциркуляции, метаболизма и активности клеток за счет гиперплазии и дефибролизации;
- регуляция (снижение/повышение) функциональной активности ЦНС.
Показания
Физиотерапевтические факторы позволяют купировать различные клинические синдромы: болевой, интоксикационный, общих воспалительных изменений. Физиотерапия применима при сердечной, легочной, почечной, печеночной, сосудистой недостаточности 1–2 степени. При повышенном и пониженном артериальном давлении.
Методы физиотерапии помогают при диспептическом синдроме, нарушениях стула, желтухе, внешнесекреторной недостаточности поджелудочной железы, печеночной и почечной коликах. Процедуры облегчают состояние больных с судорожным или мышечно-тоническим синдромом, синдромом Рейно. Помогают страдающим нарушениями функций суставов, деформациями позвоночника, дефигурацией суставов.
Физиотерапию назначают при наличии гипо- и гипертиреоза, ожирения, энцефалопатии, нейропатии, вегето-сосудистой дистонии, неврозах. Процедура показана при корешковом, корешково-сосудистом и рефлекторном болевых синдромах.
В целом показаниями к физиотерапии считаются:
- воспалительные заболевания, протекающие без повышения температуры тела,
- травматические повреждения;
- обменно-дистрофические заболевания;
- нарушения секреции внутренних органов;
- функциональные нарушения центральной и вегетативной нервной системы;
- моторные расстройства ЖКТ.
Противопоказания
Применение физических факторов имеет ограничения. К абсолютным противопоказаниям относят:
- гипертермию (повышение температуры тела, лихорадочное состояние);
- геморрагический, миелопластический, гемолитический синдромы;
- эпилептический синдром;
- сердечную, сосудистую, дыхательную, печеночную, почечную недостаточность в фазе декомпенсации;
- кахексию.
Относительными противопоказаниями считаются:
- системные заболевания крови;
- состояние алкогольного и наркотического опьянения;
- беременность (2–3 триместры);
- неотложные состояния при инфекциях;
- острый период некоторых заболеваний (инфаркт, инсульт).
Особенности физиотерапевтического лечения
В течение процедуры пациент может ощущать вибрацию, покалывание, тепло. Время воздействия физического фактора может быть различным — от нескольких минут при светотерапии до нескольких часов при магнитотерапии. Количество сеансов также может быть разным. Например, при УВЧ достаточно 5–6 процедур, а гальванизация потребует до 20 сеансов.
При хронической патологии на фоне пониженной реактивности организма на начальных этапах лечения вероятно преходящее обострение симптоматики.
Записывайтесь на прием в клинику И. Медведева и получайте всю пользу физиотерапевтических процедур для профилактики, лечения и реабилитации.